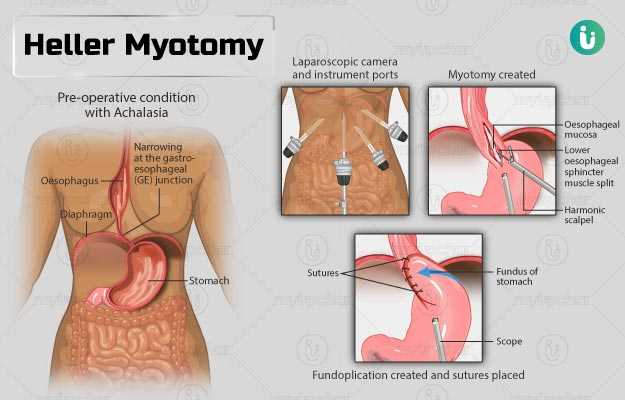
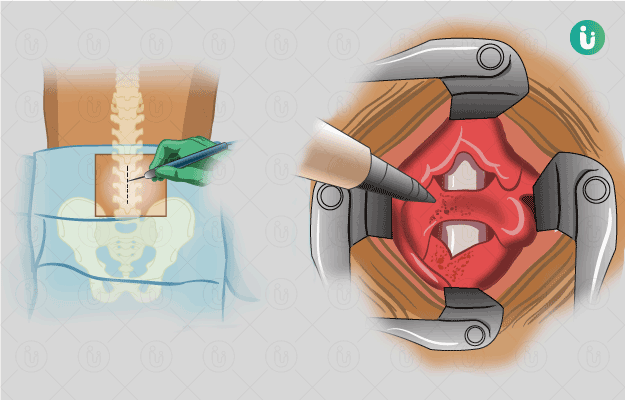
हेलर मायोटमी एक सर्जिकल प्रोसीजर है, जिसे एकेलेसिआ (Achalasia) का इलाज करने के लिए किया जाता है। एकेलेसिआ एक गंभीर रोग है, जिसमें व्यक्ति को पेय व खाद्य पदार्थों को निगलने में कठिनाई होने लगती है। एकेलेसिआ के कारण इसोफेगस (खाने की नली) के नीचे वाले स्फिंक्टर में अकड़न आ जाती है। स्फिंक्टर मांसपेशियों से बनी छल्ले-नुमा संरचना है, जो भोजन नली और पेट को आपस में जोड़ती है। इस स्फिंक्टर का काम पेट से भोजन सामग्री को वापस भोजन नली में आने से रोकना होता है। हालांकि, यदि इस स्फिंक्टर में अकड़न आ जाती है, तो यह खुलना बंद कर देता है और परिणामस्वरूप भोजन पेट में ही नहीं जा पाता है।
इस सर्जरी को आमतौर पर लेप्रोस्कोपिक प्रोसीजर की मदद से किया जाता है, जिसमें पेट में कई चीरे लगाए जाते हैं। यदि लेप्रोस्कोपिक प्रक्रिया की मदद से इस समस्या का इलाज नहीं किया जा सकता है, तो इसे ओपन सर्जरी के रूप में किया जाता है, जिसमें पेट के बीच में एक बड़ा चीरा लगाना पड़ता है। सर्जरी के बाद आपको एक से सात दिन तक अस्पताल में भर्ती रहना पड़ सकता है, जो आपके स्वास्थ्य और स्थिति की गंभीरता पर निर्भर करता है। सर्जरी होने के तीन से चार हफ्तों के बाद आप अपनी रोजाना की सामान्य गतिविधियां शुरू कर सकते हैं।
(और पढे़ं - लेप्रोस्कोपी क्या है)