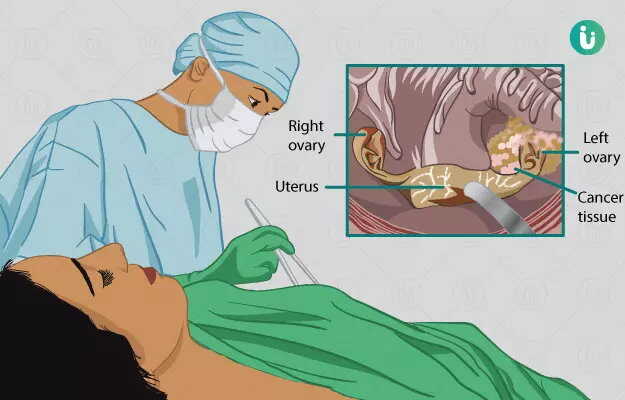
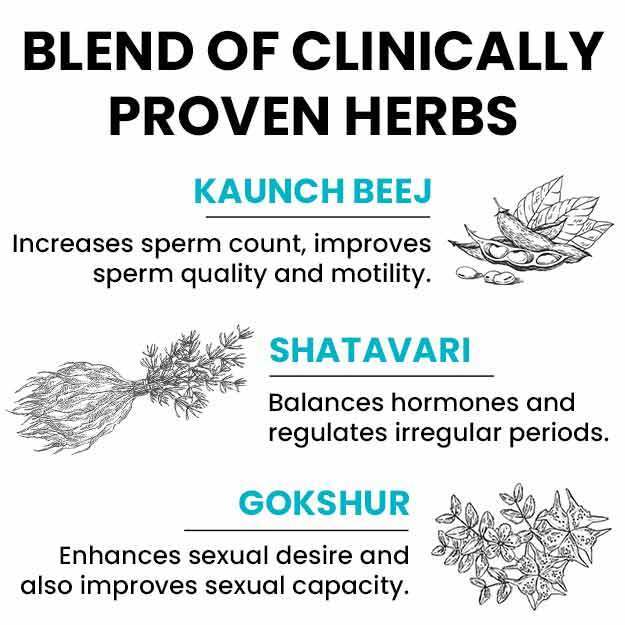
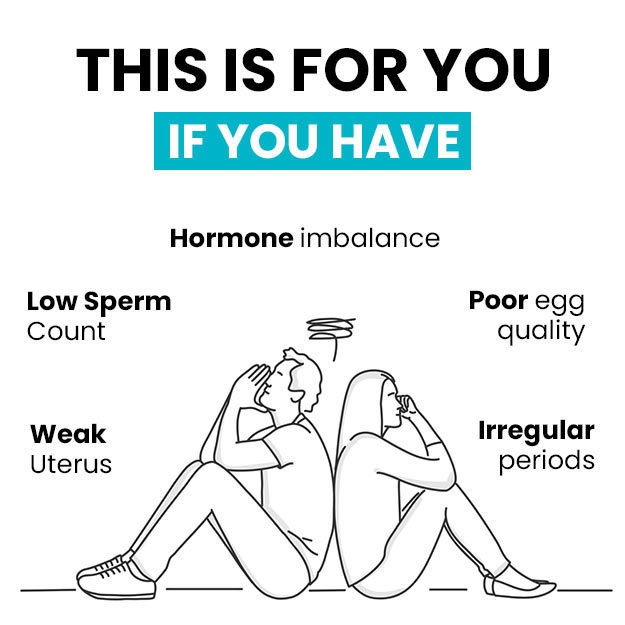
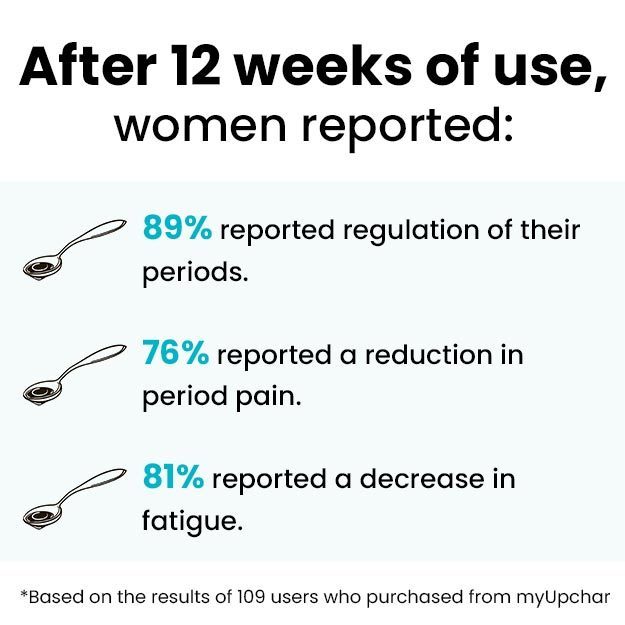
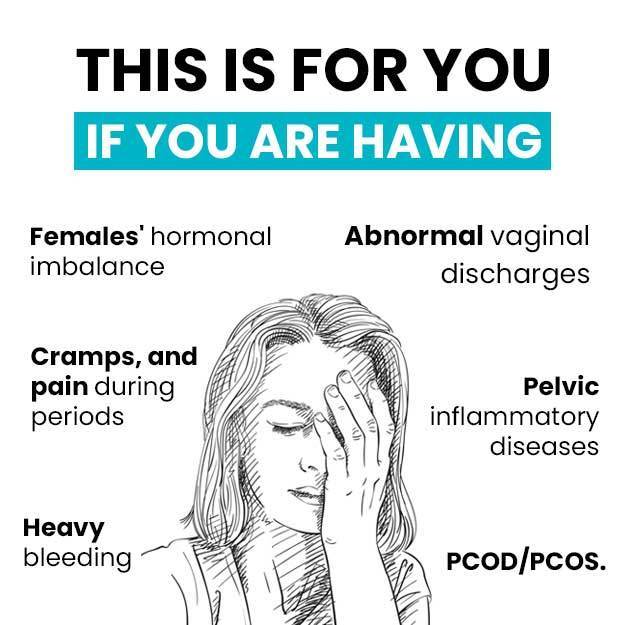
ऊफोरेक्टोमी एक सर्जरी है जिसमें एक या दोनों ओवरियों को निकाल दिया जाता है। जब ओवरी की किसी बीमारी में दवाओं से इलाज संभव न हो, तब इस सर्जरी की जरूरत पड़ती है। अगर इस सर्जरी,में दोनों ओवरियों को निकाला जा रहा है तो महिला में बांझपन और रजोनिवृत्ति हो जाती है।
हालांकि, सर्जरी से पहले मरीज की सही काउंसलिंग करना जरूरी है। इस सर्जरी से पहले कुछ ब्लड टेस्ट और रेडियोलॉजिकल टेस्ट करवाए जाते हैं।
इस ऑपरेशन में किस तरीके का इस्तेमाल हुआ है और क्या बीमारी थी, उसके आधार पर निश्चित होता है कि सर्जरी में कितना समय लगेगा और मरीज को अस्पताल में कितनी देर तक रूकना पड़ेगा। ऑपरेशन के बाद दो से छह हफ्तों में रिकवरी हो जाती है।