- डी एंड सी क्या है? - Dilation & Curettage kya hai in hindi?
- गर्भाशय की सफाई की जटिलताएं - Dilation & Curettage me jatiltaye
- गर्भाशय की सफाई के बाद देखभाल - Dilation & Curettage hone ke baad dekhbhal
- गर्भाशय की सफाई क्यों की जाती है? - Dilation & Curettage kab kiya jata hai?
- गर्भाशय की सफाई होने से पहले की तैयारी - Dilation & Curettage ki taiyari
- गर्भाशय की सफाई कैसे होती है? - Dilation & Curettage kaise hota hai?
डी एंड सी क्या है? - Dilation & Curettage kya hai in hindi?
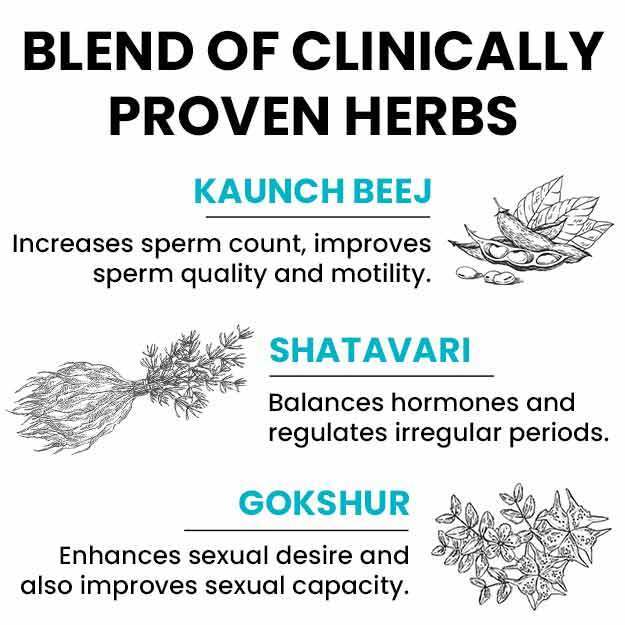
डाइलेशन और क्यूरेटेज (Dilation And Curettage) प्रक्रिया, जिसे डी&सी (D&C) भी कहा जाता है, एक सर्जिकल प्रक्रिया है जिसमें गर्भाशय ग्रीवा/ सर्विक्स (Cervix - गर्भाशय का निचला, संकीर्ण हिस्सा) को विस्तारित (Dilate) किया जाता है ताकि गर्भाशय की परत (Endometrium; एंडोमेट्रियम) को क्यूरेट (Curette - चम्मच जैसे आकार का उपकरण) की मदद से असामान्य ऊतकों को निकालने के लिए स्क्रैप (कुरेदना) किया जा सके।
एंडोमेट्रिएम के निदान और उपचार के लिए इस्तेमाल होने वाली अन्य संबंधित प्रक्रियाएं एंडोमेट्रियल पृथक्करण (Endometrial Ablation), हिस्टेरोस्कोपी (Hysteroscopy) और हिस्टेरेक्टोमी (Hysterectomy) शामिल हैं।
गर्भाशय की सफाई की जटिलताएं - Dilation & Curettage me jatiltaye
हर सर्जिकल प्रक्रिया की तरह इस प्रक्रिया से भी कुछ जोखिम और जटिलताएं होने की सम्भावना रहती है।
- संक्रमण
- गर्भाशय भित्ति (Uterine Wall) या आँतों में छिद्र हो जाना
- गर्भाशय में स्कार ऊतकों (Scar Tissues) का बन जाना
- एनेस्थीसिया सम्बंधित परेशानियां
- गतिविधियां न करने या हर वक़्त आराम करते रहने से रक्त के थक्के बन जाना
- गर्भाशय या गर्भाशय ग्रीवा को क्षति पहुँच सकती है और उसके संकेत हैं: भारी रक्तस्त्राव, बदबूदार स्त्राव, गंभीर दर्द, बुखार या ठण्ड लगना। (और पढ़ें – बुखार का घरेलू इलाज)
गर्भाशय की सफाई के बाद देखभाल - Dilation & Curettage hone ke baad dekhbhal
सर्जरी के बाद, रिकवरी की प्रक्रिया इस पर निर्भर करती है की सर्जरी के दौरान एनेस्थीसिया का कौनसा प्रकार इस्तेमाल किया गया था। सर्जरी आउट-पेशेंट (Out-Patient; मरीज़ को सर्जरी के बाद अस्पताल में भर्ती होने की आवश्यकता नहीं होती) आधार पर भी की जा सकती है।
- प्रक्रिया के बाद एक या दो दिन तक हलकी ऐंठन महसूस हो सकती है और आप थका हुआ महसूस कर सकते हैं।
- इस प्रक्रिया के बाद हल्का रक्तस्त्राव होना आम है। आप सैनिटरी नैपकिन या मेंस्ट्रुअल पैड का प्रयोग कर सकती हैं।
- सर्जरी के बाद टैम्पॉन (Tampons) का प्रयोग न करें। इससे संक्रमण हो सकता है।
- आप दर्द के लिए डॉक्टर से पूछ कर दर्द निवारक दवाएं ले सकते हैं।
- भले ही यह असुविधाजनक लगे, फिर भी जितना हो सके उतना हिलते-डुलते रहें। इससे मांसपेशियां मज़बूत होंगी और पैरों में रक्त के थक्कों के गठन को रोका जा सकेगा।
- आप प्रक्रिया के एक या दो दिन बाद से सामान्य रूटीन पर लौट सकते हैं। हालांकि डॉक्टर आपको कम से कम तीन दिनों तक नहाने, संभोग करने या थकाने वाले कार्य करने या भारी सामान उठाने के लिए मना कर सकते हैं।
- अगर यह प्रक्रिया संभावित कैंसरग्रस्त ट्यूमर को हटाने हेतु की गयी है, तो आपको प्रयोगशाला से ट्यूमर की जांच के परिणाम लेने होंगे। अगर परिणाम कैंसर रहित हैं तो इसके बाद आपको डॉक्टर से फॉलो-अप करने की आवश्यकता नहीं होती। अगर परिणामों में यह पता चले की ट्यूमर कैंसरग्रस्त है तो आपको आगे के उपचार के लिए विशेषज्ञ से जांच करवानी पड़ेगी।
- क्योंकि इस प्रक्रिया में गर्भाशय की लाइनिंग को हटाया जाता है इसलिए लाइनिंग फिर से बनती है। अगले मासिक धर्म में देरी हो सकती है या जल्दी हो सकता है।
- आप सामान्य आहार ले सकते हैं। हालांकि अगर डॉक्टर ने कुछ विशिष्ट परहेज़ या आहार में कोई विशिष्ट पदार्थ लेने के लिए कहा हो तो अपने डॉक्टर की सलाह का पालन अवश्य करें।
- इनमें से कोई भी परेशानी होने पर तुरंत अपने चिकित्सक से परामर्श करें: भारी रक्तस्त्राव, योनि से बदबूदार स्त्राव, बुखार और/या ठंड लगना, पेट में गंभीर दर्द।
- आपकी स्थिति के हिसाब से आपको डॉक्टर द्वारा अन्य सलाहें भी दी जा सकती हैं।
गर्भाशय की सफाई क्यों की जाती है? - Dilation & Curettage kab kiya jata hai?
इस प्रक्रिया को करने के पीछे कई कारण हो सकते हैं:
- माहवारी के दौरान या दो मासिक धर्म चक्र के बीच में रक्तस्त्राव की वजह जानने के लिए।
- कैंसर-रहित ट्यूमर (Non-Cancerous Tumors) या फाइब्रॉइड्स (Fibroids) को हटाने के लिए।
- संभावित कैंसरग्रस्त ट्यूमर (Potentially Cancerous Tumors) को हटाने के लिए।
- संक्रमित ऊतकों को हटाने हेतु, जो अक्सर पेल्विक इंफ्लेमेटरी डिज़ीज़ (Pelvic Inflammatory Disease - महिलाओं के प्रजनन अंगों का संक्रमण) नामक यौन रोग (Sexually Transmitted Disese, STD) से होते हैं।
- उन ऊतकों को निकालने के लिए जो प्रसव या गर्भपात (Miscarriage) के बाद गर्भ में रह गए हैं।
- वैकल्पिक (मरीज़ की स्वयं की इच्छा से) गर्भपात (Elective Abortion) करने के लिए।
- अंतर्गर्भाशयी यंत्र (Intrauterine Device, IUD) को निकालने के लिए, जो जन्म नियंत्रण का एक प्रकार है।
गर्भाशय की सफाई होने से पहले की तैयारी - Dilation & Curettage ki taiyari
सर्जरी की तैयारी के लिए आपको निम्न कुछ बातों का ध्यान रखना होगा और जैसा आपका डॉक्टर कहे उन सभी सलाहों का पालन करना होगा:
- सर्जरी से पहले किये जाने वाले टेस्ट्स/ जांच (Tests Before Surgery)
- सर्जरी से पहले एनेस्थीसिया की जांच (Anesthesia Testing Before Surgery)
- सर्जरी की योजना (Surgery Planning)
- सर्जरी से पहले निर्धारित की गयी दवाइयाँ (Medication Before Surgery)
- सर्जरी से पहले फास्टिंग खाली पेट रहना (Fasting Before Surgery)
- सर्जरी का दिन (Day Of Surgery)
- सामान्य सलाह (General Advice Before Surgery)
- सर्जरी से पहले ध्यान देने योग्य अन्य बातें (Other Things To Be Kept In Mind Before Surgery)
गर्भाशय ग्रीवा/ सर्विक्स को खोलने के लिए डॉक्टर आपको एक दिन पहले आने के लिए बोल सकते हैं ताकि वे जेल लगाकर प्रक्रिया को शुरू कर पाएं। आप प्रकिया के बाद प्रयोग करने के लिए सैनिटरी नैपकिन (Sanitary Napkin) ला सकती हैं।
इन सभी के बारे में जानकारी प्राप्त करने के लिए इस लिंक पर जाएँ - सर्जरी से पहले की तैयारी
गर्भाशय की सफाई कैसे होती है? - Dilation & Curettage kaise hota hai?
प्रक्रिया निम्न क्रम में की जाती है:
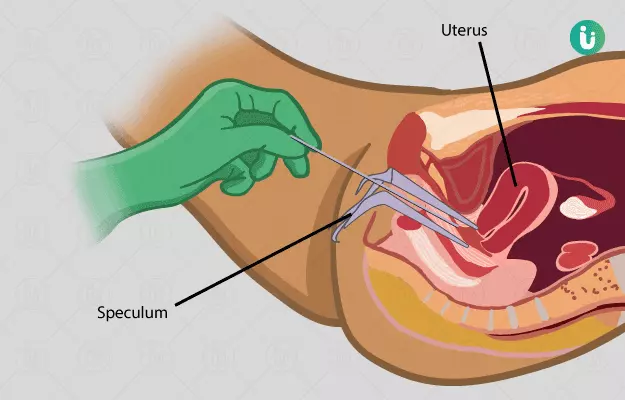
- जैसे ही एनेस्थीसिया का असर शुरू हो जाए, डॉक्टर द्वारा स्पेक्युलुम (Speculum) नामक एक उपकरण आपकी योनि डाला जाता है जिससे योनि को विस्तृत किया जा सके और गर्भाशय ग्रीवा/ सर्विक्स को देखा जा सके।
- इसके बाद डॉक्टर रोगी के सर्विक्स छिद्र में रॉड्स की एक सीरीज़ डाली जाती है जिससे उसे विस्तृत किया जा सके। प्रत्येक रॉड पिछली रॉड से थोड़ी मोती होती है।
- इसके बाद डॉक्टर क्यूरेट (Curette) नामक एक उपकरण डालेंगे और उसको गर्भाशय की लाइनिंग पर चलाएंगे जिससे ऊतकों को स्क्रैप (कुरेदना) किया जा सके।
- अगर क्यूरेट से यह ढंग से न हो पाए तो डॉक्टर सक्शन डिवाइस (Suction Device) की भी मदद ले सकते हैं।
- प्रक्रिया पूरी होने पर डॉक्टर उपकरणों को बाहर निकालते हैं।
- गर्भाशय से निकाले गए पदार्थों को प्रयोगशाला में जांच के लिए भेज दिया जाता है।
सर्जरी की लागत
संदर्भ
- Macfarlane KT. The Indications For Dilatation and Curettage. 1964. Canadian Medical Association journal, 90(5), 364–369. PMID: 14122467
- Moroni R, Vieira C, Ferriani R, Candido-Dos-Reis F, & Brito L. Pharmacological treatment of uterine fibroids. 2014. Annals of medical and health sciences research, 4(Suppl 3), S185–S192. PMID: 25364587
- Newmann SJ, Dalve-Endres A, Diedrich JT, Steinauer JE, Meckstroth K, Drey EA. Cervical preparation for second trimester dilation and evacuation. 2010. Cochrane Database of Systematic Reviews 2010, Issue 8. Art. No.: CD007310.
- Myers-Bradley N. Dilation and Curettage. 2004. In: Encyclopedia of Women’s Health. Springer, Boston, MA.
- Davar R, Dehghani Firouzabadi R, Chaman Ara K. Dilatation and curettage effect on the endometrial thickness. Epub 2013 Apr 5. Iranian Red Crescent Medical Journal. 15(4):350-5. PubMed PMID: 24083012.
- National Health Services. Hysteroscopy: Procedure. NHS-UK. Health A to Z.
- Salam R. Neelofer R. Naserullah P. Comparative Study of Manual Vacuum Aspiration and Dilatation & Evacuation for the Surgical Management of Early Miscarriages: A Randomized Controlled Trial. 2016. Pakistan Journal of Medical and Health Sciences. 10. 183-185.
- Department of Health. Dilatation and Curettage (D&C). Healthy WA.
- World Health Organisation. Safe Abortion: Technical and Policy Guidance for Health Systems. 2012. WHO Guidelines. 2nd Edition.