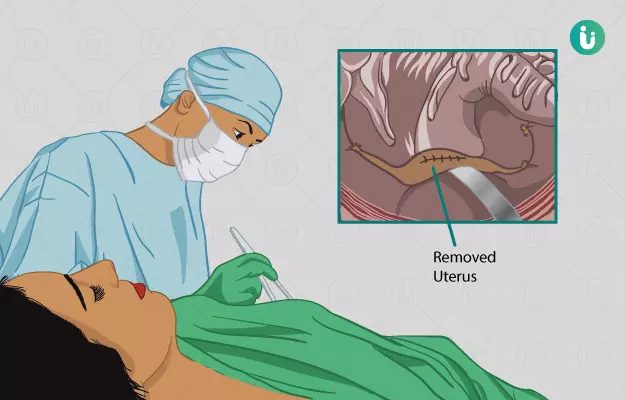
हिस्टेरेक्टॉमी क्या है?
हिस्टेरेक्टॉमी एक सर्जिकल प्रक्रिया है जो कि आमतौर पर गर्भाशय को निकालने के लिए की जाती है। इसका प्रयोग अन्य प्रजनन अंगों को निकालने के लिए भी किया जा सकता है, जो कि डॉक्टर की सलाह पर निर्भर करता है। गर्भाशय को हटाने के कई सारे कारण हो सकते हैं जैसे कैंसर, संक्रमण, रसौली, एंडोमेट्रियोसिस आदि।
गर्भाशय के किसी एक भाग को निकालने की प्रक्रिया को रेडिकल हिस्टेरेक्टॉमी कहा जाता है। यह सर्जरी तीन जगह से की जा सकती है पेट, योनि और लेप्रोस्कोपिक हिस्टेरेक्टॉमी। योनि द्वारा की जाने वाली हिस्टेरेक्टॉमी (वैजाइनल हिस्टेरेक्टॉमी) को आमतौर पर एब्डोमिनल हिस्टेरेक्टॉमी से अधिक सही माना जाता है। आजकल लेप्रोस्कोपी का प्रयोग किया जाता है, जिसमें एक ट्यूब से कैमरा जुड़ा होता है, जो कि शरीर के अंदर जाकर गर्भाशय जैसे अंगों को स्क्रीन पर दिखाता है। इसे लेप्रोस्कोपिक हिस्टेरेक्टॉमी कहा जाता है।
ऐसे कुछ जोखिम और जटिलताएं हैं, जो कि सर्जरी के बाद या दौरान हो सकते हैं जैसे रक्त वाहिकाओं में चोट और दोबारा कभी गर्भवती नहीं बन पाना। सर्जरी के घाव को ठीक होने में छह से आठ हफ़्तों का समय लगेगा और यह बेहद सफल सर्जरी मानी जाती है।
महिला के प्रजनन अंगों में भिन्न अंग शामिल हैं जैसे गर्भाशय/बच्चादानी, ओवरी (गर्भाशय के दोनों तरफ मौजूद अंग जिसमें महिलाओं के हार्मोन व अण्डे बनते हैं), फैलोपियन ट्यूब (गर्भाशय के दोनों तरफ मौजूद पतली ट्यूब जो कि ओवरी को जोड़ती है और ओवरी से गर्भाशय में अंडे को जाने में मदद करती है), गर्भाशय ग्रीवा और योनि (एक ट्यूब जो कि मांसपेशियों से बनी होती है और बाहर से गर्भाशय ग्रीवा द्वारा जुड़ी होती है)।
हिस्टेरेक्टॉमी एक प्रक्रिया है, जिसमें सर्जन आमतौर पर गायनेकोलॉजिस्ट (ऐसे डॉक्टर जो महिला के प्रजनन अंगों से जुड़े रोगों की विशेषज्ञ होते हैं) द्वारा किया जाता है। जिसमें गर्भाशय के साथ या बिना प्रजनन अंगों जैसे गर्भाशय ग्रीवा, ओवरी, फैलोपियन ट्यूब को निकाला जाता है। ऐसे में या तो पूरी बच्चेदानी निकाली जाती है, जिसे टोटल हिस्टेरेक्टॉमी कहा जाता है या फिर इसके कुछ भाग को शरीर में ही छोड़ दिया जाता है, जिसे सबटोटल हिस्टेरेक्टॉमी कहा जाता है। सर्जरी उस स्थिति पर निर्भर करती है, जिसका इलाज किया जाना है।
हिस्टेरेक्टॉमी के बाद महिला कभी गर्भवती नहीं हो पाएगी और इसके साथ ही उसे कभी मासिक धर्म या पीरियड्स नहीं होंगे।
- गर्भाशय निकालने का ऑपरेशन क्यों किया जाता है
- गर्भाशय निकालने की सर्जरी क्यों की जाती है?
- बच्चेदानी निकालने का ऑपरेशन कैसे किया जाता है
- हिस्टेरेक्टॉमी के बाद सावधानियां
- हिस्टेरेक्टॉमी के बाद खतरे और जटिलताएं
- हिस्टेरेक्टॉमी के बाद डॉक्टर से फॉलो अप
- हिस्टेरेक्टॉमी के बाद फॉलो अप
गर्भाशय निकालने का ऑपरेशन क्यों किया जाता है
गर्भाशय या बच्चेदानी को किसी भी महिला के शरीर का सबसे महत्वपूर्ण प्रजनन अंग माना जाता है। ऐसे कई सारे कारण है जिनकी वजह से यह क्षति हो सकती है। साथ ही गर्भाशय या बच्चादानी में हुई क्षति को ठीक करने के लिए कई सारे ट्रीटमेंट मौजूद हैं, लेकिन कभी-कभी ये ट्रीटमेंट कार्य नहीं कर पाते हैं। जब कोई भी ट्रीटमेंट काम नहीं आता है, तो सर्जरी द्वारा निकालना ही आखिरी विकल्प माना जाता है। हिस्टेरेक्टॉमी की जरूरत निम्न कारणों से होती है -
-
रसौली - यह गर्भाशय की दीवार में मांसपेशियों की असामान्य गांठ होती है। यह गांठ बाहर या अंदर से भी बढ़ भी सकती है, जिससे गर्भाशय के आकार में काफी बदलाव आ जाता है। रसौली भिन्न आकारों की हो सकती है, जो कि एक मटर के आकार से एक गेंद के साइज तक हो सकती है। इनका कैंसर से कोई संबंध नहीं होता है। इसके ट्रीटमेंट के लिए दवाएं उपलब्ध हैं, लेकिन कई बार गांठ बड़ी होने के कारण इसे सर्जरी द्वारा निकालना ही पड़ता है। इसके कारण महिलाओं को पीरियड्स में अत्यधिक रक्तस्त्राव, पेट दर्द, गर्भ धारण करने में तकलीफ और यहां तक कि दोबारा जन्म न दे पाने जैसी स्थितियां हो सकती हैं।
-
बच्चेदानी का बाहर आना - बच्चादानी किसी भी महिला के शरीर में एक ही स्थान पर रहती है जो कि पेट से जुड़ी मजबूत मांसपेशियों के कारण होता है। कभी-कभी कुछ विशेष कारणों से जैसे बिना अधिक अंतर के बार-बार गर्भवती हो जाना, गर्भपात करवाना और असामान्य मासिक धर्म से इन मांसपेशियों और लिगामेंट्स पर प्रभाव पड़ता है। इससे गर्भाशय की पोजीशन में बदलाव आ सकता है और बच्चेदानी बाहर निकलने लग जाती है। ऐसी कई सारी भिन्न सर्जिकल प्रक्रियाएं हैं जिनके कारण गर्भाशय को उसकी स्थिति पर वापस लाया जा सकता है, लेकिन यदि ये काम नहीं आती हैं तो बच्चेदानी को हटाना ही पड़ता है।
-
एंडोमेट्रिओसिस - जो कोशिकाएं गर्भाशय की परत में पाई जाती हैं, वे शरीर के किसी भी अन्य भाग में नहीं होती हैं। एंडोमेट्रिओसिस में यह कोशिका की परत बच्चेदानी से बाहर बढ़ने लगती है और आसपास के अंगों में बढ़ने लगती हैं जैसे फैलोपियन ट्यूब, अंडाशय और पेट की आंतरिक परत आदि। ये कोशिकाएं बढ़ती महिला के सेक्स हार्मोन की वजह से बढ़ती हैं। इनके टूटने पर भिन्न अंगों में रक्तस्त्राव होने लगता है, बिल्कुल वैसे ही जैसे गर्भाशय की परत क्षतिग्रस्त होने पर ब्लीडिंग होती है। एंडोमेट्रिओसिस की मेडिकल या सर्जिकल प्रक्रिया के बाद पीरियड्स में अत्यधिक रक्त आ सकता है और गर्भाशय में दर्द भी हो सकता है। ऐसे में अंतिम विकल्प बच्चेदानी को निकालने का ही बचता है।
- एडिनोमायोसिस - इस स्थिति में गर्भाशय की परत में मौजूद कोशिकाओं में असामान्य वृद्धि होने लगती है, जिससे परत मोटी हो जाती है और इसके परिणामस्वरूप पीरियड्स में अधिक ब्लीडिंग होती है। इसके साथ ही पेट में सूजन और दर्द व गर्भाशय में ऐंठन भी महसूस होती है। यदि यह किसी भी मेडिकल प्रक्रिया से ठीक नहीं हो पाती है, तो सर्जरी द्वारा गर्भाशय को निकाला जाता है। इस स्थिति में गर्भाशय की परत में मौजूद कोशिकाओं में असामान्य वृद्धि होने लगती है, जिससे परत मोटी हो जाती है, जिसके कारण पीरियड्स में अधिक ब्लीडिंग होती है। इसके साथ ही पेट में सूजन और दर्द व गर्भाशय में ऐंठन भी महसूस होती है। यदि यह किसी भी मेडिकल प्रक्रिया से ठीक नहीं हो पाता है तो सर्जरी द्वारा गर्भाशय को निकाला जाता है।
गर्भाशय निकालने की सर्जरी क्यों की जाती है?
-
सर्जरी से पहले किए जाने वाले टेस्ट - सर्जरी करने से पहले डॉक्टर कई सारे टेस्ट करने की सलाह देते हैं जैसे एक्स रे, इलेक्ट्रोकार्डियोग्राम, मैग्नेटिक रेजोनेंस इमेजिंग (एमआरआई), कम्पलीट ब्लड काउंट (सीबीसी), यूरिन टेस्ट, गर्भाशय का अल्ट्रासाउंड। साथ ही जिस अंग का इलाज किया जाना है, उससे जुड़ा हुआ विशेष टेस्ट भी किया जाएगा।
-
सर्जरी से पहले सुन्न करने वाले एजेंट या दवा की जांच - नम्बिंग एजेंट का चुनाव सर्जरी के प्रकार पर निर्भर करता है। सुन्न करने वाली दवा सर्जरी से पहले इसलिए दी जाती है, ताकि ऑपरेशन के दौरान मरीज को किसी भी तरह का दर्द महसूस न हो। आपसे सर्जरी से छह से बारह घंटे पहले भूखे रहने को कहा जाएगा। ऐसा इसलिए क्योंकि सुन्न करने वाली दवा के कारण आपको उल्टी हो सकती है, जिससे श्वास नली में भोजन आ सकता है।
-
सर्जरी की तैयारी - यह बहुत जरूरी है कि आप डॉक्टर के साथ अपनी सर्जरी को प्लान कर लें। वे आपको सर्जरी से पहले इससे जुड़े फायदे और नुकसानों के बारे में समझा देंगे। यदि आपको पहले किसी भी तरह की स्वास्थ्य समस्याएं रही हैं जैसे लिवर रोग, हृदय रोग या मानसिक विकार तो इनके बारे में डॉक्टर को बता दें। साथ ही यदि आप किसी भी तरह की दवा जैसे एस्पिरिन जो कि रक्त को पतला करने के लिए दी जाती है, तम्बाकू, शराब या अन्य कोई ड्रग ले रहे हैं, तो इसकी सूचना भी डॉक्टर को दे दें।
-
सर्जरी के बाद जिन दवाओं की आवश्यकता होती है - जो दवाएं डॉक्टर आपको देंगे उनमें एंटासिड शामिल हो सकती हैं, जो कि इसलिए जरूरी हैं क्योंकि सर्जरी के बाद आपके पेट में बहुत सारा एसिड बन सकता है। सर्जरी के बाद दर्द के लिए पेन किलर और संक्रमण से बचाने के लिए एंटीबायोटिक दी जाएंगी। आपके लिए यह जानना जरूरी है कि भविष्य में किसी भी जटिलता से बचने के लिए आपको ठीक तरह से दवाएं लेनी होंगी।
-
सर्जरी के दिन - सर्जरी के लिए ऑपरेशन थिएटर में लेकर जाने से पहले डॉक्टर आपको एक अनुमति फॉर्म भरने को कह सकते हैं। इस फॉर्म में सर्जरी के लिए अनुमति के लिए हस्ताक्षर करने होते हैं। सर्जरी के लिए आपको तैयार करने से पहले आपका रक्तचाप, तापमान, ब्लड टेस्ट और श्वास मार्ग फिर से जांचा जाएगा। आपको एक विशेष ड्रैस पहनने को दी जाएगी। सर्जरी के दौरान आप पूरी तरह से ढके होंगे केवल जिस जगह की सर्जरी की जानी है उसे ही बिना ढके रखा जाएगा। सर्जरी के लिए आपको तैयार करने के बाद एनेस्थेसिया दिया जाएगा।
- सामान्य जानकारी - सर्जरी से पहले आपको धूम्रपान नहीं करना है और न ही शराब का सेवन करना है क्योंकि इससे आपके ठीक होने की संभावना कम हो जाती है। आपको किसी भी तरह के तनाव से बचना है और खुद को मानसिक व शारीरिक दोनों तरह से शांत रखना है। आपके परिवार या मित्र आपके साथ अस्पताल में जा सकते हैं।
बच्चेदानी निकालने का ऑपरेशन कैसे किया जाता है
हिस्टेरेक्टॉमी कैसे की जाती है?
हिस्टेरेक्टॉमी पेट से भी की जा सकती है, जिसे एब्डोमिनल हिस्टेरेक्टॉमी कहा जाता है या फिर इसे योनि के द्वारा भी किया जा सकता है जिसे वजाइनल हिस्टेरेक्टॉमी कहा जाता है। स्थिति के प्रकार और गंभीरता के अनुसार या तो बच्चेदानी को पूरी तरह से निकाला जाएगा या फिर इसके एक भाग को ही अलग किया जाएगा। हिस्टेरेक्टॉमी का खर्च 18000 रुपये से लेकर 2,30,000 रुपये तक आ सकता है। यह खर्चा इस बात पर निर्भर करता है कि आप किस तरह के अस्पताल में जा रहे हैं और साथ ही ऑपरेशन के लिए किस तकनीक का प्रयोग किया जा रहा है। लेप्रोस्कोपिक हिस्टेरेक्टॉमी के लिए एब्डोमिनल हिस्टेरेक्टॉमी से अधिक खर्चा आता है। हिस्टेरेक्टॉमी के लिए निम्न तकनीकों का प्रयोग किया जाता है -
एब्डोमिनल (पेट) हिस्टेरेक्टॉमी -
इसका चयन आमतौर पर तब किया जाता है, जब बच्चेदानी का आकार बड़ा होता है। सर्जरी के दौरान लगाया गया चीरा इतना बड़ा हो कि उसमें से बच्चेदानी को निकाला जा सके। इसे ओपन सर्जरी भी कहा जाता है, क्योंकि गर्भाशय को निकालने के लिए पूरा खोला जाता है। यह प्रक्रिया निम्न तरह से की जाती है -
- पेट के निचले हिस्से में पांच इंच का लंबा चीरा लगाया जाता है, जो कि सीधा या फिर टेढ़ा होता है।
- मांसपेशियों, रक्त वाहिकाओं और फेशिया (मांसपेशियों और अंगों को ढक रही एक परत) को सावधानी से अलग किया जाएगा।
- जो जोड़ या लिगामेंट गर्भाशय को उसकी पोजीशन में रखते हैं उन्हें अलग किया जाएगा। स्वस्थ मांसपेशियों, रक्त वाहिकाओं और अन्य अंगों को इस प्रक्रिया के दौरान सावधानी से हैंडल किया जाएगा।
- इसके बाद अंत में गर्भाशय को निकाल दिया जाएगा।
- बच्चादानी निकालने के बाद मांसपेशियों व अन्य अंगों को टांकों की मदद से फिर से जोड़ दिया जाता है।
वजाइनल हिस्टेरेक्टॉमी -
यह एक आसान और सामान्य तौर पर प्रयोग में लाया जाने वाला तरीका है जिसका प्रयोग गर्भाशय के साथ-साथ गर्भाशय ग्रीवा और फैलोपियन ट्यूब को निकालने के लिए भी किया जाता है। इसमें अंडाशय को भी निकाला जा सकता है, लेकिन उसमें कठिनाई आती है। यह प्रक्रिया निम्न तरह से की जाती है -
- यह एक ओपन सर्जिकल ट्रीटमेंट नहीं हैं, जिसका मतलब है कि इसमें कहीं भी चीरा नहीं लगाया जाएगा।
- सर्जरी के उपकरणों को योनि के अंदर से डाला जाएगा। सर्जरी के दौरान जरूरत पड़ने पर योनि को बड़ा खोला जा सकता है।
- गर्भाशय को निकालने के बाद योनि को खोलने के लिए जो चीरा लगाया गया था उसे टांकों से जोड़ दिया जाएगा।
लेप्रोस्कोपिक हिस्टेरेक्टॉमी -
इस सर्जरी में किसी भी अंग को होने वाली क्षति की आशंका सबसे कम होती है। यह एक ओपन सर्जरी नहीं है। यह गर्भाशय को निकालने के लिए पेट व योनि दोनों तरह से की जा सकती है। लप्रोस्कोपिक हिस्टेरेक्टॉमी निम्न प्रक्रिया द्वारा की जाती है -
- लेप्रोस्कोपिक एब्डोमिनल हिस्टेरेक्टॉमी में तीन सेंटीमीटर लंबे तीन से चार कट पेट के निचले हिस्से पर लगाए जाएंगे।
- किसी एक कट में से, कैमरा लगी हुई ट्यूब को पेट के अंदर डाला जाएगा। इससे आंतरिक अंगों को स्क्रीन पर 3डी में देखने में मदद मिलती है, जिससे सर्जन सावधानीपूर्वक यह प्रक्रिया कर पाते हैं।
- लेप्रोस्कोपिक वजाइनल हिस्टेरेक्टॉमी में योनि के अंदर से आंतरिक अंगों को देखने के लिए एक ट्यूब डाली जाती है, जिसके अंतिम सिरे पर कैमरा लगा होता है।
- आजकल रोबोटिक लेप्रोस्कोपी भी की जाती है जो एक रोबोट की बांह की मदद से की जाती है।
हिस्टेरेक्टॉमी के बाद सावधानियां
सर्जरी के बाद आपको फिर से शारीरिक गतिविधियों में लौटने में और पूरी तरह से ठीक होने में छह से आठ हफ्ते का समय लगेगा। तब तक आपको स्वयं का और घाव का निम्न तरह से ठीक प्रकार ध्यान रखना है -
- सर्जरी के बाद जो भी घर के काम आप करती हैं उन्हें धीरे-धीरे बढ़ाना शुरू करें। एक साथ काफी सारा काम न करें ऐसे में पहले धीरे-धीरे चलने से शुरुआत करें।
- दी गई मलम या क्रीम को घाव पर लगाते रहें और दिन में दो बार पट्टी को बदलें या फिर जैसा कि डॉक्टर द्वारा सुझाया जाएगा।
- यदि आपको घाव से खून आता दिखाई दे या फिर घाव की जगह पर सूजन महसूस हो तो डॉक्टर को इसके बारे में तुरंत बताएं।
- आपको लगातार नियमित रूप से दवाएं लेते रहना है और डॉक्टर द्वारा बताया गया है। उसी तरह से सही खुराक में दवाओं को लेना है और ध्यान रखें कि प्रत्येक दिन उसी समय पर दवा लें, जिस समय पर पहले दिन से लेना शुरू की गई थी। विशेषकर पेन किलर इससे दवाओं का प्रभाव बढ़ जाता है।
- यदि आपको छींकना या खांसना है तो आप टांकों पर हल्के से तकिया रख सकती हैं। इससे दबाव पड़ने पर आपके टांके नहीं खुलेंगे और ना ही दर्द होगा।
- सर्जरी के कुछ दिन बाद तक आइस पैक का प्रयोग करें। इससे सूजन और दर्द को कम करने में मदद मिलती है।
हिस्टेरेक्टॉमी के बाद खतरे और जटिलताएं
ऐसी कुछ बातें हैं जिनके बारे में आपको सर्जरी के बाद सावधानी बरतनी होगी। इन्हें निम्न तरह से बताया गया है -
- सर्जरी के बाद छह से आठ हफ्ते तक आपको किसी भी तरह की अत्यधिक भारी शारीरिक गतिविधियां नहीं करनी हैं, जैसे जिम जाना, जॉगिंग, सीढ़ियां चढ़ना, कपड़े धोना और बर्तन धोना आदि।
- दो-तीन हफ्ते तक गाड़ी न चलाएं। हालांकि, आप कार में यात्रा कर सकते हैं। लंबी यात्रा पर जाने से बचें।
- सर्जरी के छह से आठ हफ्तों तक सेक्स ना करें।
- ध्यान रहे कि घाव पानी के साथ सीधे संपर्क में ना आए, इसके लिए आप तैरना और बाथ टब में नहाने जैसी गतिविधियों को न करें। इसकी बजाय आप स्पॉन्ज बाथ ले सकती हैं, क्योंकि घाव को साफ और सूखा रखना बहुत जरूरी है।
हिस्टेरेक्टॉमी के बाद डॉक्टर से फॉलो अप
हिस्टेरेक्टॉमी के बाद खतरे और जटिलताएं
- जिस दौरान आप ठीक हो रहे हैं उस समय आपको घाव या यूरिनरी ब्लैडर (एक अंग जिसमें शरीर का सारा यूरिन संचित होता है) में संक्रमण के कारण बुखार आ सकता है। इस स्थिति को नियंत्रित करने के लिए डॉक्टर आपको एंटीबायोटिक लेने की सलाह देंगे।
- यदि आपको एनीमिया है तो आपको सर्जरी से पहले अपने ब्लड ग्रुप के ही कुछ रक्त की जरूरत पड़ेगी। यदि आपको सर्जरी के दौरान किसी रक्त वाहिका में चोट लग जाए, जिसके कारण रक्त की क्षति हो जाए, तो भी आपको रक्त की आवश्यकता पड़ सकती है। ऐसी स्थिति के लिए सर्जरी से पहले अपने ब्लड ग्रुप के रक्त का इंतजाम कर के रखें।
- आपको एनेस्थीसिया मिलने के बाद या उसके दौरान कुछ परेशानी हो सकती है। ऐसा तब हो सकता है, यदि आप तम्बाकू, शराब या अन्य कोई नशा करते हैं या फिर आपको हृदय रोग व लिवर रोग से संबंधित कोई समस्या है।
- यदि मूत्राशय में किसी भी तरह की चोट लगी है, तो आपको बार-बार पेशाब जाने की इच्छा हो सकती है। यदि मलाशय में कोई चोट लगती है तो आपको मल त्यागने और नियत्रंण रखने में समस्या हो सकती है।
- यदि सर्जरी के दौरान गर्भाशय के साथ अंडाशय को भी निकाला जा रहा है तो आपको अवसाद, सेक्स इच्छा की कमी, त्वचा से जुड़ी समस्याएं और मेटाबॉलिज्म में कमी जैसा महसूस हो सकता है।
- सर्जरी के बाद गर्भधारण करना और शिशु को जन्म देना संभव नहीं हो पाएगा।
हिस्टेरेक्टॉमी के बाद फॉलो अप
आपकी सर्जरी की प्रगति का पता लगाने के लिए और स्थिति पर लगातार नजर रखने के लिए डॉक्टर फॉलो अप अपॉइंटमेंट रखते हैं। सर्जरी के आधार पर निर्भर करते हुए कुछ विशेष टेस्ट भी किए जा सकते हैं, जिनमें रिकवरी की जांच की जाएगी। आपको किसी भी तरह के जोखिम से बचाने के लिए ऐसा किया जाता है। हिस्टेरेक्टॉमी के बाद आपको डॉक्टर के बताए अनुसार उनसे मिलने जाना होगा। आपको सर्जरी के बाद टांकें हटाने के लिए डॉक्टर के पास जाना होगा जो कि आमतौर पर सर्जरी के 15 दिन बाद किया जाता है। आप अपना ध्यान किस प्रकार से रख सकते हैं इसके बारे में डॉक्टर आपको बताएंगे ताकि आप जल्दी से ठीक होकर अपनी सामान्य दिनचर्या व गतिविधियों को फिर से शुरू कर सकें।
शहर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट खोजें
- बैंगलोर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- मुंबई के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- गाज़ियाबाद के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- चेन्नई के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- पुणे के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- दिल्ली के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- हैदराबाद के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- नई दिल्ली के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- ग्वालियर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- गुडगाँव के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
सर्जरी की लागत
गर्भाशय हटाने का ऑपरेशन के डॉक्टर

Dr. Shravani A
प्रसूति एवं स्त्री रोग
3 वर्षों का अनुभव

Dr Minoo Singh
प्रसूति एवं स्त्री रोग
44 वर्षों का अनुभव

Dr. Godi Anuradha
प्रसूति एवं स्त्री रोग
31 वर्षों का अनुभव

Dr. Ayushi Gandhi
प्रसूति एवं स्त्री रोग
4 वर्षों का अनुभव
संदर्भ
- U.S. Department of Health and Human Services. Hysterectomy. Office on Women's Health. 2019 Apr 1.
- National Cancer Institute. Definition of Radical Hysterectomy. NCI Dictionary of Cancer Terms.
- Victoria State Government. Hysterectomy. BetterHealth. Surgery. 2018 Feb.
- Health Direct. Hysterectomy. Australia. 2018 Dec.
- Zambouri A. Preoperative evaluation and preparation for anesthesia and surgery. Hippokratia. 2007;11(1):13–21.
- Balakrishnan, D. A Comparison Between Non-Descent Vaginal Hysterectomy and Total Abdominal Hysterectomy. 2016 Jan 1. Journal of Clinical And Diagnostic Research. PMID: 26894127
- Health Direct. Vaginal Hysterectomy. Australia. 2018 Sept.
- U.S. Library of Medicine. Hysterectomy - vaginal - discharge. MedlinePlus. 2018 April 19
- U.S. Library of Medicine. Hysterectomy - abdominal - discharge. MedlinePlus. 2018 Dec 30
- Department of Health. Hysterectomy. Women's Health. New York State. 2017 Apr