- कोलोरेक्टल कैंसर का ऑपरेशन कैसे किया जाता है? - Colorectal Cancer Surgery kaise hota hai?
- कोलोरेक्टल कैंसर का ऑपरेशन के बाद देखभाल - Colorectal Cancer Surgery hone ke baad dekhbhal
- कोलोरेक्टल कैंसर का ऑपरेशन की जटिलताएं - Colorectal Cancer Surgery me jatiltaye
- कोलोरेक्टल कैंसर का ऑपरेशन क्या होता है? - Colorectal Cancer Surgery kya hai in hindi?
- कोलोरेक्टल कैंसर का ऑपरेशन क्यों की जाती है? - Colorectal Cancer Surgery kab kiya jata hai?
- कोलोरेक्टल कैंसर का ऑपरेशन होने से पहले की तैयारी - Colorectal Cancer Surgery ki taiyari
कोलोरेक्टल कैंसर का ऑपरेशन कैसे किया जाता है? - Colorectal Cancer Surgery kaise hota hai?
कोलोरेक्टल कैंसर के उपचार की कई सर्जिकल प्रक्रियाएं हैं:
- कोलेक्टॉमी (Colectomy)
- प्रोक्टेक्टॉमी (Proctectomy)
- कॉलोस्टोमी (Colostomy)
- हाइपरथर्मिक इंट्रापेरिटोनियल कीमोथेरेपी (Hyperthermic Intraperitoneal Chemotherapy, HIPEC)
- लोकल एक्सिशन और पॉलीपेक्टॉमी (Local Excision and Polypectomy)
कोलेक्टॉमी (Colectomy)
इस प्रक्रिया द्वारा कॉलन में स्थित कैंसरग्रस्त ट्यूमर या कोशिकाओं को निकाला जाता है। कैंसरग्रस्त ट्यूमर पूरी तरह निकल चुके हैं और कैंसर की पुनरावृत्ति नहीं होगी, यह सुनिश्चित करने के लिए कॉलन के स्वस्थ हिस्से को भी निकाला जा सकता है। ज़्यादातर स्थितियों में जहाँ कैंसर के विकास पर नियंत्रण रखा जा सकता है, वहां कॉलन का बस एक-चौथाई या एक-तिहाई हिस्सा ही निकाला जाता है।
कोलेक्टॉमी करने के दो तरीके हैं- ओपन सर्जरी (Open Surgery) और लैप्रोस्कोपिक कोलेक्टॉमी (Laparoscopic Colectomy)। ओपन प्रक्रिया में पेट पर एक लम्बा चीरा काटा जाता है। फिर सर्जिकल उपकरणों की मदद से कॉलन को आसपास के ऊतकों से निकला जाता है। सर्जन कॉलन का कुछ हिस्सा (Partial Colectomy; आंशिक कोलेक्टॉमी) या ज़रुरत पड़ने पर पूरे कॉलन को (Total Colectomy; टोटल कोलेक्टॉमी) निकाल देते हैं। मरीज़ों को करीब एक हफ़्तों तक अस्पताल में रहने की आवश्यकता होती है।
लैप्रोस्कोपिक प्रक्रिया में पेट पर चार से पांच छोटे चीरे काटे जाते हैं जिसके माध्यम से लैप्रोस्कोप (Laparoscope) डाला जाता है। लैप्रोस्कोप एक पतली लचीली ट्यूब है जिससे एक छोटा वीडियो कैमरा जोड़ा जाता है। कैमरे के माध्यम से पेट के अंदरूनी हिस्सों को देखा जा सकेगा। इससे सर्जन को ट्यूमर को देखने में और उसे निकालने में मदद मिलेगी।
लिम्फाडेनेक्टॉमी (Lymphadenectomy) नामक एक प्रकिया का भी प्रयोग किया जा सकता है जिससे अगर कैंसरग्रस्त कोशिकाएं लिम्फ नोड्स तक फ़ैल गयी हैं तो उनको हटाया जा सके। सर्जिकल प्रक्रिया के दौरान पैथोलोजिस्ट (Pathologist; रोग-विज्ञान विशेषज्ञ) मौजूद होता है ताकि उस ही समय माइक्रोस्कोप (Microscope) पर लिम्फ नोड्स को जांचा जा सके और देखा जा सके कि उन पर तो कैंसरग्रस्त कोशिकाओं का फैलाव नहीं हुआ है। इस प्रकार सर्जन प्रक्रिया में जितने संभव हो उतने कैंसरग्रस्त ऊतकों को निकाल पाएंगे। सर्जरी के समाप्त होने पर कॉलन के स्वस्थ कोनों को फिर जोड़ दिया जाता है।
प्रोक्टेक्टॉमी (Proctectomy)
इस सर्जिकल प्रक्रिया द्वारा मलाशय के क्षतिग्रस्त भाग या अगर कैंसर अग्रिम चरण में है तो पूरा मलाशय निकाला जाता है। अगर कैंसर मलाशय के ऊपरी भाग में है तो इसके लिए लो एंटीरियर रिसेक्शन प्रक्रिया (Low Anterior Resection Procedure) का प्रयोग करके कैंसरग्रस्त ट्यूमर को निकाला जाता है और अगर हानिकारक ट्यूमर मलाशय के निचले हिस्से में है तो इसके लिए अब्डॉमिनोपेरिनियल प्रक्रिया (Abdominoperineal Procedure; पेट-सम्बन्धी एक प्रक्रिया) का प्रयोग किया जाता है। इस प्रक्रिया के दौरान भी पैथोलोजिस्ट मौजूद होता है।
लो एंटीरियर रिसेक्शन प्रक्रिया से कैंसरग्रस्त ऊतकों को निकालकर बचे हुए मलाशय को सिग्मोइड कॉलन के साथ जोड़ दिया जाता है। इससे अपशिष्ट पदार्थ (Waste Materials) गुदे के ज़रिये शरीर से बाहर निकल जायेंगे।
अब्डॉमिनोपेरिनियल प्रक्रिया में मलाशय के निचले भाग से कैंसरग्रस्त ऊतकों को निकाला जाता है। इस प्रक्रिया में स्फिंक्टर मांसपेशियों (Sphincter Muscles) को भी (आंशिक या पूरी तरह से) निकाला जाता है। अगर स्फिंक्टर मांसपेशियों को निकाला गया है तो, ऑन्कोलॉजिस्ट शरीर से अपशिष्ट पदार्थ निकालने के लिए एक आउटलेट (Outlet; निकास) बनाते हैं।
कॉलोस्टोमी (Colostomy)
अगर अब्डॉमिनोपेरिनियल प्रक्रिया के बाद या स्फिंक्टर मांसपेशियों को पूर्ण रूप से निकालने के बाद सर्जन कॉलन और मलाशय के स्वस्थ भाग को जोड़ने में असमर्थ हैं तो इस प्रक्रिया की ज़रुरत पड़ती है। ऐसे में, पेट के निचले हिस्से में स्टोमा (Stoma) नामक एक कृत्रिम खुलाव बनाया जाता है जिससे अपशिष्ट पदार्थ को शरीर से बाहर निकाला जा सकता है। स्टोमा पेट के बाहरी हिस्से पर बनाया जाता है जिससे कॉलन का सेगमेंट जोड़ा जाता है। अपशिष्ट को इकट्ठा करने के लिए स्टोमा के साथ कोलोस्टॉमी बैग (Colostomy Bag) जोड़ा जाता है। यह एक गंध मुक्त बैग है जो डिस्पोजेबल (Disposable; जिसे फेंका जा सके) होता है।
हाइपरथर्मिक इंट्रापेरिटोनियल कीमोथेरेपी (Hyperthermic Intraperitoneal Chemotherapy, HIPEC)
अगर कैंसर अग्रिम चरण में है और किसी अन्य अंग तक नहीं फैला है तो ये प्रक्रिया लाभकारी सिद्ध हुई है। इस प्रक्रिया में सर्जरी के दौरान पेट में मौजूद कैंसरग्रस्त कोशिकाओं को सीधा कीमोथेरेपी दी जाती है।
लोकल एक्सिशन और पॉलीपेक्टॉमी (Local Excision and Polypectomy)
यह प्रक्रिया, आम तौर पर, स्टेज I या स्टेज II के कैंसर के उपचार के लिए प्रयोग की जाती है।
कॉलोनोस्कोपी (Colonoscopy) के द्वारा, सर्जन हानिकारक ट्यूमर (स्टेज I या स्टेज II कैंसर के) को निकालते हैं। यह सर्जरी कॉलोनोस्कोप (Colonoscope) द्वारा की जाती है जोकि एक पतली लचीली ट्यूब है जिससे एक लाइट और कैमरा जुड़ा होता है। कैमरा की मदद से ऑन्कोलॉजिस्ट को हानिकारक ट्यूमर की ठीक जगह और यह कितना फैला है जानने में मदद मिलती है। इस सर्जरी से ऊतकों की ज़्यादा टूट - फूट नहीं होती। अगर हानिकारक ट्यूमर को कॉलोनोस्कोप से निकाला जाता है तो इस प्रक्रिया को एंडोस्कोपिक म्यूकोसल रिसेक्शन (Endoscopic Mucosal Resection, EMR) कहा जाता है। यदि प्रक्रिया में पॉलिप निकाला जाता है तो, इसे पॉलीपेक्टॉमी (Polypectomy) कहा जाता है।
कोलोरेक्टल कैंसर का ऑपरेशन के बाद देखभाल - Colorectal Cancer Surgery hone ke baad dekhbhal
सर्जरी के बाद बिना किसी परेशानी के रिकवरी हो इसके लिए ज़रूरी है कि कुछ बातों का ध्यान रखा जाये:
- डॉक्टर द्वारा नियमित फॉलो-अप शिड्यूल (Follow-Up Schedule) का पालन करें। यह चेक-अप्स इसलिए ज़रूरी हैं ताकि डॉक्टर यह जांच कर सके की सर्जरी का परिणाम कितना सफल है और कैंसर की पुनरावृत्ति तो नहीं हो रही।
- डॉक्टर द्वारा निर्धारित दवाओं को निर्धारित खुराक में लें।
- सर्जरी के करीब तीन महीने बाद, इमेजिंग टेस्ट्स (Imaging Tests) जैसे सीटी स्कैन (CT Scan), एमआरआई स्कैन (MRI Scan) और अन्य जांच करवाई जाएँगी।
- सर्जरी के बाद, जितना हो सके उतना सक्रिय रहें। इससे आपको लम्बे समय तक स्वस्थ और फिट रहने में मदद मिलेगी। अध्ययनों में पाया गया है कि जो मरीज़ सक्रीय रहे हैं उनमें कैंसर की पुनरावृत्ति का जोखिम कम रहता है।
- स्वस्थ जीवन के लिए स्वश्थ आहार अत्यंत आवश्यक है। इससे जल्दी रिकवरी में मदद मिलेगी। पशु आधारित भोजन की तुलना में पौधों से मिलने वाला भोजन ज़्यादा आसानी से पच जाते हैं। ऐसा भोजन खाएं जिसके पाचन में परेशानी न हो।
- आपको खनिज पदार्थ (Minerals) और विटामिन्स (Vitamins) की कमी पूर्ति करने के लिए पूरक (Supplements) लेने की आवश्यकता हो सकती है। आयरन (Iron) के पूरकों से रक्त गणना (Blood Count) को बेहतर करने में मदद मिलेगी और एनीमिया (Anemia) से बचा जा सकेगा। कैल्शियम (Calcium) के पूरक लेने से हड्डियां मज़बूत होंगी।
- धूम्रपान न करें और मदिरा का सेवन न करें। इनसे कैंसर की पुनरावृत्ति होने का जोखिम रहता है।
- बार बार अस्पताल के चक्कर काटने, दवाओं और सर्जिकल प्रक्रियाओं से मरीज़ों पर मानसिक तनाव भी पड़ता है। मरीज़ के करीबी और परिवार वालों को यह प्रयास करना चाहिए कि मरीज़ खुश रहे। भावनात्मक सहारे और प्रेम से भी रिकवरी जल्दी में मदद मिलती है।
कोलोरेक्टल कैंसर का ऑपरेशन की जटिलताएं - Colorectal Cancer Surgery me jatiltaye
हर प्रक्रिया की तरह इस प्रक्रिया से भी कुछ जोखिम जुड़े हैं। सर्जरी करवाने से पहले आपको इनके बारे में जानकारी रखनी चाहिए:
- एनेस्थीसिया के दुष्प्रभाव (जैसे मतली, सिरदर्द आदि) (और पढ़ें – सिर दर्द का देसी इलाज)
- रक्तस्त्राव
- संक्रमण
- आसपास के अंगों को आकस्मिक चोट पहुँच सकती है
- मलत्याग करने में परेशानी (खासकर अगर पूरा कॉलन या मलाशय निकाला गया है)
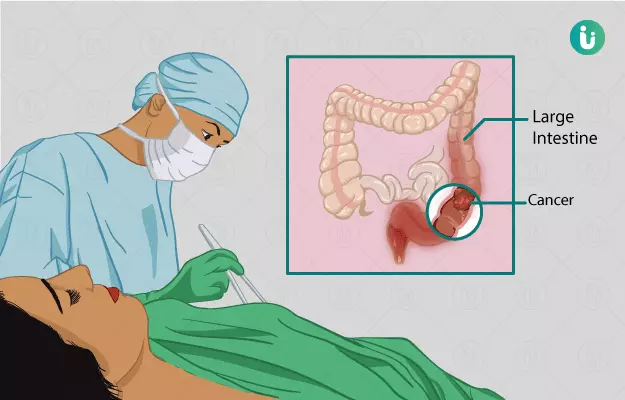
कोलोरेक्टल कैंसर का ऑपरेशन क्या होता है? - Colorectal Cancer Surgery kya hai in hindi?
कोलोरेक्टल कैंसर (Colorectal Cancer) कॉलन (Colon) और मलाशय (Rectum) दोनों प्रभावित होते हैं। कैंसरग्रस्त ट्यूमर का स्त्रोत कॉलन या मलाशय में से कोई भी हो सकता है। लेकिन अंत में ट्यूमर कॉलन और मलाशय दोनों को ही प्रभावित करता है जिससे कोलोरेक्टल कैंसर होता है। कोलोरेक्टल कैंसर के उपचार में इस्तेमाल की गई सर्जिकल प्रक्रिया में कैंसरग्रस्त या हानिकारक ट्यूमर को निकाल दिया जाता है। अगर ट्यूमर पूरे कॉलन या मलाशय तक फ़ैल जाए, तो ऐसे में प्रभावित अंग को निकालना पड़ता है जिससे मेटास्टासिस (Metastasis; कैंसर का फैलना) को रोका जा सके।
कभी कभी, ट्यूमर के आसपास के कॉलन या मलाशय के स्वस्थ भाग को भी हटा दिया जाता है जिससे कैंसर की पुनरावृत्ति की सम्भावना को कम किया जा सके। आसपास के लिम्फ नोड्स को भी निकाला जा सकता है और कॉलन या मलाशय के अंत के कोनों को आँतों से जोड़ दिया जाता है। सर्जरी कोलोरेक्टल कैंसर के लिए मुख्य उपचार है। सर्जरी का तरीका कैंसर के स्टेज पर निर्भर करता है।
कोलोरेक्टल कैंसर का ऑपरेशन क्यों की जाती है? - Colorectal Cancer Surgery kab kiya jata hai?
सर्जरी ऑन्कोलॉजिस्ट (Oncologist; ट्यूमर का निदान और उपचार करने वाले विशेषज्ञ) को सबसे आसान तरीके से ट्यूमर को निकालने में मदद करती है। यह हानिकारक ट्यूमर का उपचार करने के और कोलोरेक्टल कैंसर की पुनरावृत्ति को रोकने के सबसे विश्वसनीय तरीकों में से एक है। कैंसर की शुरूआती स्टेज में भी यह प्रक्रिया सबसे ज़्यादा सहायक सिद्ध हुई है हालांकि अगर कैंसर अग्रिम चरण पर है तो सर्जरी के साथ अन्य तकनीकें जैसे कीमोथेरेपी (Chemotherapy) या विकिरण चिकित्सा (Radiation Therapy) का भी प्रयोग किया जा सकता है।
कोलोरेक्टल कैंसर का ऑपरेशन होने से पहले की तैयारी - Colorectal Cancer Surgery ki taiyari
सर्जरी की तैयारी के लिए आपको निम्न कुछ बातों का ध्यान रखना होगा और जैसा आपका डॉक्टर कहे उन सभी सलाहों का पालन करना होगा:
- सर्जरी से पहले किये जाने वाले टेस्ट्स/ जांच (Tests Before Surgery)
- सर्जरी से पहले एनेस्थीसिया की जांच (Anesthesia Testing Before Surgery)
- सर्जरी की योजना (Surgery Planning)
- सर्जरी से पहले निर्धारित की गयी दवाइयाँ (Medication Before Surgery)
- सर्जरी से पहले फास्टिंग खाली पेट रहना (Fasting Before Surgery)
- सर्जरी का दिन (Day Of Surgery)
- सामान्य सलाह (General Advice Before Surgery)
इन सभी के बारे में जानकारी प्राप्त करने के लिए इस लिंक पर जाएँ - सर्जरी से पहले की तैयारी
सर्जरी की लागत
संदर्भ
- PDQ Adult Treatment Editorial Board. Colon Cancer Treatment (PDQ®): Patient Version. 2020 May 8. In: PDQ Cancer Information Summaries [Internet]. Bethesda (MD): National Cancer Institute (US); 2002
- The London Clinic Hospital [Internet]. London. UK; Colorectal cancer
- Centers for Disease Control and Prevention [internet]. Atlanta (GA): US Department of Health and Human Services; What Is Colorectal Cancer?
- American Cancer Society [internet]. Atlanta (GA). USA; What is colorectal cancer?
- Mármol I, Sánchez-de-Diego C, Pradilla Dieste A, Cerrada E, Rodriguez Yoldi MJ. Colorectal Carcinoma: A General Overview and Future Perspectives in Colorectal Cancer. Int J Mol Sci. 2017;18(1):197. Published 2017 Jan 19. PMID: 28106826.
- National Health Service [internet]. UK; Treatment: bowel cancer
- Rabeneck L, Horton S, Zauber AG, et al. Colorectal Cancer. In: Gelband H, Jha P, Sankaranarayanan R, et al., editors. Cancer: Disease Control Priorities, Third Edition (Volume 3). Washington (DC): The International Bank for Reconstruction and Development
- Ballinger AB, Anggiansah C. Colorectal cancer. BMJ. 2007 Oct;335(7622):715–718. PMID: 17916855.
- Bethune R, Sbaih M, Brosnan C, Arulampalam T. What happens when we do not operate? Survival following conservative bowel cancer management. Ann R Coll Surg Engl. 2016 Jul;98(6):409–12. PMID: 27055410.
- Stanford Health Care [internet]. Stanford Medicine. Stanford Medical Center. Stanford University. US; What to expect with colorectal cancer surgery
- Cancer Research UK [Internet]. London. UK; Problems after surgery
- University of Rochester Medical Center [Internet]. Rochester (NY): University of Rochester Medical Center; Colorectal cancer: Surgery
- American Society of Clinical Oncology [internet]. Virginia. US; Follow-Up Care for Colorectal Cancer