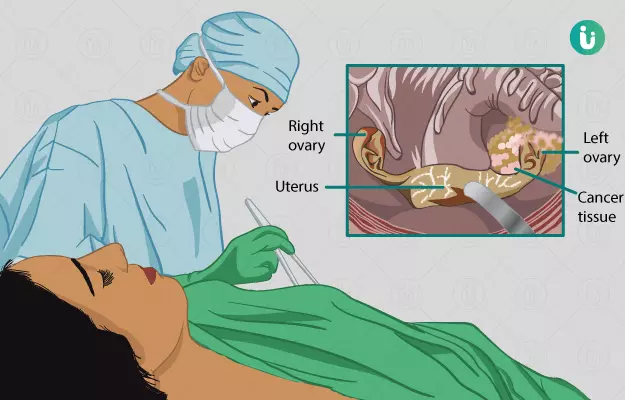
ओवेरियन कैंसर सर्जरी क्या है?
महिलाओं में होने वाले कैंसर का सबसे सामान्य प्रकार ओवरी या अंडाशय का कैंसर है। ओवरी महिलाओं के प्रजनन ग्रंथियों का एक जोड़ा है, जो कि गर्भाशय से दो ट्यूब (फैलोपियन ट्यूब) से जुड़ी होती हैं। ये अंडों का संचयन व सप्लाई करती हैं जो कि किसी को भी गर्भ धारण करने के लिए जरूरी है। आज के समय में ओवरियन कैंसर की स्क्रीनिंग के तरीके सीमित हैं और परीक्षण आमतौर पर देरी से किया जाता है। ऐसे में इससे बचना ही सबसे महत्वपूर्ण माना जाता है। इसकी पहचान अधिकतर आखिरी की अवस्थाओं में हो पाती है, जिसके कारण शुरुआती इलाज नहीं हो पाता और इलाज की सफलता की संभावना कम हो जाती है। ऐसे में सर्जरी ओवेरियन कैंसर से बचाव (उन महिलाओं में जिन्हें इसका अधिक खतरा है) और ट्रीटमेंट दोनों तरह से कार्य कर सकती है। आमतौर पर कैंसर के प्रकार और अवस्था का पता लगाने के लिए स्क्रीनिंग की जाती है। साथ ही स्क्रीनिंग से आगे की सर्जरी या ट्रीटमेंट को प्लान करने में मदद मिलती है। यह एक स्त्री रोग विशेषज्ञ द्वारा किया जाता है। आपके ट्रीटमेंट के लिए लेप्रोस्कोपी या लैपरोटोमी की जा सकती है। लेप्रोस्कोपी में सर्जरी की मदद से शरीर के हिस्से में चीरा लगाया जाता है और फिर उसमें कैमरा डाला जाता है। लैपरोटॉमी में आपकी नाभि से स्तनों के बीच तक एक लंबा चीरा लगाकर सर्जिकल प्रक्रिया की जाती है।
भारत में अभी मेक्सिमल डिबल्किंग सर्जरी और टेलार्ड प्लैटिनम बेस्ड कीमोथेरेपी को मानक ट्रीटमेंट माना जाता है। इस सर्जरी को कुछ अन्य ट्रीटमेंट मेथड को जोड़कर किया जाता है, जैसे कीमोथेरेपी और रेडियो थेरेपी। सर्जरी के परिणाम किस तरह से आएंगे यह घाव की देख-रेख, सर्जरी के बाद स्वास्थ्य का ख्याल, शारीरिक व्यायाम, दवाएं और आहार आदि पर निर्भर करता है। सर्जरी में कुछ जटिलताएं भी हो सकती हैं, जैसे संक्रमण, ब्लीडिंग, रक्त के थक्के जमना आदि।
ओवेरियन कैंसर सर्जरी महिला प्रजनन तंत्र से कैंसरकारी या प्रभावित हिस्से को हटाने के लिए की जाती है। ओवेरियन कैंसर के इलाज के लिए होने वाली सर्जिकल प्रक्रिया में फेलोपियन ट्यूब को काटना, जोड़ना और हिस्टेरेक्टोमी (गर्भाशय को निकालने की सर्जरी) शामिल होते हैं। ऐसा इसलिए किया जाता है, क्योंकि ओवेरियन कैंसर की शुरुआत गर्भाशय में ही होती है। इस सर्जरी से आपका शरीर कैंसर मुक्त हो जाएगा और आपके संपूर्ण स्वास्थ्य में सुधार आएगा साथ ही सर्जरी से यह भी सुनिश्चित हो जाता है कि यह कैंसर आपको दोबारा नहीं होगा।
- ओवेरियन कैंसर सर्जरी क्यों की जाती है - Ovarian Cancer Surgery kyon ki jati hai
- ओवेरियन कैंसर सर्जरी से पहले की तैयारी - Ovarian Cancer Surgery se pahle ki taiyari
- ओवेरियन कैंसर सर्जरी कैसे की जाती है - Ovarian Cancer Surgery kaise ki jati hai
- ओवेरियन कैंसर सर्जरी के खतरे और जटिलताएं - Ovarian Cancer Surgery ke khatre aur jatiltaein
- बच्चेदानी के कैंसर की सर्जरी के बाद फॉलो अप - Ovarian Cancer Surgery hone ke baad dekhbhal
- अंडाशय कैंसर की सर्जरी के बाद सावधानियां - Ovarian Cancer Surgery hone ke baad savdhaniya
- ओवेरियन कैंसर के ऑपरेशन के बाद देख-रेख - Ovarian Cancer Surgery ke baad apni dekh rekh
ओवेरियन कैंसर सर्जरी क्यों की जाती है - Ovarian Cancer Surgery kyon ki jati hai
ओवेरियन कैंसर सर्जरी का मुख्य उद्देश्य अंडाशय के अंदर पनप रही कैंसर कोशिकाओं या ऊतकों को हटाना है। अन्य बातें जिनके कारण यह प्रक्रिया जरूरी है, वे निम्न हैं -
- ट्यूमर को आसपास के ऊतकों से टकराने से बचाने व आसपास के ऊतकों को नष्ट करने से बचाने के लिए
- फैलोपियन ट्यूब और गर्भाशय में कैंसर की वृद्धि की जांच करने के लिए
- ट्यूमर द्वारा पैदा किए गए अत्यधिक हार्मोन के अतिरिक्त प्रभावों को रोकने के लिए। जिनके कारण सिर्फ पाचन तंत्र ही प्रभावित नहीं होता है, बल्कि इनसे कैंसर को तेजी से बढ़ने में मदद मिलती है
- ओवेरियन कैंसर को शरीर के अन्य भागों में रक्त प्रवाह और लिम्फेटिक द्रव द्वारा फैलने से रोकने के लिए। लिम्फेटिक फ्लूइड ऐसा द्रव जो ऊतकों से अपशिष्ट पदार्थ को लसिका ग्रंथियों में ले जाता है।
ओवेरियन कैंसर सर्जरी से पहले की तैयारी - Ovarian Cancer Surgery se pahle ki taiyari
डॉक्टर सर्जरी की तारीख निश्चित करने से पहले आपसे निम्न प्रश्न पूछेंगे -
- क्या आप पहले कभी इसी स्थिति के लिए अस्पताल में भर्ती हुए हैं?
- क्या आप किसी अन्य स्वास्थ्य स्थिति जैसे, हाई ब्लड प्रेशर, थायराइड रोग, उच्च रक्तचाप, लिवर रोग, किडनी रोग, हृदय रोग या रक्त के थक्के जमने के विकार के लिए दवाएं ले रहे हैं?
- क्या आपको एनेस्थीसिया से एलर्जी है?
- क्या आपने कभी पहले सर्जरी करवाई है? यदि हां तो क्या वह सर्जरी सफल हुई थी?
- सर्जरी से ठीक होने में आपको कितना समय लगा था? साथ ही आपको किन समस्याओं का सामना करना पड़ा था?
आपके शरीर की जांच करने के बाद डॉक्टर स्थिति का आकलन करने के लिए कुछ टेस्ट करेंगे ताकि यह देखा जा सके कि आप सर्जरी करवाने के लिए स्वस्थ हैं, ये टेस्ट निम्न हैं -
- ब्लड टेस्ट
- यूरिन टेस्ट
- पेट के निचले भाग का अल्ट्रासाउंड
- एक्स रे
- ईसीजी या इको टेस्ट
- ब्रीथिंग या लंग टेस्ट
- एमआरआई या सीटी स्कैन
- एनेस्थीसिया के प्रति एलर्जी की जांच आदि
टेस्ट की रिपोर्ट आ जाने के बाद सर्जन उन्हें देखेंगे और आगे की प्रक्रिया करेंगे।
कैंसर एक जीवन घातक रोग हो सकता है साथ ही भावनात्मक रूप से भी यह व्यक्ति को प्रभावित करता है। हालांकि, यह सलाह दी जाती है कि ट्रीटमेंट से पहले आप पूर्ण व सही जानकारी प्राप्त कर लें। आपको निम्न प्रश्न डॉक्टर से पूछने चाहिए -
- मुझे किस तरह का ओवेरियन कैंसर है?
- अंडाशय के अलावा कैंसर कहां तक फैल चुका है?
- कैंसर अभी किस अवस्था में है और इसका इलाज किस तरह से किया जा सकता है साथ ही ट्रीटमेंट के क्या प्रभाव और नतीजे होंगे?
- स्थिति को समझने के लिए कौन-कौन से टेस्ट किए जाएंगे?
- मौजूदा थेरेपी का क्या खर्चा है और क्या इसमें इंश्योरेंस का प्रयोग हो सकता है?
- क्या मैं थेरेपी के बाद गर्भ धारण कर सकती हूं?
ट्रीटमेंट का निश्चय करते समय
- कौन-कौन से ट्रीटमेंट उपलब्ध हैं और मेरी स्थिति के अनुसार सबसे सही ट्रीटमेंट कौन सा है?
- जो प्रक्रिया आप (डॉक्टर) बता रहे हैं उसका आधार क्या है?
- मेरे पास ट्रीटमेंट को चुनने के लिए कितना समय है?
- प्रक्रिया की अवधि क्या है? यह कहां किया जाएगा? मेरे साथ कौन आ सकता है?
- सर्जरी से जुड़े फायदे और नुकसान क्या हैं?
- सर्जरी के हानिकारक प्रभाव को कम करने के लिए क्या किया जा सकता है?
- कितने समय तक रोज़मर्रा के कार्य प्रभावित हो सकते हैं, जैसे काम, व्यायाम, पारिवारिक जीवन, ऑफिस आदि?
- ट्रीटमेंट के बाद फिर से कैंसर होने की कितने प्रतिशत आशंका है?
- यदि कैंसर फिर से होता है, तो क्या किया जाना चाहिए?
ओवेरियन कैंसर सर्जरी कैसे की जाती है - Ovarian Cancer Surgery kaise ki jati hai
इस सर्जरी के अंतर्गत अंडाशय से कैंसरकारी कोशिकाओं और आसपास के ऊतकों को निकाला जाता है। सर्जरी के प्रकार को इस बात पर चुना जाता है शरीर में कैंसर कितना और किस प्रकार से फैला है। यह आमतौर पर डॉक्टर और सर्जन की एक पूरी टीम द्वारा देखा जाता है, जिसमें गाइनेकोलॉजिक ऑन्कोलॉजिस्ट (कैंसर के डॉक्टर), रेडिएशन ऑन्कोलॉजिस्ट और मेडिकल ऑन्कोलॉजिस्ट शामिल होते हैं। अन्य विशेषज्ञों में फिजिशियन, नर्स, सेक्स कॉउंसलर और अन्य डॉक्टर आते हैं।
ओवेरियन कैंसर के भिन्न प्रकारों और अवस्थाओं के लिए भिन्न सर्जरी मौजूद हैं। ऐसे में डॉक्टर ऑपरेशन का प्रकार जानने के लिए कुछ टेस्ट करेंगे।
आमतौर पर ऑपरेशन में निम्न शामिल होते हैं-
-
टोटल एब्डोमिनल हिस्टेरेक्टॉमी (टीएएच)
इसमें दोनों ओवरी और गर्भाशय को निकाला जाता है -
बाईलेटरल साल्पिंगो-उफोरेक्टॉमी या बीएसओ
इसमें दोनों फेलोपियन ट्यूब और दोनों ओवरी को निकाल दिया जाता है। -
ओमेनेक्टोमी
इसमें ओवरी के आसपास के संक्रमित भागों को या जिन अंगों तक कैंसर फैल चुका है (उदाहरण के तौर पर आंत के अंतिम सिरे की मोटी परत को) उन्हें हटाया जाता है। -
फर्टिलिटी कंज़र्वेशन
इस ऑपरेशन में ओवरी और ट्यूब को आंशिक रूप से हटाया जाता है और गर्भाशय को नहीं हटाया जाता। यह प्रक्रिया तब की जाती है, जब कैंसर शुरुआती अवस्था में होता है। इस प्रक्रिया के बाद आप गर्भवती हो सकती हैं। हालांकि, अगर आपमें बाद में लिए गए सैंपल में कैंसर की पहचान होती है तो दोबारा ऑपरेशन किया जाएगा। -
डिब्ल्किंग सर्जरी
यह सर्जरी ओवेरियन कैंसर के लिए सबसे सफल मानी जाती है। हालांकि, कुछ कारणों से कैंसर वापस हो सकता है। यह प्रक्रिया तब चुनी जाती है जब कैंसर कूल्हों और पेट से नीचे पहुंच जाता है। इस सर्जरी का उद्देश्य है कि शरीर में कैंसर का कोई भी हिस्सा न रहे या फिर एक सेमी से भी कम ट्यूमर रहे। इस प्रक्रिया में अंडाशय, फैलोपियन ट्यूब, गर्भाशय और पाचन तंत्र के निचले हिस्से (आंत) को हटाया जाता है।
गंभीर मामलों में, ट्यूमर निकालने के बाद बड़ी आंत और स्टूल (मल) इकट्ठा करने वाले भाग को एक साथ जोड़ा नहीं जाता। ऐसे मामलों में आंत में एक छेद बनाया जाता है, जिससे एक बैग को जोड़ा जाता है, जिसमें मल इकट्ठा होता है। बाद में इसे वापस अपनी जगह जोड़ दिया जाता है। इस मामले में मरीज को घर पर व अस्पताल पर विशेष देख रेख की जरूरत होती है। जो लोग यह सर्जरी करवा रहे होते हैं उनके परिणाम अन्य की तुलना में अच्छे आते हैं।
अन्य भाग जिन्हें सर्जरी के दौरान निकालने की जरूरत पड़ सकती है उसमें कोलन (बड़ी आंत का एक भाग), छोटी आंत का एक हिस्सा, पित्ताशय (एक छोटा अंग जो कि लिवर के नीचे होता है जिसमें से वसा को पचाने के लिए पित्त निकलता है) का एक हिस्सा, पेट का कोई भाग, लिवर और अग्नाशय शामिल हैं। हालांकि, ऐसा कम मामलों में ही होता है।
-
सर्जरी फॉर एपिथेलियल सेल ट्यूमर
इस प्रक्रिया में आमतौर पर स्टेजिंग और डिब्ल्किंग सर्जरी शामिल होती हैं। स्टेजिंग एक ऐसी प्रक्रिया है, जिसमें सर्जन और विशेषज्ञ ट्यूमर को वर्गीकृत करते हैं और उन्हें निकालने से पहले सर्जरी के दौरान उनकी जांच करते हैं। यह इसलिए जरूरी है, ताकि भविष्य में होने वाली सर्जरी को पहले से प्लान किया जा सके और साथ ही यह समझने में भी मदद मिलती है कि कैंसर कितना अधिक फैल गया है, ताकि आपका इलाज पूरी तरह से किया जा सके। यदि आपके पेट के निचले हिस्से में द्रव इकट्ठा हो गया है तो सर्जन उसे निकालेंगे। इसके बाद पेट को अंदर से नमक के पानी से साफ किया जा सकता है। सर्जन आपके पेट के भिन्न भागों से ऊतकों के सैंपल ले सकते हैं। वे सभी ऊतक और द्रवों के सैंपल जो कि ऑपरेशन के दौरान लिए गए हैं उन्हें लैब में कैंसर कोशिकाओं की जांच के लिए भेजा जाएगा। - सर्जरी ऑफ़ ओवेरियन जर्म सेल एंड स्ट्रोमल सेल्स
इस अवस्था तक सर्जरी का सबसे मुख्य उद्देश्य कैंसर को शरीर से पूरी तरह हटाना होता है। ओवेरियन जर्म एंड स्ट्रोमा सेल (वे कोशिकाएं जो अंडे बनाती हैं और उन्हें सुरक्षित रखती हैं) कैंसर आमतौर पर एक ओवरी में होता है और ऐसे में यह सलाह दी जाती है कि केवल प्रभावित हिस्से को ही शरीर से हटाया जाए। कभी-कभी एक पूर्वोपाय की तरह जब आप मां बन चुकी हैं तो जर्म एंड स्ट्रोमल सेल ओवेरियन ट्यूमर ओवरी के बचे हुए हिस्से को, फैलोपियन ट्यूब और गर्भाशय को सर्जरी द्वारा हटाया जाना चाहिए।
वैसे तो ओवेरियन कैंसर सर्जरी का खर्चा इस बात पर निर्भर करता है कि कैंसर कितना अधिक फैल गया है और कैंसर का प्रकार क्या है। हालांकि, यह खर्च 3,00,000 से 3,50,000 रुपयों के बीच हो सकता है
ओवेरियन कैंसर सर्जरी के खतरे और जटिलताएं - Ovarian Cancer Surgery ke khatre aur jatiltaein
सर्जरी के परिणामों से कुछ अन्य खतरे व जटिलताएं जुड़ी हुई हैं। हालांकि, उनमें से अधिकतर बहुत गंभीर नहीं हैं। इन जटिलताओं में निम्न शामिल हैं -
- रक्तस्त्राव
- संक्रमण
- आंत का धीरे-धीरे कार्य करना, जिससे पेट भी ठीक तरह से कार्य नहीं कर पाएगा और अपशिष्ट पदार्थ को निकलने में समय लगेगा
- बुखार
- पैर की नसों में रक्त के थक्के जमना
- निमोनिया
कुछ अत्यधिक गंभीर मामलों मं मरीज की मृत्यु भी हो सकती है, विशेष रूप से यदि ओवेरियन कैंसर से होने वाली जटिलताओं को समय रहते नियंत्रित न किया जाए।
बच्चेदानी के कैंसर की सर्जरी के बाद फॉलो अप - Ovarian Cancer Surgery hone ke baad dekhbhal
सर्जरी के बाद आपको घाव की जांच करवाने के लिए नियमित रूप से अस्पताल जाते रहना होगा। आपसे आपकी स्थिति और उसके विकास के बारे में पूछा जा सकता है। आपको कैंसर की स्थिति और आपके स्वास्थ्य की जानकारी दी जाएगी। आपको बचाव के लिए कुछ अन्य इलाज की भी जरूरत हो सकती है जैसे कीमोथेरेपी, रेडिएशन थेरेपी, हार्मोनल थेरेपी। इसके अलावा कभी-कभी कैंसर के आधार पर अन्य सर्जरी भी की जा सकती है। डॉक्टर नियमित रूप से टेस्ट करते रहेंगे, यदि आपको कोई लक्षण दिखाई दें तो उन्हें डॉक्टर को बताना होगा।
अंडाशय कैंसर की सर्जरी के बाद सावधानियां - Ovarian Cancer Surgery hone ke baad savdhaniya
आपको जब सर्जरी के बाद रिकवरी रूम में भेज दिया जाएगा तो डॉक्टर डिस्चार्ज करने से पहले आपको दर्द निवारक गोलियां और एंटीबायोटिक देंगे। डॉक्टर आपसे कम मेहनत वाली एक्सरसाइज करने को भी कह सकते हैं। आपको सर्जरी के बाद 3 से 7 दिनों तक अस्पताल में रहना पड़ सकता है। इस सर्जरी में महिलाएं समय से पहले रजोनिवृत्ति हो जाती हैं, जिसका मतलब है कि अब उन्हें पीरियड्स नहीं होंगे जिससे आपके शरीर में कई बदलाव आएंगे। आप कभी मां नहीं बन पाएंगी जो आपके लिए भावनात्मक रूप से एक चुनौती हो सकता है। ऐसे में आप अपने परिवार के सदस्यों के अधिक करीब रहें और उनसे बातचीत करते रहें। (और पढ़ें - पीरियड के कितने दिन बाद बच्चा ठहरता है)
साथ ही डिस्चार्ज होने से पहले डॉक्टर से ये सवाल पूछना न भूलें -
- किस तरह का आहार लिया जाना है और साथ ही किस तरह का खाना नहीं खाना है?
- क्रियाओं पर सीमाएं?
- कौन-कौन से लक्षणों पर नजर रखनी पड़ेगी?
- मेरे लिए किस तरह के व्यायाम सबसे सही हैं?
- यदि कैंसर दोबारा हो गया है तो इसका पता कैसे चलेगा और पता चलने के बाद क्या करना है?
- यदि कैंसर वापस आता है तो अन्य कौन से विकल्प मौजूद हैं?
ओवेरियन कैंसर के ऑपरेशन के बाद देख-रेख - Ovarian Cancer Surgery ke baad apni dekh rekh
अंत में इस भावनात्मक और शारीरिक परीक्षण के बाद और इस स्थिति के साथ रहने के बाद आपकी अपने आसपास के लोगों के साथ मानसिक व भावनात्मक प्रतिक्रियाएं हो सकती है। एक बार इस स्थिति से ठीक हो जाने के बाद आपको डिप्रेशन भी हो सकता है। इनसे आपकी दिनचर्या के कार्य प्रभावित हो सकते हैं जैसे खाना, सोना व कार्य करना, जिससे आपको थकान हो सकती है और आपका इम्यून सिस्टम बीमारियों से लड़ने के लिए मजबूत नहीं हो पाएगा। आपको यह सलाह दी जाएगी कि आप स्वयं को मानसिक व भावनात्मक रूप से मजबूत रखने के लिए थेरेपी ले सकती हैं या फिर काउंसलिंग करवाने के लिए कहा जा सकता है।
ट्रीटमेंट के बाद ऐसे बहुत से लोगों के समूह होते हैं, जो ऐसी ही परिस्थितियों से गुज़रे होते हैं और अपने अनुभवों को बांटने के लिए साथ आते हैं। यदि आप अपने जैसे लोगों से अपनी भावनाओं को बांटते हैं, तो यह आपके लिए भावनात्मक रूप से काफी आरामदायक होता है।
सर्जरी की लागत
संदर्भ
- NHS UK. Ovarian Cancer: Overview. Health A to Z. 2017 Jan 30. Accessed on 2019 May 23.
- Stewart C, Ralyea C, Lockwood S. Ovarian Cancer: An Integrated Review. Seminars in Oncology Nursing. Volume 35. Issue 2. 2019. Pages 151-156. ISSN 0749-2081
- Vinotha T, Anitha T, Ajit S, Rachel C, & Abraham P. The Role of Completion Surgery in Ovarian Cancer. Journal of obstetrics and gynaecology of India, 66(Suppl 1), 435–440. (2016). PMID: 27651643
- Swanson C.L. & Bakkum-Gamez J.N. Options in Prophylactic Surgery to Prevent Ovarian Cancer in High-Risk Women: How New Hypotheses of Fallopian Tube Origin Influence Recommendations. Current Treatment Options in Oncology. 2016 Mar 31.
- Walker, J. L., Powell, C. B., Chen, L. , Carter, J. , Bae Jump, V. L., Parker, L. P., Borowsky M. E., and Gibb R. K. Society of Gynecologic Oncology recommendations for the prevention of ovarian cancer. Cancer. 2015. 121: 2108-2120. PMID: 25820366
- Royal college of Obstetricians and Gynaecologists. Fertility Sparing Treatments in Gynaecological Cancers. Scientific impact paper. February 2013. Access date 2019 May 25
- Schorge, J. O., McCann, C., & Del Carmen, M. G. Surgical debulking of ovarian cancer: what difference does it make?. 2010. Reviews in obstetrics & gynecology, 3(3), 111–117. PMID: 21364862
- Maria E.L. van der Burg, Mat van Lent, Marc Buyse, Anna Kobierska, Nicoletta Colombo, Giuseppe Favalli, Angel J. Lacave, Mario Nardi, Josette Renard, Sergio Pecorelli. The Effect of Debulking Surgery after Induction Chemotherapy on the Prognosis in Advanced Epithelial Ovarian Cancer. The Gynaecological Cancer Cooperative Group of the European Organization for Re
- Yao T, Stephanie R. DeJong, Michaela E. McGree, Amy L. Weaver, William A. Cliby, Kumar A. Frailty in ovarian cancer identified the need for increased postoperative care requirements following cytoreductive surgery. Gynecologic Oncology, Volume 153, Issue 1 (2019) Pages 68-73 ISSN 0090-8258
- Purushothaman Natarajan, Sian E. Taylor, John M. Kirwan. Ovarian cancer: current management and future directions. Gynaecology & Reproductive Medicine, Volume 28, Issue 6, 2018, Pages 171-176, ISSN 1751-7214
- U.S. National Library of Medicine. Surgical Complications Related to Primary or Interval Debulking in Ovarian Neoplasm (SCORPION). NIH. 2011 Oct 28.
- Le, T., Kennedy, E. B., Dodge, J., & Elit, L. Follow-up of patients who are clinically disease-free after primary treatment for fallopian tube, primary peritoneal, or epithelial ovarian cancer: a Program in Evidence-Based Care guideline adaptation. 2016. Current oncology (Toronto, Ont.), 23(5), 343–350.
- Kathleen Ell, Nishimoto R, Mediansky L, Mantell J, Hamovitch M. Social relations, social support and survival among patients with cancer. Journal of Psychosomatic Research. Volume 36, Issue 6.1992. Pages 531-541,ISSN 0022-3999
- Price, M.A., Butow, P.N., Bell, M.L. et al. Helplessness/hopelessness, minimization and optimism predict survival in women with invasive ovarian cancer: a role for targeted support during initial treatment decision-making?. Support Care Cancer. Springer Link. 2016 Jan 6. 24: 2627.