हेमीपेल्वेक्टोमी एक सर्जिकल प्रक्रिया है, जिसमें पेल्विक बोन (श्रोणी की हड्डी) और कुछ मामलों में पूरे अंग को ही शरीर से निकाल दिया जाता है। इस सर्जरी को पेल्विक संबंधी विभिन्न रोगों का इलाज करने के लिए किया जाता है, जैसे पेल्विक कैंसर आदि। हेमीपेल्वेक्टोमी के बाद रिकवरी प्रक्रिया के रूप में पुनर्वास क्रियाएं की जाती हैं, जिनमें प्रोस्थेसिस (कृत्रिम अंग) को शरीर में फिट करना शामिल है।
(और पढ़ें - पेल्विक इंफ्लेमेटरी डिजीज क्या है)
- हेमीपेल्वेक्टोमी क्या है - What is hemipelvectomy in Hindi
- हेमीपेल्वेक्टोमी क्यों की जाती है - Why is hemipelvectomy done in Hindi
- हेमीपेल्वेक्टोमी से पहले की तैयारी - Preparations before Hemipelvectomy in Hindi
- हेमीपेल्वेक्टोमी कैसे की जाती है - How is Hemipelvectomy done in Hindi
- हेमीपेल्वेक्टोमी के बाद - After hemipelvectomy in Hindi
- हेमीपेल्वेक्टोमी की जटिलताएं - Risk and complications of Hemipelvectomy in Hindi
हेमीपेल्वेक्टोमी क्या है - What is hemipelvectomy in Hindi
हेमीपेल्वेक्टोमी किसे कहते हैं?
हेमीपेल्वेक्टोमी पेल्विस यानी श्रोणी या कुल्हे के लिए की जाने वाली एक जटिल सर्जरी है, जिसमें पेल्विस की एक तरफ के हिस्से की हड्डी को हटा दिया जाता है। कुछ दुर्लभ मामलों में हड्डी के साथ-साथ पेल्विस के हिस्से को भी हटाना पड़ सकता है। हेमीपेल्वेक्टोमी को दो अलग-अलग तकनीक की मदद से किया जा सकता है, जिन्हें एक्सटर्नल हेमीपेल्वेक्टोमी और इंटरनल हेमीपेल्वेक्टोमी के नाम से जाना जाता है।
एक्सटर्नल हेमीपेल्वेक्टोमी में आधी पेल्विक बोन के साथ-साथ उस तरफ की टांग को भी काटना पड़ता है। इंटरनल हेमीपेल्वेक्टोमी में या तो पूरी पेल्विस बोन को हटा दिया जाता है या फिर उसका कोई हिस्सा हटाना पड़ता है। हालांकि, इस प्रक्रिया में टांग को बचा लिया जाता है।
कूल्हे ही हड्डियां, त्रिकास्थि (Sacrum) और गुदास्थि (coccyx) से मिलकर पेल्विस की हड्डियों वाला भाग बनाती हैं। पेल्विक की हड्डियों के बीच में जननांग स्थित होता है। पुरुषों के पेल्विस में मूत्राशय, यूरेथ्रा, प्रोस्टेट ग्रंथि और स्पर्मेटिक कोर्ड पाए जाते हैं, जबकि महिलाओं में गर्भाशय, फैलोपियन ट्यूब, अंडाशय, योनि और सर्विक्स शामिल हैं। पुरुषों व महिलाओं दोनों के पेल्विस में जननांग के अलावा अन्य अंग भी होते हैं, जिनमें जठरांत्र पथ के कई अंग शामिल हैं और साथ ही काफी मात्रा में तंत्रिकाएं व रक्त वाहिकाएं भी। हेमीपेल्वेक्टोमी के दौरान पेल्विस के अंदर मौजूद सभी अंगों का पता लगाना और उन्हें सर्जरी वाली जगह से दूर कर देना बहुत जरूरी होता है।
हेमीपेल्वेक्टोमी सर्जरी आमतौर पर पेल्विस, कूल्हे या जांघों के आसपास विकसित हुए ट्यूमर को हटाने के लिए की जाती है। यह कैंसर या सेप्सिस जैसे घातक रोगों के लक्षणों को कम करने के लिए भी किया जा सकता है। यदि पेल्विस क्षेत्र में कोई गंभीर चोट लगी है, तो उस स्थिति के इलाज के रूप में भी हेमीपेल्वेक्टोमी की जा सकती है।
यदि सर्जरी से मरीज की एक टांग को हटा दिया जाता है, तो उसकी जगह पर कृत्रिम टांग लगाई जा सकती है। हालांकि, यह मरीज की उम्र पर भी निर्भर करता है, क्योंकि कुछ वृद्ध कृत्रिम अंग का इस्तेमाल करने में अक्षम हो जाते हैं।
हेमीपेल्वेक्टोमी एक जटिल सर्जिकल प्रक्रिया है, जिसे बेहतर तरीके से करने के लिए अलग-अलग विशेषज्ञ डॉक्टर साथ मिलकर काम करते हैं, जैसे सर्जन, फीजियोथेरेपिस्ट, ऑक्यूपेश्नल और रिहैबिलिटेटिव थेरेपिस्ट आदि।
(और पढ़ें - पेडू में दर्द का इलाज)
हेमीपेल्वेक्टोमी क्यों की जाती है - Why is hemipelvectomy done in Hindi
हेमीपेल्वेक्टोमी किसलिए की जाती है?
हेमीपेल्वेक्टोमी में कई बार मरीज की एक टांग को काटना पड़ जाता है। इसलिए इस सर्जिकल प्रक्रिया का इस्तेमाल सिर्फ तभी किया जाता है, जब संबंधित रोग का इलाज करने के लिए कोई अन्य विकल्प नहीं बचता है। निम्न स्थितियों के कारण यह सर्जरी की जाती है-
- पेल्विस में किसी तरह की ग्रोथ होने के कारण, वहां पर दर्द, सूजन और मल त्यागने में दर्द होने जैसी समस्याएं होने लगती हैं। जिनकी पुष्टि बायोप्सी जैसे टेस्ट की मदद से की जाती है। बायोप्सी की मदद से कैंसर के प्रकार का पता लगाया जाता है, जिनमें से कुछ रोग ऐसे हैं, जिनका कीमोथेरेपी या रेडिएशन थेरेपी से इलाज नहीं हो पाता है। उदाहरण के रूप में पेल्विस की हड्डियों व तंत्रिकाओं में कैंसर और ट्यूमर आदि को गंभीर स्थिति माना जाता है।
- ट्यूमर के कारण साइटिक तंत्रिका में दबाव आ जाना (पीठ के निचले हिस्से से दोनों टांगों में जाने वाली तंत्रिका को साइटिक नर्व कहा जाता है)
- किसी दुर्घटना के दौरान कूल्हे या पेल्विक के आसपास का हिस्सा गंभीर रूप से क्षतिग्रस्त हो जाना, जिसे फिर से ठीक न किया जा सके या अन्य किसी कारण से उसे काटना ही अंतिम विकल्प हो।
- पेल्विक में गंभीर चोट लगने के कारण अंदरूनी हिस्सा क्षतिग्रस्त हो जाना, जिससे पेल्विक के अंग ठीक से काम न कर पाएं। ऐसी स्थिति में हेमीपेल्वेक्टोमी की मदद से जितना संभव हो क्षतिग्रस्त अंग को निकाल दिया जाता है, ताकि बचे हुए स्वस्थ अंग ठीक से काम कर पाएं।
- पेल्विस की मांसपेशियों और ऊतकों में गंभीर संक्रमण होना या फिर पेल्विक की हड्डियों में संक्रमण (पेल्विक ओस्टियोमाइलाइटिस) होना।
- रीढ़ की हड्डी में चोट लगना, जिससे प्रेशर सोर्स (लंबे समय से दबाव रहने पर बनने वाले घाव) रहना (हालांकि, इसमें दुर्लभ मामलों में ही हेमीपेल्वेक्टोमी की जाती है।)
- इसके अलावा कुछ अन्य समस्याएं भी हैं, जिनमें दुर्लभ मामलों में हेमीपेल्वेक्टोमी सर्जरी का इस्तेमाल किया जा सकता है। इस स्थिति में किडनी कैंसर, गंभीर स्किन कैंसर (मेलानोमा), ब्लैडर कैंसर, गुदा का कैंसर और हड्डियों में फैलने वाले कैंसर शामिल हैं।
हेमीपेल्वेक्टोमी किसे नहीं करवानी चाहिए?
सर्जन कुछ स्थितियों में हेमीपेल्वेक्टोमी न करवाने की सलाह देते हैं-
- शारीरिक रूप से अत्यधिक कमजोर होना
- कैंसर का तेजी से फैलना
- पहले की गई सर्जरी से ट्यूमर निकल न पाना
- इसके अलावा जिन लोगों की उम्र अधिक (वृद्धावस्था) है, उनको भी यह सर्जरी न करवाने की सलाह दी जाती है। ऐसा इसलिए क्योंकि वृद्धावस्था में हेमीपेल्वेक्टोमी करवाने पर गंभीर जटिलताएं हो सकती हैं।
हेमीपेल्वेक्टोमी से पहले की तैयारी - Preparations before Hemipelvectomy in Hindi
हेमीपेल्वेक्टोमी एक बड़ी सर्जरी है, जिसमें कुछ विशेष टेस्ट व प्रक्रियाएं करवाने की आवश्यकता पड़ती है। सर्जरी से पहले टेस्ट व अन्य तैयारियां की जाती हैं-
- डॉक्टर सबसे पहले आपको सर्जरी के बारे में कुछ जानकारियां देंगे और सर्जरी से होने वाली संभावित जटिलताओं के बारे में बताएंगे। आपको एक सहमति पत्र दिया जाएगा, जिसपर हस्ताक्षर करके आप सर्जन को सर्जरी करने की अनुमति देंगे। हस्ताक्षर करने से पहले सहमति पत्र को अच्छे से पढ़ लेना चाहिए।
- शरीर में द्रव व इलेक्ट्रोलाइट के स्तर का पता लगाने के लिए कुछ टेस्ट किए जाएंगे। इसके अलावा पेल्विस के कुछ इमेजिंग टेस्ट भी किए जा सकते हैं, जिनमें मुख्य रूप से एमआरआई स्कैन, सीटी स्कैन और एक्स रे आदि शामिल हैं।
- यदि आपको एनीमिया या शरीर में अन्य किसी चीज की कमी है, तो सर्जरी करने से पहले डॉक्टर इन समस्याओं का इलाज करने की दवाएं देते हैं।
- हेमीपेल्वेक्टोमी करने से एक हफ्ते पहले ही आपको एंटीबायोटिक दवाएं शुरू करने का आदेश दिया जाता है।
- सर्जरी से दो दिन पहले मरीज को साफ द्रव पीने और लिक्विड डाइट लेने की सलाह दी जाती है, ताकि आंत अच्छे से साफ हो जाएं। ऐसा करने से घाव के संक्रमित होने का खतरा काफी कम हो जाता है।
- डॉक्टर आपको सर्जरी से पहले दिन शाम को एनिमा करवाने की सलाह भी दे सकते हैं, ताकि आपकी आंतों को अच्छे से साफ किया जाए।
- महिलाओं में हेमीपेल्वेक्टोमी से पहले योनि को अच्छे से साफ किया जाता है, जिससे संक्रमण का खतरा कम हो जाता है।
- सर्जरी से पहले ही आपके ब्लड टाइप के अनुसार रक्त का व्यवस्था की जाती है, ताकि सर्जरी के दौरान उसका इस्तेमाल किया जा सके।
- हेमीपेल्वेक्टोमी सर्जरी से पहले मनौवैज्ञानिक परामर्श की आवश्यकता होती है, ताकि सर्जरी के परिणामों से निपटने के लिए मरीज को तैयार किया जा सके।
(और पढ़ें - निजी अंगों की सफाई कैसे करें)
हेमीपेल्वेक्टोमी कैसे की जाती है - How is Hemipelvectomy done in Hindi
इस सर्जरी के दौरान आपको जनरल एनेस्थीसिया दिया जाता है, जिससे आप सर्जरी के दौरान गहरी नींद में सो जाते हैं। जबकि कुछ लोगों को स्पाइनल एनेस्थीसिया दिया जाता है, जिससे रीढ़ की हड्डी, पीठ व उससे निचला हिस्सा पूरी तरह से सुन्न हो जाता है। कुछ गंभीर मामलों में ये दोनों दवाएं भी एक साथ दी जा सकती हैं।
नस में सुई लगाकर (इंट्रावीनस) आपको विशेष दवाएं व द्रव दिए जाते हैं। ब्लैडर में ट्यूब की मदद से कैथीटर लगा दिया जाता है, जिसमें सर्जरी के दौरान पेशाब जमा होता है। नाक के माध्यम से पेट में नैसोगैस्ट्रिक ट्यूब लगा दी जाती है, जिससे आपको आवश्यक पोषण प्रदान किया जाता है। सर्जरी के बाद इन दोनों ट्यूब को हटा दिया जाता है।
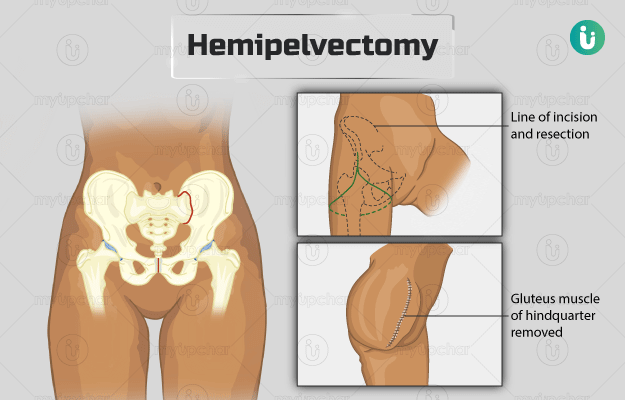
हेमीपेल्वेक्टोमी को निम्न सर्जिकल प्रक्रियाओं के अनुसार किया जाता है-
एक्सटर्नल हेमीपेल्वेक्टोमी
- सर्जन कूल्हे की हड्डी के ऊपर त्वचा में चीरा लगाते हैं, चीरे को एक सिरे से दो भागों में विभाजित कर दिया जाता है। चीरे का एक भाग प्यूबिक बोन तक जाता है और दूसरा भाग नितंबों की क्रीज से होते हुए सीधा शुरुआती हिस्से तक पहुंच जाता है।
- पेट व पेल्विस की मांसपेशियों और ग्रोइन लिगामेंट के बीच के जोड़ को हटाकर मांसपेशियों को मुक्त कर दिया जाता है। इस दौरान यदि कोई बड़ी रक्त वाहिका कट जाती है, तो उसे बांध कर बंद कर दिया जाता है, ताकि रक्तस्राव को रोका जा सके।
- पेल्विस के क्षेत्र से ब्लैडर को एक तरफ कर दिया जाता है और प्यूबिक बोन को प्यूबिक सिम्फिसिस से अलग किया जाता है। प्यूबिक सिम्फिसिस एक जोड़ होता है, जो दो प्यूबिक हड्डियों को आपस में जोड़ता है।
- इसके बाद सर्जन हड्डी को सैक्रोलिएक जॉइंट से अलग कर देते हैं और उस क्षेत्र की नसों, धमनियों व तंत्रिकाओं को काट कर बांध दिया जाता है। पेल्विस में मौजूद सैक्रम और इलियम हड्डियों को जोड़ने वाले हिस्से को सैक्रोलिएक जॉइंट कहा जाता है। अंत में सर्जन पेल्विक फ्लोर की मांसपेशियों को अलग कर देगा, जिससे पूरा हाइंडक्वार्टर (पिछला हिस्सा) मुक्त हो जाएगा।
- मांसपेशियों और त्वचा को वापस बंद करने से पहले, सर्जन स्पर्मेटिक कॉर्ड के लिए नया रास्ता बनाते हैं। लिम्फेटिक वेसल, वृषण में सप्लाई करने वाली तंत्रिकाएं और शुक्राणुओं को संचारित करने वाली नलियों के झुंड को स्पर्मेटिक कॉर्ड कहा जाता है।
इंटरनल हेमीपेल्वेक्टोमी
- कूल्हे की हड्डी को हटाने के कई अलग-अलग तरीके हो सकते हैं। ये सभी तरीके कुछ इस प्रकार से किए जाते हैं, जिनमें महत्वपूर्ण नसों व रक्तवाहिकाओं को बचाया जाता है, ताकि अधिकतम कार्य प्रक्रिया को बनाकर रखा जा सके।
- इंटरनल हेमीपेल्वेक्टोमी के दौरान सर्जन प्यूबिक सिम्फिसिस पर चीरा लगाते हैं। गहरा छिद्र करने के बाद सर्जन ट्यूमर से सभी प्रकार की नसों, रक्त वाहिकाओं और अन्य संरचनाओं को अलग कर देते हैं।
- उसके बाद सर्जन जांघ की हड्डी (फेम्युर) के पास में एक अन्य चीरा लगाते हैं। नितंबों में मौजूद मांसपेशियों को अलग किया जाता है और ट्यूमर के साथ उससे जुड़ी मांसपेशी को काटकर शरीर से अलग कर दिया जाता है।
- आसपास की संरचना से कूल्हे की हड्डी को अलग कर देते हैं और ओस्सिलेटिंग नामक उपकरण की मदद से प्रभावित हिस्से को काटकर अलग कर दिया जाता है।
- जब प्रभावित क्षेत्र को हटा दिया जाता है, तो रक्तस्राव को रोकने के लिए इलेक्ट्रोक्युटरी का इस्तेमाल करते हैं। इलेक्ट्रोक्युटरी एक विशेष उपकरण होता है, जिसमें करंट की मदद से एक विशेष तार को गर्म किया जाता है और फिर इस तार से ऊतकों को नष्ट कर दिया जाता है। इस मामले में रक्तस्राव रोकने के लिए यह प्रक्रिया इस्तेमाल की जाती है।
- हटाकर अलग किए हुए ट्यूमर को लैबोरेटरी में भेज दिया जाता है, जिसपर आगे के परीक्षण किए जाते हैं।
- हेमीपेल्वेक्टोमी सर्जरी करने में 3 से 9 घंटों का समय लग जाता है। सर्जरी के बाद आपको लगभग दो हफ्तों के लिए अस्पताल में रहना पड़ता है। व्यक्ति की उम्र, कार्य आवश्यकताओं, व्यक्तिगत जरूरतों और कृत्रिम अंग का इस्तेमाल करने में होने वाली कठिनाइयों के अनुसार रिकन्सट्रक्शन थेरेपी की जाती है।
सर्जरी के बाद
- आपको कुछ खाने वाली दवाएं दी जाएंगी, जिनमें दर्द निवारक, एंटीबायोटिक और एंटीकॉएग्युलेंट दवाएं दी जाती हैं। एंटीकॉएग्युलेंट दवाओं से खून के थक्के जमने की प्रक्रिया को संतुलित बनाकर रखा जाता है, जिससे हेमरेज आदि का खतरा कम हो जाता है। एंटीबायोटिक दवाओं से सर्जरी वाले घाव में संक्रमण होने के खतरे को कम किया जाता है, जिससे द्रव आदि का रिसाव नहीं हो पाता है।
- सर्जरी होने के बाद आपको रिकवरी रूम में शिफ्ट कर दिया जाएगा, जहां पर आपके हृदय, किडनी, लिवर और श्वसन तंत्र के कार्यों की करीब से जांच की जाएगी।
- सर्जरी के घावों में संक्रमण होने से बचाने के लिए घावों को साफ व स्वच्छ रखा जाएगा और लंबे समय तक बेड पर रहने से पड़ने वाले छालों से बचाने के लिए लगातार आपकी जगह को बदला जाएगा।
- हेमीपेल्वेक्टोमी होने के लगभग 6 हफ्तों बाद फीजिकल थेरेपिस्ट फीजिकल थेरेपी शुरू करते हैं। फीजिकल थेरेपी में आपकी शारीरिक गतिविधियों की शुरुआत की जाती है, जैसे बेड पर बैठना या खड़े होना और फिर धीरे-धीरे इन्हें बढ़ाया जाता है, जैसे किसी की मदद से थोड़ा बहुत चलना। शारीरिक गतिविधियों में सुधार करने के लिए आपको पुनर्वास प्रोग्राम में भेजा जा सकता है।
- न्यूरोमस्कुलर प्रोग्राम शुरू किया जाता है, ताकि यदि कोई समस्या है तो उसका पता लगाया जा सके।
- टांग कट जाने के नुकसान को झेलने के लिए मानसिक सहारा प्रदान करने के लिए मनोचिकित्सीय परामर्श दिया जा सकता है।
- डॉक्टर आपके साथ विचार-विमर्श करेंगे कि आपके लिए कौन सा कृत्रिम अंग ठीक रहेगा, आपको कौन सी एक्सरसाइज करनी हैं और आपको किन चीजों में परेशानियां आ सकती हैं। डॉक्टर आपको सर्जरी के बाद होने वाली जटिलताओं और उनसे निपटने के तरीके भी बताएंगे।
हेमीपेल्वेक्टोमी के बाद - After hemipelvectomy in Hindi
हेमीपेल्वेक्टोमी के बाद देखभाल कैसे करें?
सर्जरी के बाद आपको अपने परिवारजनों, मित्रों और अन्य देखभालकर्ताओं से शारीरिक और मानसिक सहयोग की आवश्यकता पड़ती है।
हेमीपेल्वेक्टोमी के बाद जब आप स्वस्थ हो रहे होते हैं, डॉक्टर व उनकी टीम आपको कृत्रिम अंग, व्हीलचेयर या बैसाखी इस्तेमाल करने के तरीके सिखाएंगे।
डॉक्टर घाव को स्वच्छ रखने के लिए रोजाना घाव को साफ करने की सलाह देंगे। ऐसा करने से संक्रमण व ऊतक क्षतिग्रस्त होने का खतरा कम हो जाता है।
डॉक्टर को कब दिखाएं?
यदि हेमीपेल्वेक्टोमी के बाद आपको निम्न समस्याएं होती हैं, तो आपको डॉक्टर से बात कर लेनी चाहिए -
- संक्रमण से संबंधित लक्षण होना जैसे बुखार
- कटे हुए अंग वाली जगह पर दर्द होना
- हड्डी का असाधारण रूप से बढ़ जाना
- कृत्रिम अंग इस्तेमाल करने से त्वचा में घर्षण होना
- दूसरी टांग में सूजन होना
(और पढ़ें - टांगों में दर्द का इलाज)
हेमीपेल्वेक्टोमी की जटिलताएं - Risk and complications of Hemipelvectomy in Hindi
हेमीपेल्वेक्टोमी सर्जरी से क्या समस्याएं हो सकती हैं?
कुछ लोगों को सर्जरी के बाद निम्न जोखिम होने का खतरा बढ़ जाता है-
- त्वचा के ऊत्तक का नष्ट होना
- घाव में संक्रमण होना
- व्हीलचेयर पर पूरी तरह से निर्भर रहना या पूरी तरह से बिस्तर पकड़ लेना
- कटे हुए अंग की जगह पर दर्द होना
- कृत्रिम अंग ठीक से काम न करना या ढीला पड़ना
इसके अलावा हेमीपेल्वेक्टोमी के बाद भी कैंसर फिर से होने और शरीर के किसी अन्य भाग में फैलने का खतरा हो सकता है।
(और पढ़ें - पेल्विक परीक्षण क्या है)
संदर्भ
- Cedars Sinai [Internet]: Cedars Sinai Medical Center. Los Angeles. US; Surgical Options: Hemipelvectomy
- Malawer MM, Sugarbaker PH. Musculoskeletal cancer surgery. 2001 ed. Dordrecht: Springer; 2001. Chapter 20, posterior flap hemipelvectomy; p. 319–336.
- Baliski CR, Schachar NS, McKinnon JG, Stuart GC, Temple WJ. Hemipelvectomy: a changing perspective for a rare procedure. Can J Surg. 2004 Apr;47(2): 99–103. PMID: 15132462.
- D'Alleyrand, Lewandowski LR, Forsberg JA, Gordon WT, Fleming ME, Mullis BH, et al. Combat-related hemipelvectomy: 14 cases, a review of the literature and lessons learned. J Orthop Trauma. 2015 Dec;29(12):e493–e498.
- Wedemeyer C, Kauther MD. Hemipelvectomy- only a salvage therapy?. Orthop Rev (Pavia). 2011 Mar 17;3(1):e4. PMID: 21808716.
- Chan J, Virgo KS, Johnson FE. Hemipelvectomy for severe decubitus ulcers in patients with previous spinal cord injury. Am J Surg. 2003 Jan;185(1):69–73. PMID: 12531450.
- Schwartz AJ, Eckardt JJ, Beauchamp CP. Internal hemipelvectomy for musculoskeletal tumors— indications and options for reconstruction. US Oncology & Hematology, 2011;7(2):123–5.
- Rudert M, Holzapfel BM, Pilge H, Rechl H, Gradinger R. [Partial pelvic resection (internal hemipelvectomy) and endoprosthetic replacement in periacetabular tumors]. Oper Orthop Traumatol. 2012 Jul;24(3):196–214. PMID: 22743633.
- Ariel IM, Hark FW. Disarticulation of an innominate bone (hemipelvectomy) for primary and metastatic cancer. Ann Surg. 1949 Jul;130(1):76–99. PMID: 17859415
- Lackman RD , Crawford EA, Hosalkar HS, King JJ, Ogilvie CM. Internal hemipelvectomy for pelvic sarcomas using a T-incision surgical approach. Clin Orthop Relat Res. 2009 Oct;467(10):2677–84. PMID: 19381740.
- BANKS SW, COLEMAN S. Hemipelvectomy: surgical technique. J Bone Joint Surg Am. 1956;38-A(5):1147-1155. PMID: 13367092
- Wu KK, Guise ER, Frost HM, Mitchell CL. The surgical technique for hindquarter amputation. A report of 19 cases. Acta Orthop Scand. 1977;48(5):479-486. PMID: 596143.
- Mat Saad AZ, Halim AS, Faisham WI, et al. Soft tissue reconstruction following hemipelvectomy: eight-year experience and literature review. ScientificWorldJournal. 2012;2012:702904. doi:10.1100/2012/702904.
- Granda-Cameron C, Hanlon AL, Lynch MP, Houldin A. Experience of newly diagnosed patients with sarcoma receiving chemotherapy. Oncol Nurs Forum. 2011;38(2):160-169. PMID: 21356654.
- Mayerson JL, Wooldridge AN, Scharschmidt TJ. Pelvic resection: current concepts. J Am Acad Orthop Surg. 2014;22(4):214-222. PMID: 24668351.
- National Cancer Institute [Internet]. Bethesda (MD): U.S. Department of Health and Human Services; Adult Soft Tissue Sarcoma Treatment (PDQ®)–Health Professional Version
- Beck LA, Einertson MJ, Winemiller MH, DePompolo RW, Hoppe KM, Sim FF. Functional outcomes and quality of life after tumor-related hemipelvectomy. Phys Ther. 2008;88(8):916-927. PMID: 18535089.
- BinitieO, Alvero C, Letson GD. Musculoskeletal bone and soft tissue tumors. In: Maagee DJ, Zachazewski JE, Quillen WS, Manske RC. Pathology and intervention in musculoskeletal rehabilitation. 2nd ed. Philadelphia: Elsevier Saunders; 2016; p. 1175–1194.
- WATKINS AL. Rehabilitation after hemipelvectomy. JAMA. 1962;181:793-794. PMID: 14005243.
- Apffelstaedt JP. Complications and outcome of external hemipelvectomy in the management of pelvic tumors. Annals of surgical oncology. 1996 May 1;3(3):304-9.
- White EA, Learch TJ, Matcuk G, Gottsegen C, Menendez LR, Ahlmann ER, et al. Review of hemipelvectomy endoprostheses: indications and imaging findings. Appl Radiol. 2013 Jan; 42(6):23A–23J.
- Ham SJ, Schraffordt Koops H, Veth RP, van Horn JR, Eisma WH, Hoekstra HJ. External and internal hemipelvectomy for sarcomas of the pelvic girdle: consequences of limb-salvage treatment. Eur J Surg Oncol. 1997;23(6):540-546. PMID: 9484927