मायोमेक्टोमी वह सर्जरी जो गर्भाशय से रसौली निकालने के लिए की जाती है। यूटेरिन फ़िब्रोइड गर्भाशय में बन जाने वाली गैर कैंसरकारी गांठें होती हैं। उनके स्थान और आकार के अनुसार इनके अलग-अलग नाम होते हैं जैसे इंट्राम्यूरल, सबसेरॉल, सबम्यूकोसल और पेडन्कुलेटेड फाइब्रॉइड्स। रसौली के कई सारे लक्षण दिखाई दे सकते हैं और इससे महिलाओं में प्रजनन संबंधी समस्याएं भी आ सकती हैं जैसे नंपुसकता या बांझपन। मायोमेक्टोमी तीन तरह से की जाती है एब्डोमिनल, लेप्रोस्कोपिक और हिस्टेरोस्कोपिक मायोमेक्टोमी। आप कितने समय तक अस्पताल में रहेंगे यह इस बात पर निर्भर करता है कि कौन सी सर्जरी की गयी है। हालांकि, रसौली के दोबारा होने का खतरा हमेशा बना रहता है।
- बच्चेदानी से रसौली निकालने की सर्जरी क्या है? - Myomectomy kya hai in hindi
- बच्चेदानी में गांठ का ऑपरेशन क्यों किया जाती है? - Myomectomy kyon ki jati hai
- बच्चेदानी से रसौली निकालने की सर्जरी होने से पहले की तैयारी - Myomectomy ki taiyari
- बच्चेदानी से रसौली निकालने की सर्जरी कैसे की जाती है? - Myomectomy kaise hoti hai
- बच्चेदानी से रसौली निकालने की सर्जरी के बाद देखभाल और सावधानियां - Myomectomy hone ke baad dekhbhal aur savdhaniya
- बच्चेदानी से रसौली निकालने की सर्जरी की जटिलताएं - Myomectomy me jatiltaye
बच्चेदानी से रसौली निकालने की सर्जरी क्या है? - Myomectomy kya hai in hindi
मायोमेक्टोमी एक सर्जिकल प्रक्रिया है, जिसमें गर्भाशय से रसौली को निकाला जाता है। इसे लायोम्योमा भी कहा जाता है। गर्भाशय में ये गैर-कैंसरकारी (कैंसर पैदा न करने वाली) ग्रोथ सामान्य है। वैसे तो महिलाओं में प्रजनन उम्र में गर्भाशय में रसौली विकसित होती है, लेकिन किसी भी उम्र की महिला के गर्भाशय में रसौली बन सकती है।
मायोमेक्टोमी के दौरान सर्जन रसौली बनाने वाले कारकों को निकाल देते हैं। इसमें हिस्टेरेक्टोमी की तरह पूरे गर्भाशय को नहीं निकाला जाता, बल्कि सिर्फ गर्भाशय में मौजूद रसौली को हटाया जाता है।
मायोमेक्टोमी के बाद महिलाओं को गर्भाशय में रसौली बनने के लक्षणों जैसे कि मासिक धर्म में खून ज्यादा आना और पेल्विक हिस्से (पेट और जांघों के बीच का हिस्सा) में दर्द से राहत मिलती है।
बच्चेदानी में गांठ का ऑपरेशन क्यों किया जाती है? - Myomectomy kyon ki jati hai
इस प्रक्रिया द्वारा उन गर्भाशयी फाइब्रॉइड्स को निकाला जा सकता है, जिनसे असामान्य रक्तस्त्राव या दर्द जैसे लक्षण होते हैं। यह हिस्टेरेक्टॉमी (Hysterectomy; गर्भाशय को निकालने की सर्जिकल प्रक्रिया) का एक विकल्प है। इस प्रक्रिया द्वारा फाइब्रॉइड्स द्वारा होने वाले मासिक धर्म सम्बन्धी लक्षणों से आराम पाया जा सकता है, जिन पर दवा का कोई प्रभाव न पड़ रहा हो। मायोमेक्टोमी फाइब्रॉइड्स से होने वाली प्रजनन क्षमता की परेशानियों के लिए भी एक प्रभावशाली उपचार है।
अगर गर्भाशय में रसौली बनने की वजह से आपको रोजमर्रा या सामान्य काम करने में कोई दिक्कत आ रही है तो डॉक्टर आपको मायोमेक्टोमी की सलाह दे सकते हैं। निम्नलिखित स्थितियों में डॉक्टर हिस्टेरेक्टोमी की बजाय मायोमेक्टोमी सर्जरी की सलाह देते हैं -
- यदि महिला सर्जरी के बाद मां बनना चाहती हों
- अगर डॉक्टर को लगे की गर्भाशय की रसौली की वजह से महिला की प्रजनन क्षमता पर असर पड़ सकता है
- महिला गर्भाशय नहीं निकलवाना चाहती हो
- बार-बार पेशाब आना
- पेट भरा हुआ महसूस होना
- सेक्स के दौरान दर्द
- पीरियड्स न होने पर भी रक्तस्त्राव
- पीरियड्स में अत्यधिक रक्तस्त्राव
- प्रजनन स्वास्थ्य संबंधी समस्याएं जैसे - बार-बार मिसकैरेज, बांझपन और समय से पहले लेबर पेन
मायोमेक्टोमी की मदद से महिला इस सर्जरी के बाद भी मां बन सकती है। यदि किसी महिला के गर्भाशय में रसौली हो गई है और वो हिस्टेरेक्टोमी से अपना पूरा गर्भाशय नहीं निकलवाना चाहती है तो इस स्थिति में मायोमेक्टोमी से सिर्फ रसौली को निकाला जाता है। इसके बाद महिला मां बन सकती है।
बच्चेदानी से रसौली निकालने की सर्जरी होने से पहले की तैयारी - Myomectomy ki taiyari
मायोमेक्टोमी के लिए निम्न तैयारी करने की आवश्यकता होती हैं -
- डॉक्टर आपको अल्ट्रासाउंड के साथ कुछ ब्लड टेस्ट और यूरिन टेस्ट करवाने के लिए कहेंगे
- यदि आप किसी भी तरह की दवाएं ले रहे हैं तो इसके बारे में डॉक्टर को बता दें
- यदि आप धूम्रपान करते हैं तो सर्जरी से पहले दो दिन धूम्रपान न करें
- सर्जरी से छह घंटे पहले कुछ न खाएं और दो घंटे पहले पानी न पिएं
- आमतौर पर आप जो भी दवाएं लेती हैं उन्हें अस्पताल ले कर जाएं। किसी भी तरह की नेल पोलिश, आभूषण, कांटेक्ट लेंस, मेकअप आदि न पहनें
बच्चेदानी से रसौली निकालने की सर्जरी कैसे की जाती है? - Myomectomy kaise hoti hai
मायोमेक्टोमी सर्जरी के लिए मरीज को जनरल एनेस्थीसिया दिया जाता है। सबसे पहले सर्जन पेट के निचले हिस्से के जरिए गर्भाशय में कट लगाते हैं। ये निम्न तरीकों से किया जा सकता है -
- इसमें सर्जन पेट के निचले हिस्से (प्यूबिक हड्डी) में दाएं से बाएं 3 से 4 इंच का चीरा लगाते हैं। इस चीरे से दर्द कम होता है और टांकों का निशान भी छोटा होता है लेकिन ये बड़ी रसौली को हटाने में विफल हो सकता है।
- नाभि से बिल्कुल नीचे और प्यूबिक हड्डी से एक दम ऊपर चीरा लगाया जाता है। ये चीरा नीचे से ऊपर की ओर लगाया जाता है। आजकल इस तरह का चीरा बहुत ही कम लगाया जाता है, लेकिन ये बड़ी रसौली को निकालने में बेहतर साबित हो सकता है और इससे ब्लीडिंग भी कम होती है।
चीरा लगाने के बाद सर्जन गर्भाशय की दीवार से रसौली को निकाल देंगे। इसके बाद चीरे को बंद करके टांके लगा दिए जाते हैं।
ये सर्जरी करवाने वाली अधिकतर महिलाओं को अस्पताल में एक से तीन दिन तक रुकना पड़ता है।
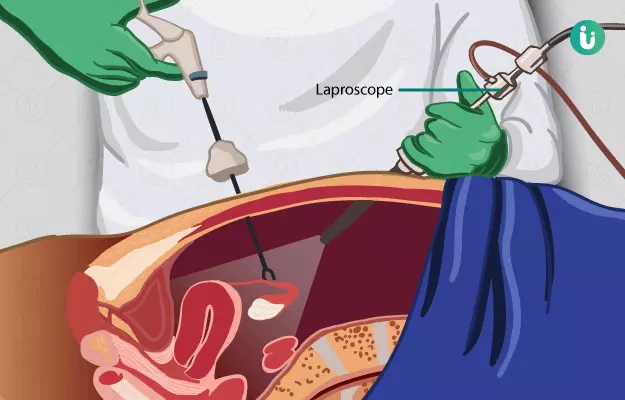
- लैप्रोस्कोपिक मायोमेक्टोमी -
जनरल एनेस्थीसिया देने के बाद सर्जन चार छोटे चीरे लगाते हैं। इन्हें पेट के निचले हिस्से में लगाया जाता है और ये लगभग ½ ईंच के होते हैं। पेट को कार्बन डाइऑक्साइड गैस से भर दिया जाता है, जिससे सर्जन को पेट के अंदर देखने में मदद मिलती है।
इसके बाद सर्जन किसी एक चीरे में लैप्रोस्कोप लगाते हैं। ये लैप्रोस्कोप एक पतली सी हल्की ट्यूब होती है जिसमें एक सिरे पर कैमरा लगा होता है। दूसरे चीरे में छोटा-सा उपकरण लगाया जाता है।
अगर सर्जरी रोबोट द्वारा की जा रही है तो सर्जन रोबोटिक हाथ से उपकरण को कंट्रोल करते हैं। सर्जन रसौली को हटाने के लिए उसे छोटे-छोटे टुकड़ों में काट सकते हैं। अगर रसौली बहुत बड़ी है तो सर्जन एब्डोमिनल मायोमेक्टोमी (पेट में) कर सकते हैं और पेट में एक बड़ा चीरा लगा सकते हैं।
इसके बाद सर्जन उपकरण को हटा लेते हैं और कार्बन डाइऑक्साइड गैस निकल जाती है। अब सर्जन चीरे को बंद कर देते हैं। इस प्रक्रिया से सर्जरी करवाने वाली अधिकतर महिलाओं को एक रात अस्पताल में रहना पड़ता है।
- हिस्टेरोस्कोपिक मायोमेक्टोमी -
इस प्रक्रिया के दौरान मरीज को लोकल या जनरल एनेस्थीसिया दिया जाता है। इसमें सर्जन एक पतले और हल्के स्कोप को योनि एवं गर्भाशय ग्रीवा के जरिए गर्भाशय में डालते हैं। गर्भाशय को चौड़ा करने के लिए उसमें लिक्विड भरा जाता है। इससे रसौली और भी साफ दिख पाती है। अब सर्जन रसौली को टुकड़ों में काटने के लिए वायर लूप (एक मेडिकल उपकरण) का इस्तेमाल करते हैं। इसके बाद लिक्विड के साथ ही रसौली के काटे गए टुकड़े बाहर आ जाते हैं। इस प्रक्रिया से सर्जरी होने वाले दिन ही मरीज अपने घर जा सकता है।
सर्जरी के बाद
मायोमेक्टोमी सर्जरी के बाद अस्पताल में निम्न प्रक्रियाएं की जाती हैं -
- आपको निगरानी में रखा जाएगा जहां आपकी नब्ज, तापमान, रक्तचाप, सांस और योनि से स्त्राव की जांच की जाएगी
- आपके शरीर में द्रवों को पहुंचाने के लिए इंट्रावेनस कैथिटर लगाए जाएगा
- जिस दौरान आप जग रहे हैं उस समय स्वांस और पैरों का व्यायाम करें। आपको सर्जरी के दिन ही चलाया जाएगा
- पेशाब को निकालने के लिए यूरेथ्रा के अंदर से ब्लैडर में कैथिटर लगाया जा सकता है। यह चौबीस घंटे तक आपके शरीर में लगा रह सकता है
- यदि आपको कहीं भी दर्द हो तो नर्स को बता दें वे आपको पेन किलर देंगी
- आपको दबाव डालने वाले मोज़े पहनने को कहा जाएगा और साथ ही आपको रक्त को पतला करने वाली दवा - हेपरिन का इंजेक्शन दिया जाएगा। इन दोनों से आपके फेफड़ों और टांगों में रक्त के थक्के नहीं जमेंगे
बच्चेदानी से रसौली निकालने की सर्जरी के बाद देखभाल और सावधानियां - Myomectomy hone ke baad dekhbhal aur savdhaniya
सर्जरी के बाद थोड़ा दर्द होता ही है, जिसके लिए डॉक्टर आपको दवा दे सकते हैं। सर्जरी के बाद कुछ दिनों या हफ्तों तक हल्की-सी ब्लीडिंग हो सकती है।
आप कितनी जल्दी रिकवर करती हैं और सामान्य कार्य करने में सक्षम हो पाती हैं, यह इस बात पर निर्भर करता है कि आपकी किस तरह की सर्जरी हुई है। ओपन सर्जरी में ठीक होने में सबसे ज्यादा समय लगता है।
एब्डोमिनल मायोमेक्टोमी में रिकवर होने में चार से छह सप्ताह, लैप्रोस्कोपिक में दो से चार सप्ताह और हिस्टेरोस्कोपिक में दो से तीन दिन का समय लगता है।
सर्जरी के बाद मरीज को निम्न बातों का ध्यान रखना चाहिए -
- सर्जरी के बाद दो हफ्ते तक आराम करें
- डॉक्टर द्वारा दी गयी सभी दवाएं ठीक तरह लें
- एक बार में अधिक समय तक खड़े होने से बचें
- हर दिन दस मिनट चलें। ऐसा सर्जरी के बाद दो हफ्तों तक करना है
- टांकों के भरने तक कोई भी भारी चीज न उठाएं और न ही कठोर एक्सरसाइज करें। डॉक्टर ही आपको बताएंगे कि आप कब ये सब काम कर सकती हैं
- सर्जरी के बाद छह हफ्ते तक आपको सेक्स नहीं करना है। सेक्स करने से पहले डॉक्टर से जरूर पूछ लें।
- अगर आप सर्जरी के बाद प्रेगनेंट होना चाहती हैं तो डॉक्टर से पूछें कि आप कब गर्भधारण के लिए प्रयास करना शुरू कर सकती हैं। गर्भाशय को पूरी तरह से ठीक होने में 3 से 6 महीने का समय लगता है। रिकवरी इस बात पर भी निर्भर करती है कि आपकी किस तरह की सर्जरी हुई है।
- अस्पताल से डिस्चार्ज होते समय डॉक्टर आपको पेन किलर दवा देंगे और आपको क्या खाना है एवं किन चीजों से परहेज करना है, ये भी बताएंगे।
डॉक्टर के पास कब जाएं
बच्चेदानी से रसौली निकालने की सर्जरी की जटिलताएं - Myomectomy me jatiltaye
कई सारे फाइब्रॉइड्स को निकालना मुश्किल और खतरनाक हो सकता है। सर्जरी के बाद होने वाली संभावित जटिलताएं निम्न हैं -
- संक्रमण
- रक्त हानि
- गर्भाशय की परत कमज़ोर हो सकती है, इसलिए भविष्य में प्रसव के लिए सी-सेक्शन करवाने की जरूरत हो सकती है
- अंदरूनी स्कारिंग (जिससे प्रजनन क्षमता में कमी हो सकती है)
- फाइब्रॉइड्स की पुनरावृत्ति
फाइब्रॉइड्स से गंभीर रक्तस्त्राव हो सकता है, जिससे गर्भाशय को निकालने की आवश्यकता हो सकती है। रक्त की हानि से बचने के लिए अस्पताल द्वारा पहले मरीज़ के ब्लड ग्रुप का रक्त तैयार रखा जाता है, ताकि आवश्यकता होने पर रक्तधान में परेशानी न हो ।
अगर सर्जरी के बाद निम्न लक्षण दिखाई दे रहे हैं तो तुरंत डॉक्टर को दिखाएं -
- ज्यादा ब्लीडिंग होना
- बुखार
- तेज दर्द
- सांस लेने में दिक्कत
शहर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट खोजें
- बैंगलोर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- मुंबई के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- गाज़ियाबाद के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- चेन्नई के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- पुणे के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- दिल्ली के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- हैदराबाद के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- नई दिल्ली के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- ग्वालियर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- गुडगाँव के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
सर्जरी की लागत
बच्चेदानी से रसौली निकालने की सर्जरी के डॉक्टर

Dr. Shravani A
प्रसूति एवं स्त्री रोग
3 वर्षों का अनुभव

Dr Minoo Singh
प्रसूति एवं स्त्री रोग
44 वर्षों का अनुभव

Dr. Godi Anuradha
प्रसूति एवं स्त्री रोग
31 वर्षों का अनुभव

Dr. Ayushi Gandhi
प्रसूति एवं स्त्री रोग
4 वर्षों का अनुभव
संदर्भ
- Better health channel. Department of Health and Human Services [internet]. State government of Victoria; Myomectomy
- National Cancer Institute [Internet]. Bethesda (MD): U.S. Department of Health and Human Services; NCI Dictionary of Cancer Terms
- National Health Service [internet]. UK; Fibroids
- MedlinePlus Medical Encyclopedia [Internet]. US National Library of Medicine. Bethesda. Maryland. USA; Uterine Fibroids
- Chung Shan Medical University Hospital [Internet]. Taiwan; Gynecologic Myomectomy
- Brighton and Sussex University Hospitals [internet]: NHS Foundation Trust. National Health Service. U.K.; Open laparoscopic myomectomy
- Hernandez A, Sherwood ER. Anesthesiology principles, pain management, and conscious sedation. In: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. Sabiston Textbook of Surgery. 20th ed. Philadelphia, PA: Elsevier; 2017:chap 14.
- Cohen NH. Perioperative management. In: Miller RD, ed. Miller's Anesthesia. 8th ed. Philadelphia, PA: Elsevier Saunders; 2015:chap 3.
- Stanford Health Care [internet]. Stanford Medicine. Stanford Medical Center. Stanford University. US; Types of Myectomy
- American Society of Anesthesiologists [Internet]. Washington D.C. US; Types of Anesthesia
- Central Manchester University Hospitals [Internet] [internet]: NHS Foundation Trust. National Health Service. U.K.; Myomectomy
- UCSF health: University of California [internet]. US; Myomectomy
- Buckinghamshire Healthcare [internet]: NHS Foundation Trust. National Health Service. U.K.; Transcervical resection of fibroids
- Guys' and Thomas' Hospital [internet]: NHS Foundation Trust. National Health Service. U.K.; Abdominal myomectomy
- UW Health: American Family Children's Hospital [Internet]. Madison (WI): University of Wisconsin Hospitals and Clinics Authority; Myomectomy
- Royal Berkshire Hospital [internet]: NHS Foundation Trust. National Health Service. U.K.; Myomectomy (fibroid surgery)