डिस्केक्टोमी में केशरुका की टूटी हुई या खराब डिस्क को निकाला जाता है जिसे इंटरवर्टिब्रल डिस्क कहा जाता है यह दो केशरुकाओं के बीच एक तकिये की तरह काम करती है। इस सर्जरी की सलाह तब दी जाती है जब सभी इलाज के तरीके नाकाम हो जाएं, जब अत्यधिक न्यूरॉलजिकल क्षति हो, लगातार होने वाला तेज दर्द जो कि रीढ़ से अन्य भागों तक भी पहुंच जाए। जब गंभीर रूप से डिस्क क्षतिग्रस्त हो गई हो, जिसके कारण रीढ़ की नली या स्पाइनल कैनाल संकरी हो जाए, नसों के दबने की स्थिति में, रीढ़ की हड्डी के स्नायुबंधों, आंतरिक स्पेस, डिस्क के सख्त हो जाने की स्थिती और केशरुका खिसक जाए तो ऐसी स्थितियों में डिस्केक्टोमी की सलाह नहीं दी जाती है। कई लोगों को सर्जरी के बाद दबाव से आराम महसूस होता है और वे अपनी रोजाना की गतिविधियों पर लौट जाते हैं साथ ही उनका बोवेल और ब्लैडर पर भी नियंत्रण ठीक हो जाता है।
- डिस्केक्टोमी क्या होता है? - Discectomy kya hai in hindi
- डिस्केक्टोमी क्यों की जाती है? - Discectomy kab kiya jata hai?
- डिस्केक्टोमी होने से पहले की तैयारी - Discectomy ki taiyari
- डिस्केक्टोमी कैसे किया जाता है? - Discectomy kaise hota hai?
- डिस्केक्टोमी के बाद देखभाल - Discectomy hone ke baad dekhbhal
- डिस्केक्टोमी के बाद सावधानियां - Discectomy hone ke baad savdhaniya
डिस्केक्टोमी क्या होता है? - Discectomy kya hai in hindi
डिस्केक्टोमी एक सर्जिकल प्रक्रिया है जिसके अंतर्गत इंटरवर्टिब्रल डिस्क क्षतिग्रस्त या टूटा हुआ भाग निकाला जाता है। मनुष्यों का स्पाइनल कैनाल या कॉलम केशरुकाओं का बना होता है। यह खोपड़ी के अंतिम सिरे से फैलता हुआ गुदास्थि तक फैला होता है और गले के भाग (सर्विकल भाग) से विभाजित हो कर, छाती के भाग (थोरेसिक भाग) पेट के (लम्बर) और पेट के निचले भाग (सेक्रल भाग) तक बंटा होता है। ये सभी केशरुकाएँ एक-दूसरे से एक तकिये जैसे ढांचे से अलग होती है इन्हीं को इंटरवर्टिब्रल डिस्क कहा जाता है।
इंटरवर्टिब्रल डिस्क नरम हड्डी के ढाँचे होते हैं जिसमें बाहरी ढांचा (अनुलस फाइबर) भी होता है जो कि सख्त होने के साथ ही लचीला भी होता है, यह ढांचा घनी कॉलेजेनस रिंग की तरह होता है। यह बाहरी ढांचा आंतरिक ढांचे (न्यूक्लियस पल्पोसस) को चारों-तरफ से घेरे हुए होता है और इसकी अंतिम सिरे की प्लेट केशरुका को पकड़ कर रखती है। पूर्ण रूप से कहा जाये तो सेपेरेटिंग डिस्क शॉक को अवशोषित करने वाले तकिये की तरह से काम कर के पूरी रीढ़ को एक सहारा प्रदान करती है।
एक डिस्क क्षतिग्रस्त तब होती है जब बाहर का अनुलस फाइबर टूट जाता है या फट जाता है और आंतरिक न्यूक्लियस पल्पोसस बाहर आ जाता है और उनके बीच में मौजूद नसों में डाब जाता है जिससे रीढ़ की हड्डी पर दबाव पड़ता है जिसके कारण बेचैनी, तकलीफ और दर्द होता है। ऐसा बढ़ती उम्र के कारण हो सकता है जिसमे न्यूक्लियस पल्पोसस नम और कमजोर हो जाते हैं। रीढ़ में ट्रॉमा या चोट से भी डिस्क हर्नियेशन हो सकता है।
डिस्क हर्नियेशन सबसे अधिक रीढ़ के लम्बर भाग में होता है।
डिस्केक्टोमी क्यों की जाती है? - Discectomy kab kiya jata hai?
यह सर्जरी दर्द कम करने एवं गतिशीलता और कार्य-पद्धति वापस ठीक करने के लिए की जाती है। निम्न स्थितियों में सर्जरी में समस्या आ सकती है।
- गतिशीलता में कमी - एक पैर या दोनों पैरों में गंभीर दर्द, कमजोरी या सुन्न होना महसूस हो, जिससे गतिशीलता प्रभावित हो रही हो और रोजाना की गतिविधियां करने में परेशानी हो।
- मेडिकल उपचार की विफलता - नॉन सर्जिकल उपचार यानि दवाओं का चार हफ्तों से अधिक समय तक प्रयोग करने पर भी लक्षणों में कोई सुधार न होना।
- सर्जरी के सहायक होने का प्रमाण - अगर शारीरिक जांच से ये पता चला हो कि लक्षणों से निजात पाने में सर्जरी सहायक सिद्ध होगी।
- कौडा इक्विना सिंड्रोम (Cauda Equina Syndrome) - यह एक गंभीर स्थिति है जो नसों की जड़ों के बंडलों के स्पाइनल कॉर्ड (कौडा इक्विना) के अंत में दब जाने से होती है। इससे पैरों में कमजोरी या जननांग, कूल्हे और पैरों का सुन्न होना जैसे लक्षण हो सकते हैं। इस स्थिति में आपातकालीन सर्जरी की आवश्यकता हो सकती है।
डिस्केक्टोमी होने से पहले की तैयारी - Discectomy ki taiyari
सर्जरी से पहले निम्न तैयारियां करने की आवश्यकता हो सकती है -
- डॉक्टर की सलाह अनुसार आपको मेडिकल टेस्ट करवाने होंगे। आमतौर पर इनमें चेस्ट एक्स रे, ब्लड टेस्ट और इलेक्ट्रोकार्डियोग्राम किए जाते हैं।
- आपको सर्जरी से जुड़ी प्रत्येक बात बताई जाएगी। इसमें आपको सर्जरी के प्रभाव और जटिलताएं भी समझाई जाएंगी।
- सर्जरी की अनुमति लेने के लिए आपसे एक अनुमति फॉर्म भरवाया जाएगा।
- डॉक्टर आपसे आपकी मेडिकल हिस्ट्री के बारे में पूछेंगे और अगर आपको वर्तमान में कोई भी मेडिकल समस्या है जैसे डायबिटीज, हृदय रोग या अन्य रक्त से जुड़े विकार तो इसके बारे में भी आपसे पूछा जाएगा।
- यदि आप किसी भी तरह की दवाएं ले रहे हैं तो इसके बारे में डॉक्टर को बता दें। ऐसा इसलिए क्योंकि सर्जरी से पहले कुछ दवाओं की खुराक को कम किया जा सकता है या फिर कुछ दवाओं को न लेने की सलाह भी दी जा सकती है।
- यदि आप शराब पीते हैं या धूम्रपान करते हैं तो इन्हे लेना बंद करना होगा, ताकि आप जल्दी से जल्दी ठीक हो पाएं
अब डायबिटीज का सही इलाज myUpchar Ayurveda Madhurodh डायबिटीज टैबलेट के साथ। ये आपके रक्त शर्करा को संतुलित करते हैं और स्वस्थ जीवन की ओर एक कदम बढ़ाते हैं। आज ही आर्डर करें
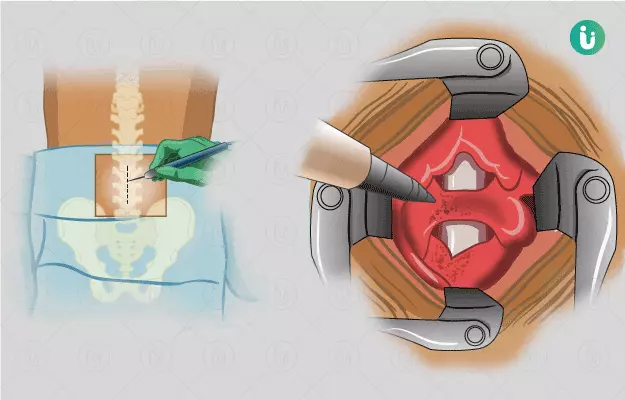
डिस्केक्टोमी कैसे किया जाता है? - Discectomy kaise hota hai?
डिस्केक्टोमी के लिए आपको ऑपरेशन टेबल पर लेटने को कहा जाएगा। सर्जरी के प्रकार के अनुसार आपको जनरल या लोकल एनेस्थीसिया दिया जाएगा। एक बार आप के सो जाने पर डॉक्टर आपको पेट के बल लिटा देंगे और आपकी छाती को दोनों ओर से तकिये का सहारा दिया जाएगा। चीरा लगने वाले स्थान को साफ किया जाएगा। ओपन डिस्केक्टोमी के लिए, आपको जनरल एनेस्थिसिया दिया जेगा और निम्न तरह से सर्जरी की जाएगी -
- आपके गले में एक ट्यूब लगाई जाएगी ताकि आपको सांस लेने में मदद मिले
- सर्जन सर्जरी के स्थान को पहचान कर उसे साफ कर करेंगे
- इसके बाद वे सर्जरी किये जाने वाले भाग पर तीन से पांच सेमी चीरा लगाया जाएगा और उस भाग की मांसपेशियों को एक तरफ से हटा दिया जाएगा। ताकि डिस्क तक पहुंचने में आसानी हो
- सर्जन हड्डी और लिगामेंट्स का कुछ भाग हटा देंगे, ताकि डिस्क आसानी से दिख जाए। इस प्रक्रिया को लेमिनोटॉमी कहा जाता है
- इसके बाद न्यूक्लियस पल्पोसस जो कि फटने के कारण बाहर आ गया है उसे हटाया जाएगा और अनुलस को छोटा कर दिया जाएगा ताकि डिस्क नस पर दबाव न डाले
अर्थरोस्कोपिक माइक्रोडिस्केक्टोमी के लिए चरणों का पालन किया जाता है और इसमें व्यक्ति को लोकल एनेस्थीसिया दिया जाता है -
- सर्जन सर्जरी किए जाने वाले भाग पर एक सेंटीमीटर का चीरा लगाएंगे, ताकि उसमें एक या दो ट्यूब लगाई जा सकें
- इसके बाद नसों को,अनुलस के बाहरी भाग और उससे जुड़े हुए हिस्से को एक अर्थरोस्कोपिक उपकरण की मदद से ढूंढा जाएगा। इस उपकरण के अंतिम सिरे पर एक कैमरा लगा हुआ होता है
- इसके बाद डॉक्टर उसी तरफ दो और ट्यूब लगाएंगे या फिर विपरीत दिशा में एक-एक ट्यूब लगाई जाएगी ताकि डिस्क तक पहुंचा जा सके
- इस सर्जरी से सर्जन हटाए जा रहे क्षतिग्रस्त हिस्से को अनुलस और न्यूक्लियस पल्पोसस से अधिक देख पाते हैं
इनवेसिव प्रीक्यूटेनस डिस्केक्टोमी के लिए निम्न चरणों का पालन किया जाता है -
- सर्जन आपकी कमर के एक हिस्से में छोटा सा चीरा लगाएंगे
- इसके बाद कई सारे डाइलेटर का प्रयोग करके केशरुकाओं के बीच से मांसपेशियों को हटाते हुए एक सुरंग जैसी बनाई जाएगी
- इसके बाद सर्जन स्पाइनल नर्व के पास ड्रिल की मदद से एक छोटा छेड़ करेंगे लगाएंगे और लेमिनोटॉमी की जाएगी
- स्पाइनल नर्व रुट में मौजूद प्रोटेक्टिव थैली को वापस ले लेंगे
- सर्जिकल माइक्रोस्कोप की मदद से क्षतिग्रत डिस्क को ढूंढा जाएगा। एक बार खराब हिस्से को निकाल दिया जाएगा तो नस की जड़ से दबाव हट जाएगा
इसके बाद अंत में डॉक्टर सभी चीरों को सिल देंगे और सर्जरी के स्थान की ड्रेसिंग की जाएगी।
सर्जरी के बाद आपको पोस्ट ऑपरेटिव रिकवरी रूम में भेज दिया जाएगा, जहां आपका ब्लड प्रेशर, हृदय की दर और सांस की जांच की जाएगी। एक बार आपके जाग जाने पर आपको सामान्य वार्ड में शिफ्ट कर दिया जाएगा और आप सर्जरी के एक-दो दिन बाद घर जा सकते हैं।
डिस्केक्टोमी के बाद देखभाल - Discectomy hone ke baad dekhbhal
घर आने के बाद आपको निम्न तरह से स्वयं का ध्यान रखना होगा -
- जैसे ही एनेस्थीसिया का प्रभाव खत्म हो जाता है आपको चक्कर आएंगे, उलझन महसूस होगी और हो सकता है कि आपको आसपास की चीजें भी पहचान में न आएं। ऐसे में घबराना नहीं चाहिए, क्योंकि यह बहुत ही सामान्य है।
- आपको कमर या कूल्हों में तकलीफ हो सकती है, क्योंकि आप काफी समय से एक ही पोजीशन में थे।
- आपको जरूरत के अनुसार और डॉक्टर की सलाह के अनुसार पेन किलर दिए जाएंगे।
- किसी भी तरह से झुकना, भारी सामान उठाना, अत्यधिक शारीरिक व्यायाम करने की मनाही होगी। ऐसा आप सर्जरी के बाद कम से कम दो हफ्तों तक नहीं कर सकते हैं।
- सर्जरी के दो हफ्तों बाद तक ड्राइविंग की सलाह नहीं दी जाती है।
- सर्जरी के बाद धूम्रपान न करें और शराब का सेवन भी न करें।
- घाव की देखभाल - ध्यान रहे कि घाव को छूने से पहले आपके हाथ ठीक तरह साफ हों। चीरे के स्थान को नरम साबुन और पानी से साफ करने के बाद वापस पट्टी की जानी चाहिए। घाव को धोते समय रोजाना पूरा ध्यान रखा जाना चाहिए।
- आपकी सर्जरी के बाद आपको चार से छह घंटों तक फिजियोथेरपी के सेशन दिए जाएंगे। ऐसा आपकी स्थिति और प्रगति के अनुसार किया जाता है। सर्जरी के बाद जितना जल्दी आप चलना फिरना शुरू कर पाएंगे, उतना जल्दी आपका रक्त संचरण ठीक होगा और आप जल्दी ठीक हो पाएंगे।
डॉक्टर के पास कब जाएं?
यदि आपको निम्न में से कोई भी स्थिति महसूस होती है तो डॉक्टर के पास जाएं -
- चीरा लगा स्थान संक्रमित है या वहां किसी भी तरह की लालिमा, सूजन या दर्द है
- यदि आपको 101.5°F से अधिक बुखार है
- यदि आपकी टांग में सूजन या दर्द है
- यदि पैरों और कूल्हे के भाग में झुनझुनी के साथ सुई चुभने जैसा दर्द होता है
- यदि अचानक से आपका पेट और ब्लैडर पर नियंत्रण न रहे
- यदि आपको गंभीर रूप से सिर दर्द हो जो पेन किलर लेने के बाद भी ठीक न हो
डिस्केक्टोमी के बाद सावधानियां - Discectomy hone ke baad savdhaniya
डिस्केक्टोमी से जुड़ी संभव जटिलताएं व खतरे निम्न हैं -
- कमर का दर्द बढ़ जाना।
- पैर में दर्द का बढ़ जाना, ऐसा नसों के आसपास स्कार टिशू होने के कारण हो सकता है।
- प्रक्रिया के दौरान नसों की जड़ों में चोट, जिससे पेट और ब्लैडर ठीक तरह से काम नहीं कर पाते हैं या फिर मांसपेशियों में कमजोरी
- डिस्क प्रोलेप्स का दोबारा हो जाना
- मस्तिष्क मेरु द्रव का लीक हो जाना। ऐसा स्पाइनल कॉर्ड के बाहरी हिस्से के क्षतिग्रसत होने की वजह से हो सकता है। आपको कम से कम तीन दिन तक लेटे रहना होगा और आपको एक हफ्ते तक हल्का सिर दर्द रह सकता है।
- रीढ़ के पास की रक्त वाहिकाओं के क्षतिग्रस्त हो जाने के कारण रक्तप्रवाह।
- रीढ़ में संक्रमण या डिस्क स्पेस में संक्रमण।
- रिवीजन डिस्केक्टोमी या रीढ़ में इंजेक्शन की जरूरत पड़ना।
सर्जरी की लागत
संदर्भ
- North American Spine Society [Internet]. Illinois. US; Lumbar (Open) Microscopic Discectomy
- Sharrak S, Al Khalili Y. Cervical Disc Herniation. [Updated 2020 Mar 25]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan
- Dydyk AM, Ngnitewe Massa R, Mesfin FB. Disc Herniation. [Updated 2020 Apr 14]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan
- Schoenfeld AJ, Weiner BK. Treatment of lumbar disc herniation: Evidence-based practice. Int J Gen Med. 2010;3:209‐214. Published 2010 Jul 21. PMID: 20689695.
- Sabnis AB, Diwan AD. The timing of surgery in lumbar disc prolapse: A systematic review. Indian J Orthop. 2014;48(2):127‐135. PMID: 24741132.
- Blamoutier A. Surgical discectomy for lumbar disc herniation: surgical techniques. Orthop Traumatol Surg Res. 2013;99(1 Suppl):S187‐S196. PMID: 23352565.
- Wai E, Roffey D, Tricco A,Dagenais S. Evidence-Based Management of Low Back Pain. Elsevier. 2012. Pp:403-421.
- Atlas SJ, Keller RB, Wu YA, Deyo RA, Singer DE. Long-term outcomes of surgical and nonsurgical management of sciatica secondary to a lumbar disc herniation: 10 year results from the maine lumbar spine study. Spine (Phila Pa 1976). 2005;30(8):927‐935. PMID: 15834338.
- Resnick DK, Choudhri TF, Dailey AT, et al. Guidelines for the performance of fusion procedures for degenerative disease of the lumbar spine. Part 8: lumbar fusion for disc herniation and radiculopathy. J Neurosurg Spine. 2005;2(6):673‐678. PMID: 16028736.
- Ryang YM, Oertel MF, Mayfrank L, Gilsbach JM, Rohde V. Standard open microdiscectomy versus minimal access trocar microdiscectomy: results of a prospective randomized study. Neurosurgery. 2008;62(1):174‐182. PMID: 18300905.
- Weinstein JN, Tosteson TD, Lurie JD, et al. Surgical vs nonoperative treatment for lumbar disk herniation: the Spine Patient Outcomes Research Trial (SPORT): a randomized trial. JAMA. 2006;296(20):2441‐2450. PMID: 17119140.
- Guys' and Thomas' Hospital [internet]: NHS Foundation Trust. National Health Service. U.K.; Lumbar discectomy
- Kambin P; NASS. Arthroscopic microdiscectomy. Spine J. 2003;3(3 Suppl):60S‐64S. PMID: 14589219.