दिसंबर 2019 से पहले तक नए कोरोना वायरस सार्स-सीओवी-2 से होने वाली बीमारी कोविड-19 का कोई नाम भी नहीं जानता था। लेकिन 27 जुलाई 2020 के आंकड़ों की मानें तो दुनियाभर के 1 करोड़ 64 लाख से ज्यादा लोग कोविड-19 से संक्रमित हो चुके हैं। करीब साढे 6 लाख लोगों की मौत हो चुकी है। दुनियाभर के जाने माने डॉक्टर्स और वैज्ञानिक फिलहाल हर संभव कोशिश में लगे हैं ताकि इस बीमारी का कोई इलाज खोजा जा सके और इस बेहद संक्रामक बीमारी कोविड-19 को और फैलने से रोका जा सके।
अपनी इसी कोशिश में वैज्ञानिक और डॉक्टरों ने अब उन मरीजों का रुख किया है जो बिना किसी जटिलता के कोविड-19 इंफेक्शन से पूरी तरह से उबर चुके हैं। दुनियाभर की बात करें तो 27 जुलाई 2020 के आंकड़ों के मुताबिक अब तक 1 करोड़ से ज्यादा लोग इस बीमारी से पूरी तरह से ठीक हो चुके हैं।
(और पढ़ें: क्या कोविड-19 एयरबोर्न डिसीज है)
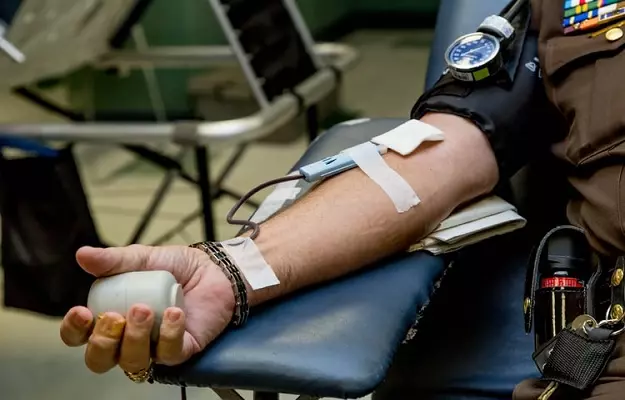
कोविड-19 से उबरने वाले मरीजों के इम्यून सिस्टम यानी बीमारियों से लड़ने की क्षमता ने वायरस के खिलाफ एंटीबॉडीज का निर्माण किया। ये एंटीबॉडीज वायरस को प्रभावहीन कर देती हैं जिस वजह से वायरस, स्वस्थ कोशिकाओं को संक्रमित नहीं कर पाता। ऐसे में डॉक्टरों ने इन एंटीबॉडीज को दूसरे लोगों के शरीर में ट्रांसफर करने का तरीका खोज लिया है- ताकि इंफेक्शन का इलाज करने के साथ ही उसे फैलने से भी रोका जा सके। वायरस के खिलाफ इन रेडीमेड (पहले से तैयार किए हुए) एंटीबॉडीज के ट्रांसफर को ही कॉन्वलेसेंट प्लाज्मा थेरेपी या पैसिव एंटीबॉडी थेरेपी कहा जाता है।
वैक्सीन और कॉन्वलेसेंट प्लाज्मा थेरेपी (एंटीबॉडी थेरेपी) में क्या अंतर है?
हमारे शरीर की रोग प्रतिरोधक क्षमता यानी इम्यून सिस्टम में किसी भी बाहरी तत्व को शरीर के अंदर प्रवेश करने से रोकने की ताकत होती है। इसी बाहरी तत्व को एंटीजेन कहते हैं। इस एंटीजेन से लड़ने के लिए शरीर एक फाइटिंग एजेंट तैयार करता है जिसे एंटीबॉडी कहते हैं। कुछ खास बीमारियों से बचाने के लिए बचपन में ही नवजात शिशुओं को कुछ टीके लगवाए जाते हैं। इन टीकाकरणों को ऐक्टिव वैक्सीनेशन्स या सक्रिय टीकाकरण कहते हैं क्योंकि ये हमारे शरीर को सीधे इम्यूनिटी प्रदान नहीं करते- बल्कि ये हमारे इम्यून सिस्टम को सक्रिय करते हैं ताकि वह बीमारियों से लड़ने के लिए एंटीबॉडीज का निर्माण करे।
हालांकि प्लाज्मा थेरेपी (पैसिव एंटीबॉडी थेरेपी) में, एक खास तरह की एंटीबॉडी की जरूरत होती है ताकि बीमारी फैलाने वाले उस खास तरह के एजेंट को मारा जा सके और इन एंटीबॉडीज को सीधे शरीर के अंदर पहुंचाया जा सके। प्लाज्मा थेरेपी या पैसिव एंटीबॉडी थेरेपी प्रबंधन एक बेहद गुणकारी और शक्तिशाली तरीका है उन लोगों को तुरंत इम्यूनिटी देने का जो किसी खास बीमारी के प्रति अतिसंवेदनशील हैं। इससे पहले भी कई वायरल बीमारियों जैसे- पोलियोमेलाइटिस, मीजल्स यानी खसरा, मम्प्स यानी गलसुआ और इन्फ्लूएंजा के इलाज में प्लाज्मा थेरेपी या पैसिव एंटीबॉडी थेरेपी का इस्तेमाल किया जा चुका है।
(और पढ़ें: अमेरिकी वैज्ञानिकों ने कोरोना वायरस की वैक्सीन बनाने का दावा किया)