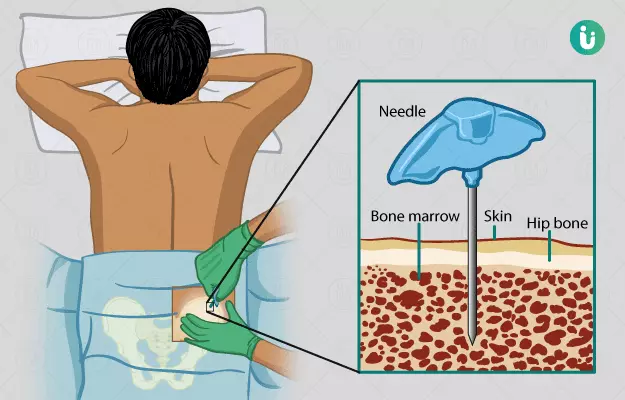
बोन मैरो या अस्थि मज्जा कुछ हड्डियों के बीच में पाया जाने वाला एक पदार्थ है, जिसमें स्टेम सेल होते हैं। बोन मैरो ट्रांसप्लांट एक ऐसी प्रक्रिया है, जिसके अंतर्गत क्षतिग्रस्त या नष्ट हुई स्टेम कोशिकाओं (मूल कोशिकाएं) को स्वस्थ बोन मैरो स्टेम सेल से बदला जाता है।
लाल रक्त कोशिकाएं जिससे रक्त बनता है, सफ़ेद रक्त कोशिकाएं जो संक्रमण से लड़ती हैं और प्लेटलेट जो कि चोट के बाद रक्त के थक्के जमाने में मदद करती है का निर्माण करने में स्टेम सेल सक्षम होती हैं।
भिन्न प्रकार के ब्लड कैंसर और अप्लास्टिक एनीमिया कुछ ऐसी स्थितियां हैं जिनके अंतर्गत बोन मैरो ट्रांसप्लांट करवाने की सलाह दी जाती है। बोन मैरो ट्रांसप्लांट करने से पहले डॉक्टर बोन मैरो एस्पिरेट एग्जामिनेशन करते हैं ताकि अस्थि मज्जा से जुड़े रोगों के बारे में पता लगाया जा सके।
बोन मैरो ट्रांसप्लांट करने के लिए स्वस्थ स्टेम कोशिकाएं व्यक्ति के अपने शरीर या फिर किसी डोनर के शरीर से ली जाती हैं और ट्रांसप्लांट करने से पहले फ़िल्टर की जाती हैं। कूल्हे की हड्डी और रीढ़ की हड्डी में पाए जाने वाले अस्थि मज्जा में बोन मैरो कोशिकाओं की अधिकता होती है। हालांकि, 90 प्रतिशत तक ट्रांसप्लांट में स्टेम सेल संचारित हो रहे रक्त में से ही लिया जाता है।
जब यह प्रक्रिया सफल हो जाती है तो ट्रांसप्लांट हुई कोशिकाएं बढ़ने लगती हैं और नए व स्वस्थ बोन मैरो बन जाती हैं। ट्रांसप्लांट किये गए बोन मैरो को ग्राफ्ट कहा जाता है।
- बोन मैरो ट्रांसप्लांट क्यों किया जाता है - Bone Marrow Transplant kyu kiya jata hai in hindi
- बोन मैरो ट्रांसप्लांट कैसे होता है - Bone Marrow Transplant kaise hota hai
- बोन मैरो कौन डोनेट कर सकता है - Bone Marrow kaun donate kar sakta hai
- बोन मैरो ट्रांसप्लांट के बाद सावधानियां व देखभाल - Bone Marrow Transplant hone ke baad dekhbhal
- बोन मैरो ट्रांसप्लांट के बाद सावधानियां - Bone Marrow Transplant hone ke baad savdhaniya
बोन मैरो ट्रांसप्लांट क्यों किया जाता है - Bone Marrow Transplant kyu kiya jata hai in hindi
जब कुछ लंबे समय से चल रहे रोगों के कारण बोन मैरो क्षतिग्रस्त हो जाता है तो बोन मैरो ट्रांसप्लांट किया जाता है। इनमें से कुछ रोग निम्न हैं -बो
- ल्यूकेमिया - कैंसर का एक प्रकार
- लिंफोमा - संक्रमण से लड़ने वाली कोशिकाओं का कैंसर
- एक्यूट लिम्फोटिक ल्यूकेमिया - हड्डी व अस्थि मज्जा में होने वाला एक तरह का कैंसर। यह बच्चों कैंसर का सबसे सामान्य प्रकार है।
- क्रोनिक लिम्फेटिक ल्यूकेमिया - वह कैंसर जो कि लिम्फोसाइट्स नामक सफेद रक्त कोशिकाओं को प्रभावित करता है।
- मल्टीपल मायलोमा - सफ़ेद रक्त कोशिकाओं का कैंसर। यह एक स्थिति है, जिसमें कैंसरकारी कोशिकाएं बोन मैरो में स्वस्थ कोशिकाओं का स्थान ले लेती हैं
- अप्लास्टिक एनीमिया - एक ऐसी स्थिति जिसमें बोन मैरो पर्याप्त रूप से रक्त कोशिकाएं नहीं बना पाता है
- प्राइमरी इम्यूनो डेफिशियेंसी - एक जन्मजात विकार जो कि व्यक्ति की प्रतिरक्षा प्रणाली को प्रभावित करता है और व्यक्ति के शरीर को कमजोर बनाता है, जिससे व्यक्ति जल्दी बीमार व संक्रमित होता है।
- हेमोग्लोबिनोपेथीज़ - आनुवंशिक विकारों का एक समूह है, जो कि लाल रक्त कोशिकाओं को प्रभावित करता है। इनमें सिकल सेल रोग आदि शामिल होते हैं, जिनमें लाल रक्त कोशिकाए शरीर के भिन्न भागों तक ऑक्सीजन नहीं पहुंचा पाती हैं।
- मायलोडिसप्लास्टिक सिंड्रोम - विकारों का एक समूह जिसमें शरीर असामान्य लाल रक्त कोशिकाएं बनाता है जो कि अस्थि मज्जा में असमय नष्ट हो जाती हैं और पूरी तरह विकसित नहीं हो पाती हैं।
- पोयम्स सिंड्रोम
- अमायलोडोसिस - एक दुर्लभ रोग जिसमें एक असामान्य प्रोटीन अस्थि मज्जा में बनने लगता है और अंगों व ऊतकों में जमा होने लगता है।
बोन मैरो ट्रांसप्लांट कैसे होता है - Bone Marrow Transplant kaise hota hai
बोन मैरो ट्रांसप्लांट दो तरह से किया जा सकता है। एक तरीके में बोन मैरो मरीज के शरीर से ही लिया जाता है, जिसे मेडिकल की भाषा में ऑटोलोगस बोन मैरो ट्रांसप्लांट कहा जाता है। दूसरे तरीके में बोन मैरो किसी स्वस्थ व्यक्ति के शरीर में से लिया जाता है, जिसे मेडिकल की भाषा में एलोजेनिक बोन मैरो ट्रांसप्लांट कहा जाता है।
ऑटोलोगस बोन मैरो ट्रांसप्लांट
ऑटोलोगस स्टेम सेल ट्रांसप्लांट करने के लिए मरीज के शरीर में बची हुई स्वस्थ मूल कोशिकाओं का प्रयोग करके नई कोशिकाएं बनाई जाती हैं। इस तरह के ट्रांसप्लांट का प्रयोग ब्लड कैंसर को ठीक करने के लिए किया जाता है जैसे होडग्किन लिम्फोमा, नॉन होडग्किन लिम्फोमा और मायलोमा।
इस प्रक्रिया को निम्न तरीके से किया जाता है -
- मरीज को मोजोबिल आदि जैसी दवाइयां दी जाती हैं, जिससे मूल कोशिकाओं का उत्पादन बढ़ जाता है और साथ ही रक्त में उनकी गतिशीलता भी बढ़ जाती है।
- स्वस्थ मूल कोशिकाएं इकट्ठी की जाती हैं - आमतौर पर रक्त या फिर अस्थि मज्जा में से इन्हें एकत्रित किया जाता है। मरीज की बांह की नस से खून का सैंपल लिया जाता है। वही बोन मैरो रीढ़ या फिर श्रोणि की हड्डी से लिया जाता है।
- मरीज के शरीर का रक्त एक ऐसी मशीन से हो कर निकलता है, जिसमें मूल कोशिकाओं को निकाल लिया जाता है। मूल कोशिकाओं को जमाया जाता है और सारा रक्त वापस मरीज की नसों में डाल दिया जाता है। जिन मूल कोशिकाओं को निकाला गया है उन्हें तब तक जमाया जाएगा जब तक कि दोबारा ट्रांसप्लांट न हो रहा हो।
- कीमोथेरेपी - डॉक्टर जब मरीज के शरीर से स्वस्थ मूल कोशिकाएं निकाल लेते हैं उसके बाद रक्त को वापस मरीज के शरीर में डाल दिया जाता है। यदि सब ठीक तरह से होता है तो मूल कोशिकाओं को मरीज के बोन मैरो में वापस डाल दिया जाता है और वे नई रक्त कोशिकाएं बनाने लग जाती हैं।
इस तरह से ट्रांसप्लांट करवाने के निम्न फायदे हैं -
- मरीज के शरीर में वापस डाली गई मूल कोशिकाओं के फेल होने या फिर रिजेक्ट होने की प्रतिशत बहुत कम होती है।
- मरीज को ग्राफ्ट वर्सस होस्ट डिजीज नहीं हो सकती है। जीवीएचडी एक ऐसा रोग है जो कि मरीज को किसी अन्य डोनर के अस्थि मज्जा ट्रांसप्लांट के बाद हो सकता है, जिसमें बोन मैरो शरीर पर आक्रमण करने लगता है।
टैंडेम ऑटोलोगस ट्रांसप्लांट
ऑटोलोगस ट्रांसप्लांट का एक और प्रकार है, जिसे मेडिकली टैंडेम ऑटोलोगस ट्रांसप्लांट कहा जाता है। इसमें स्टेम सेल को शरीर में दो भागों में निषेचित किया जाता है।
- कीमोथेरेपी से पहले मरीज के शरीर से सभी मूल कोशिकाओं को एकत्रित किया जाता है। कीमोथेरेपी की पहली बड़ी डोज लेने के बाद इनमें से आधी कोशिकाओं को मरीज के शरीर में निषेचित किया जाता है।
- हाई डोज कीमोथेरेपी का अगला कोर्स कुछ महीनों या हफ़्तों के बाद किया जाता है। दूसरे कोर्स के बाद अन्य बची स्वस्थ मूल कोशिकाओं को भी शरीर में निषेचित कर दिया जाता है।
एलोजेनिक स्टेम सेल ट्रांसप्लांट
एलोजेनिक स्टेम ट्रांसप्लांट में किसी स्वस्थ व्यक्ति के शरीर से मूल कोशिकाओं को लिया जाता है और मरीज के शरीर में नई कोशिकाएं बनाने के लिए निषेचित कर दिया जाता है।
यह प्रक्रिया निम्न तरह से की जाती है -
- मूल कोशिकाओं को आमतौर पर रक्त में से एकत्रित किया जाता है और कभी-कभी डोनर के बोन मैरो में से लिया जाता है। व्यक्ति की बांह की नस से रक्त लिया जाता है, वहीं बोन मैरो रीढ़ की हड्डी या कूल्हे की हड्डी से लिया जाता है।
- मरीज को हाई डोज कीमोथेरेपी दी जाती है जो कि या तो रेडिएशन के साथ होता है या फिर रेडिएशन के बिना जिससे शरीर में बची हुई कैंसर कोशिकाओं को मार दिया जाता है और इस व्यक्ति की प्रति रक्षा प्रणाली को भी कमजोर कर दिया जाता है, ताकि यह मूल कोशिकाओं के ग्राफ्ट को रिजेक्ट न कर पाए।
- कीमोथेरेपी हो जाने के बाद नसों के जरिए मरीज के शरीर में मूल कोशिकाओं को निषेचित किया जाता है। ये डोनेट की हुई मूल कोशिकाएं अस्थि मजा में जाकर नई कोशिकाओं का उत्पादन शुरू कर देती हैं।
इस तरह के ट्रांसप्लांट का यह फायदा होता है कि ये कोशिकाएं मरीज के शरीर में जाने के बाद एक नयी प्रतिरक्षा प्रणाली का निर्माण करती हैं। डोनेट हुई कोशिकाएं सफेद रक्त कोशिकाओं का निर्माण करती हैं जो शरीर में बची हुई कैंसर कोशिकाओं पर आक्रमण करती हैं। इसे ग्राफ्ट वर्सेस ट्यूमर इफेक्ट कहा जाता है।
बोन मैरो कौन डोनेट कर सकता है - Bone Marrow kaun donate kar sakta hai
प्रत्येक अस्पताल का बोन मैरो डोनेशन का अपना एक अलग तरीका है। मैरो डोनर रजिस्ट्री ऑफ़ इंडिया के अनुसार बोन मैरो डोनेशन की सामान्य प्रक्रिया निम्न है -
- व्यक्ति की उम्र 18 वर्ष से 50 वर्ष के बीच होनी चाहिए।
- व्यक्ति को किसी भी तरह के हृदय, किडनी या फिर लिवर रोग नहीं होने चाहिए
- डोनर का वजन अधिक नहीं होना चाहिए
- डोनर को कैंसर, डायबिटीज या लंबे समय तक चलने वाली बीमारियां नहीं होनी चाहिए जैसे एचआईवी/एड्स
यदि कोई व्यक्ति स्वयं को बोन मैरो डोनेशन के लिए डोनर बनाता है तो डॉक्टर उसकी जांच करने के लिए कुछ विशेष टेस्ट करते हैं। बोन मैरो डोनेशन के लिए टेस्ट निम्न तरह से किया जाता है -
- मरीज व डोनर दोनों का एचएलए टेस्ट किया जाता है। एचएलए का मतलब है ह्यूमन ल्यूकोसाइट्स एंटीजन, यह ऐसा प्रोटीन है जो कोशिकाओं की सतह पर पाया जाता है। ट्रांसप्लांट के लिए मरीज और डोनर की एचएलए टाइपिंग का मेल होना जरूरी है।
- एमडीआरआई में स्वयं को डोनर के रूप में रजिस्टर करने के लिए व्यक्ति के शरीर में छह तरह के एचएलए होना जरूरी है। इनमें दो एचएलए-ए, दो एचएलए-बी और दो एचएलए-डीआर शामिल हैं।
- टाइपिंग रिजल्ट को आने में एक से दो हफ्ते का समय लग सकता है।
- जब कोई व्यक्ति स्वयं को डोनर के रूप में रजिस्टर कर देता है तो मैच मिल जाने के बाद अन्य टेस्ट किए जाते हैं।
- यदि एक सही मैच मिल जाता है तो कॉउंसलर स्टेम सेल ट्रांसप्लांट के बारे में डोनर से बात करते हैं। डोनर का एक पूरा मेडिकल एग्जामिनेशन किया जाता है।
- इस समय भी डोनर के पास स्टेम सेल देने का विकल्प होता है।
डोनर से स्टेम सेल कैसे लिए जाते हैं?
सभी मेडिकल और लीगल कागजी कार्यों के बाद डोनर के शरीर से एफेरिस मशीन द्वारा पेरीफेरल ब्लड स्टेम सेल कलेक्शन के जरिए लिया जाता है। इसमें स्टेम सेल शरीर में संचारित हो रहे रक्त द्वारा लिया जाता है। लगभग 90 प्रतिशत डोनेशन इस प्रक्रिया द्वारा किये जाते हैं।
स्टेम सेल या मूल कोशिकाएं रक्त से निम्न प्रक्रिया द्वारा ली जाती हैं -
- डॉक्टर आपकी बांह की नस में इंट्रावेनस लाइन या आइवी से रक्त निकालेंगे। इसके बाद रक्त एक मशीन में प्रवाहित किया जाएगा जो बहुत तेजी से घूम रही होती है और रक्त के तत्वों को भिन्न परतों में विभाजित कर देती है ऐसा भिन्न कोशिकाओं के वजन के अनुसार होता है।
- डॉक्टर स्टेम सेल की परत एकत्रित कर लेंगे। इसके बाद दूसरी बांह में आइवी ट्यूब की मदद से डोनर के शरीर में सारा रक्त वापस डाला जाएगा।
- इस पूरी प्रक्रिया को करने में चार से छह घंटे का समय लग सकता है।
कूल्हे की हड्डी से लिया जाने वाला स्टेम सेल
बचे हुए दस प्रतिशत मामलों में बोन मैरो कोशिकाएं श्रोणि की हड्डी के पिछले हिस्से से ली जाती हैं। डोनर को सामान्य एनेस्थीसिया दिया जाता है, ताकि बोन मैरो निकालते समय उसका वह भाग सुन्न रहे। इस प्रक्रिया में एक से दो घंटे का समय लग सकता है।
कई मामलों में देखा गया है कि व्यक्ति को किसी भी तरह का दर्द या बेचैनी नहीं होती है और वे उसी दिन अपनी सामान्य दिनचर्या पर लौट जाते हैं।
बोन मैरो डोनेट करने के बाद अधिकतर डोनर एक हफ्ते में काम पर लौट जाते हैं और रोजाना के कार्य फिर से करने में सक्षम होते हैं।
बोन मैरो ट्रांसप्लांट के बाद सावधानियां व देखभाल - Bone Marrow Transplant hone ke baad dekhbhal
बोन मैरो ट्रांसप्लांट के बाद सावधानियां व देखभाल
आमतौर पर एक व्यक्ति जिसने बोन मैरो ट्रांसप्लांट करवाया है, उसे ट्रांसप्लांट के बाद कम से कम चार हफ्तों तक अस्पताल में रहने को कहा जाता है। क्योंकि नई मूल कोशिकाओं को मरीज के शरीर में काम करने में 14-28 दिनों तक का समय लग सकता है। इस समय के दौरान व्यक्ति को एंटीबायोटिक्स दिए जाते हैं साथ ही मरीज को रक्ताधान की भी जरूरत पड़ सकती है।
जिस व्यक्ति का एलोजेनिक स्टेम सेल ट्रांसप्लांट हुआ है उसके लिए यह बहुत ही जरूरी समय होता है, क्योंकि व्यक्ति को ग्राफ्ट-वर्सेस-होस्ट डिजीज हो सकती है। इसीलिए दवाइयां देने के लिए और मरीज को ऐसी जटिलताओं से बचाने के लिए कम से कम 40 से 50 दिनों तक अस्पताल में रहना होता है।
डिस्चार्ज होने के बाद भी मरीज को निम्न बातों का ध्यान रखना होता है -
- चूंकि बोन मैरो ट्रांसप्लांट के बाद एक साल तक व्यक्ति की प्रतिरक्षा प्रणाली बहुत ही कमजोर होती है, ऐसे में मरीज को संक्रमण से बचने के लिए डॉक्टर द्वारा दिए गए दिशा-निर्देशों का ठीक तरह से पालन करना है।
- मरीज को साल भर तक बार-बार डॉक्टर से फॉलो अप के लिए मिलते रहना होगा।
- ट्रांसप्लांट के बाद यदि व्यक्ति को किसी भी तरह की शारीरिक तकलीफ हो रही है तो इसके बारे में डॉक्टर को बता दें।
- ट्रांसप्लांट के तीन महीनों बाद तक मरीज को हल्का-फुल्का भोजन लेने को कहा जाएगा। यह सलाह दी जाती है कि मरीज तला हुआ व मसालेदार भोजन और साथ ही कच्चा भोजन न खाये।
- मरीज को भोज्य पदार्थ लेता है वह पोषक तत्वों से प्रचूर होने चाहिए जैसे दूध, जूस, अधिक कैलोरी वाले भोजन जैसे पॉस्चुराइज़्ड मक्खन, आइस क्रीम, एवोकाडो, अंडे, पीनट बटर और फल।
- व्यक्ति को किसी भी तरह का अधिक मेहनत वाला शारीरिक व्यायाम नहीं करना है, क्योंकि शरीर में इतनी क्षमता नहीं होती है।
- जिन मरीजों को चक्कर आते हैं, जी मिचलाता है, सांस फूलती है या फिर उनका प्लेटलेट काउंट 10,000 माइक्रोलीटर से कम होता है उन्हें व्यायाम बिल्कुल भी नहीं करना चाहिए।
- सभी मरीजों को व्यायाम शुरू करने से पहले डॉक्टर की सलाह ले लेनी चाहिए।
बोन मैरो ट्रांसप्लांट के बाद सावधानियां - Bone Marrow Transplant hone ke baad savdhaniya
बोन मैरो ट्रांसप्लांट के बाद खतरे और जटिलताएं
बोन मैरो ट्रांसप्लांट के साइड इफ़ेक्ट रक्ताधान के जैसे ही होते हैं, जिसमें व्यक्ति को एलर्जिक प्रतिक्रियाएं होती हैं जैसे बुखार, कंपकंपी, त्वचा में चकत्ते और सांस फूलना।
बोन मैरो ट्रांसप्लांट से पहले की जाने वाली कीमोथेरेपी से जुड़ी सबसे सामान्य जटिलता निम्न प्रकार से हैं -
- संक्रमण
- रक्तस्त्राव
- खून की कमी
- चक्कर आना
- म्यूकोसाइटिस
- एसोफेजाइटिस (भोजन नली में संक्रमण व रक्तस्त्राव)
- जी मिचलाना और उल्टी
- दस्त
- हेमोरहेजिक सिस्टाइटिस (ब्लैडर में सूजन)
- रीनल डिसफंक्शन
- वेनो-ओकलसिव डिजीज (लिवर में रक्त के थक्के और अवरुद्ध रक्तप्रवाह)
- द्रव और इलेक्ट्रोलाइट का असंतुलन
- न्यूरोटॉक्सीसिटीज (तंत्रिका तंत्र का क्षतिग्रस्त होना)
- कार्डियक टॉक्सिसिटी (कीमोथेरेपी की दवाओं से हृदय का क्षतिग्रस्त होना)
- इंटरस्टीशियल निमोनिया (फेफड़ों की एल्वियोली में हानिकारक सूजन)
जब डोनेट की गई मूल कोशिकाएं बढ़ने लगती हैं जो कि आमतौर पर 14 से 28 दिनों बाद होता है और व्यक्ति के शरीर में स्वस्थ कोशिकाएं बनने लग जाती हैं तो इस स्थिति को एनग्राफ्टमेंट कहते हैं।
एनग्राफ्टमेंट स जुड़ी जटिलताएं निम्न हैं -
- जीवीएचडी रोग
- ग्राफ्ट रिजेक्शन
- ग्राफ्ट फेलियर
- रोग का वापस हो जाना