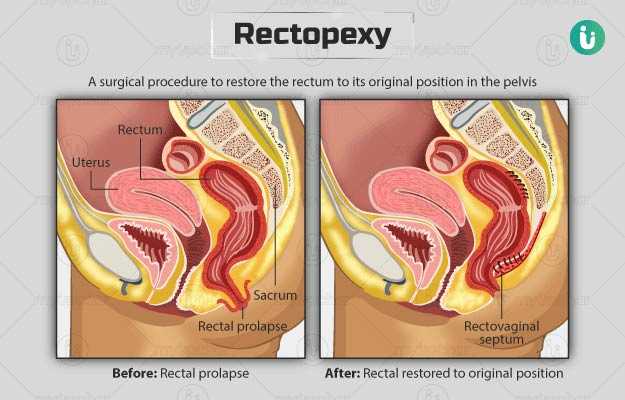
रेक्टोपेक्सी एक सर्जरी है जो गुदा को सामान्य पोजीशन में लाने के लिए की जाती है। रेक्टल प्रोलैप्स, रेक्टोसेल और एंटेरोसेल जैसी स्थितियों के इलाज के लिए यह सर्जरी की जाती है। इन स्वास्थ्य समस्याओं के कारण मरीज को शर्मिंदगी महसूस हो सकती है और जीवन की गुणवत्ता भी प्रभावित हो सकती है।
सर्जरी के दौरान गुदा को खींचकर उसकी नॉर्मल पोजीशन में लाकर टांकों और स्टेराइल से फिक्स किया जाता है। कुछ मामलों में बड़ी आंत के हिस्से को भी निकाल दिया जाता है जिससे मल त्याग की क्रिया में मदद मिलती है। इस सर्जरी में दो घंटे लग सकते हैं और सर्जरी के एक से दो दिन बाद मरीज को छुट्टी मिलती है।
- रेक्टोपेक्सी क्या है - What is Rectopexy in Hindi
- रेक्टोपेक्सी क्यों की जाती है - Why Rectopexy is done in Hindi
- रेक्टोपेक्सी कब नहीं करवानी चाहिए - When Rectopexy is not done in Hindi
- रेक्टोपेक्सी से पहले की तैयारी - Preparations before Rectopexy in Hindi
- रेक्टोपेक्सी कैसे की जाती है - How Rectopexy is done in Hindi
- रेक्टोपेक्सी के बाद देखभाल - Rectopexy after care in Hindi
- रेक्टोपेक्सी की जटिलताएं - Rectopexy Complications in Hindi
रेक्टोपेक्सी क्या है - What is Rectopexy in Hindi
कुछ मांसपेशियां मिलकर मलाशय को पेल्विस के अंदर को इसकी सही पोजीशन में रखने में मदद करती हैं। हालांकि, डिलीवरी के दौरान ऊतकों को चोट लगने, कब्ज की वजह से ज्यादा प्रेशर डालने या उम्र बढ़ने जैसी स्थितियों के कारण ये मांसपेशियां कमजोर हो सकती हैं।
इससे मलाशय के अपनी जगह से गिरने या गुदा के बाहर उभड़ने की समस्या हो सकती है। इस स्थिति को रेक्टल प्रोलैप्स कहते हैं। आमतौर पर इन लोगों का मल त्याग पर कोई कंट्रोल नहीं रह पाता है। रेक्टल प्रोलैप्स खतरनाक या जानलेवा तो नहीं होता है लेकिन इसकी वजह से जिंदगी काफी प्रभावित हो जाती है। रेक्टल प्रोलैप्स तीन तरह का होता है :
- पार्शियल/म्यूकोसल प्रोलैप्स : मलाशय की अंदरूनी लाइनिंग गुदा के बाहर उभड़ने लगती है।
- कंप्लीट/एक्सटरनल प्रोलैप्स : मलाशय की पूरी दीवार गुदा के बाहर आ जाती है।
- इंटरनल/इंकंप्लीट प्रोलैप्स : मलाशय पेल्विस की ओर बढ़ जाता है और गुदा से बाहर नहीं उभड़ता है।
शुरुआत में आहार में बदलाव कर और घरेलू उपचारों से इसका इलाज किया जाता है। हालांकि, अगर इससे भी सुधार नहीं आता है तो फिर रेक्टोप्लेक्सी की जाती है।
सर्जरी के दौरान मलाशय को खींचकर टांकों और मेश की मदद से अपनी जगह पर लाया जाता है। मेश एक साफ जालीदार शीट होती है जो बायोलॉजिकल ऊतकों या सिंथेटिक मटीरियल से बनी होती है। कभी-कभी आंत के हिस्से को भी सर्जरी के दौरान निकाल दिया जाता है।
रेक्टोपेक्सी क्यों की जाती है - Why Rectopexy is done in Hindi
रेक्टल प्रोलैप्स में इस सर्जरी की सलाह सबसे ज्यादा दी जाती है। इसके कुछ लक्षण हैं :
- गुदा से मल, खून या म्यूकस निकल जाना।
- गुदा से लाल रंग का ऊतक बाहर उभड़ कर आना।
- मलाशय का पूरा खाली न हो पाना।
- मल त्याग न रोक पाना।
- गुदा के आसपास दर्द, जलन और खुजली होना।
रेक्टल प्रोलैप्स के अलावा निम्न स्थितियों में भी रेक्टोपेक्सी की जाती है :
- रेक्टोसेल : इसमें मलाशय योनि की ओर गिरने लगता है। इसके लक्षण हैं :
- कब्ज
- मलाशय खाली करने में दिक्कत।
- बार-बार मल त्याग करने की जरूरत लगना।
- मलाशय में दर्द होना।
- सेक्स के दौरान दर्द होना।
- एंटेरोसेल : इसमें आंत पेल्विस के अंदर घुस जाती हैं। इसके लक्षण हैं :
- पीठ के निचले हिस्से में दर्द।
- पेशाब निकलना।
- योनि का उभड़ना।
- मूत्राशय में बार-बार इंफेक्शन होना।
- टैम्पोन लगाने में दिक्कत आना।
रेक्टोपेक्सी कब नहीं करवानी चाहिए - When Rectopexy is not done in Hindi
कुछ स्थितियों में रेक्टोप्लेक्सी नहीं करवानी चाहिए, जैसे कि :
- अंदरूनी रेक्टल प्रोलैप्स जिसमें मल त्याग क्रिया हल्की प्रभावित हो।
- प्रेग्नेंसी
- बीएमआई (शरीर की ऊंचाई और वजन के आधार पर शरीर में अनुमानित फैट होता है) से ज्यादा वजन होना।
- पेट के अंदर गंभीर स्कार टिश्यू होना।
- मलाशय की अंदरूनी लाइनिंग में सूजन होना।
- गंभीर एंडोमेट्रियोसिस होना।
- पेल्विस के अंदर एनाटॉमिकल समस्याएं न होने।
- पहले सिगमोइड पेरी-डाइवरटिक्युलाइटिस या पेल्विक रेडियोथेरेपी होना।
- मानसिक रूप से असक्षम होना।
रेक्टोपेक्सी से पहले की तैयारी - Preparations before Rectopexy in Hindi
सर्जरी से एक या दो हफ्ते पहले डॉक्टर मरीज को अस्पताल बुलाते हैं। इस दौरान मरीज से कुछ सवाल पूछे जाते हैं :
- मरीज की मेडिकल हिस्ट्री।
- कोई एलर्जी रही है या नहीं।
- प्रेग्नेंसी है या नहीं।
- जड़ी बूटियां या डॉक्टर के पर्चे के बिना मिलने वाली कोई दवा ले रहे हैं या नहीं।
डॉक्टर कुछ शारीरिक परीक्षण और निम्न टेस्ट करवा सकते हैं :
- ब्लड टेस्ट
- प्रेग्नेंसी टेस्ट
- इलेक्ट्रोकार्डियोग्राम
- प्रोक्टोग्राम (पेल्विस के अंदर मल त्याग क्रिया और मांसपेशियों के कार्य को जांचने के लिए)
- फॉर्मल एनल मैनोमेट्री (गुदा की ओपनिंग को सुरक्षा देने वाली मांसपेशियों पर पड़ रहे दबाव को जांचने के लिए)
- कोलोरेक्टल ट्रांजिट स्टडी (मल त्याग के लिए कोलन की क्षमता जांचना)
- कोलोनोस्कोपी (इसमें लंबे और लचीले उपकरण से मलाशय के अंदर की लाइनिंग देखी जाती है)
इसके अलावा मरीज को कुछ निर्देश दिए जा सकते हैं :
- एस्प्रिन, वार्फरिन या आइबूप्रोफेन ले रहे हैं, तो बंद कर दें। डॉक्टर मरीज को बताएंगे कि सर्जरी के दिन तक कौन-सी दवाएं ली जा सकती हैं।
- सर्जरी से एक रात पहले कुछ भी खाने या पीने से मना किया जाता है। इससे एनेस्थीसिया के बाद उल्टी नहीं होती है।
- सिगरेट पीते हैं, तो बंद कर दें।
- सर्जरी के दिन या एक दिन पहले शराब न पिएं।
- रोज 1.5 लीटर बिना कैफीन वाले तरल पदार्थ पीने और मल को पतला करने के लिए फाइबर वाली चीजें खाने की सलाह दी जाती है।
- सर्जरी वाले दिन अस्पताल पहुंचने से पहले नहाना होता है जाकि इंफेक्शन का खतरा कम हो। मरीज की नेल पॉलिश, कान-नाक की ज्वेलरी और मेकअप भी हटाया जाता है।
- मरीज को घर ले जाने के लिए दोस्त या परिवार का कोई सदस्य हो।
सर्जरी के लिए मरीज की सहमति के लिए फॉर्म साइन करवाया जाता है।
रेक्टोपेक्सी कैसे की जाती है - How Rectopexy is done in Hindi
मरीज के अस्पताल पहुंचने के बाद उन्हें हॉस्पीटल गाउन पहनाई जाती है। खून के थक्कों से बचाने के लिए स्टॉकिंग्स पहनाए जाते हैं। सर्जरी के दौरान जरूरी तरल पदार्थ और दवाएं देने के लिए हाथ या बांह की नस में सुईं लगाई जाती है। सर्जरी से पहले पेट साफ करने के लिए एनिमा दिया जाता है। सर्जरी इस प्रकार है :
- मरीज को एनेस्थीसिया दिया जाता है जिससे वो बेहोश हो जाता है।
- डॉक्टर पेट पर चीरा लगाकर या कम इनवेसिव यानि जिसमें कम खून बहता है, उस तरीके से सर्जरी करते हैं। पेट वाले तरीके में पेट के निचले हिस्से के ऊपर एक बड़ा कट लगाया जाता है। कम इनवेसिव तरीके में नाभि के अंदर एक छोटा कट लगाया जाता है और फिर उसके जरिए लेप्रोस्कोप डाला जाता है। इसके बाद पेट पर दो या तीन छोटे कट लगाए जाते हैं। लेप्रोस्कोप एक पतला लंबा कैमरा होता है जिससे अंदरूनी अंगों को बाहर मॉनिटर पर देखा जाता है।
- फिर डॉक्टर मलाशय को उसकी जगह पर लाते हैं।
- अब डॉक्टर मलाशय को हल्के से खींचकर उसकी सही पोजीशन पर यानि पेल्विस में लाते हैं और टांकों या मेश से उसे फिक्स कर देते हैं।
- मलाशय के ठीक होने पर डॉक्टर पेल्विस को साफ कर के पेट के कट को बंद कर देते हैं।
रेक्टोपेक्सी के लिए दो तरीके किए जाते हैं :
- रेक्टोपेक्सी के साथ बाउल रीसेक्शन : इस तरह की रेक्टोपेक्सी में मल त्याग की क्रिया में सुधार लाने के लिए कोलोन का एक हिस्सा हटा दिया जाता है। लंबे समय तक कब्ज के इलाज में यह किया जाता है।
- वेंट्रल मेश रेक्टोपेक्सी : इसमें मलाशय के आसपास के अंगों को अलग कर के मलाशय की सामने की दीवार को मेश के साथ टांके से जोड़ दिया जाता है। इसके बाद मेश को सैक्रम (पेल्विस के पीछे वाली हड्डी) से फिक्स कर दिया जाता है ताकि मलाशय अपनी नॉर्मल पोजीशन में आ सके।
कम इनवेसिव तरीके को ज्यादा सही माना जाता है क्योंकि इसमें दर्द कम होता है, अस्पताल में कम रूकना पड़ता है और रिकवरी भी जल्दी हो जाती है। इस सर्जरी में दो घंटे का समय लग सकता है। सर्जरी के दो से तीन बाद अस्पताल से छुट्टी मिल जाती है। अस्पताल में रहने पर निम्न चीजें हो सकती हैं :
- सर्जरी के तुरंत मरीज को उसके कमरे में शिफ्ट कर दिया जाता है। यहां बॉडी किस तरह काम कर रही है, इसे मॉनिटर किया जाता है।
- मरीज को मास्क के जरिए ऑक्सीजन दिया जाता है।
- यूरिन की मात्रा जांचने के लिए मूत्राशय के अंदर एक लचीली ट्यूब डाल दी जाती है। इसे सर्जरी के बाद निकाल दिया जाता है।
- बांह की नस में सुईं लगी होगी जिससे तरल पदार्थ मिलते रहते हैं।
- इस समय मरीज को बिस्तर से उठने और चलने के लिए कहा जाता है। इससे रिकवरी का पता चलता है।
- असहजता और मल त्याग की क्रिया को आसान करने के लिए रेचक और दर्द निवारक दवाएं दी जाती हैं।
रेक्टोपेक्सी के बाद देखभाल - Rectopexy after care in Hindi
सर्जरी के बाद घर पर देखभाल करने के लिए डॉक्टर निम्न निर्देश देते हैं :
- सर्जरी के बाद मल को पतला करने के लिए छह हफ्तों तक रेचक दिए जा सकते हैं। हालांकि, अगर आपको लग रहा है कि मल पहले से ही पतला है, तो धीरे-धीरे रेचक कम कर दिए जाते हैं।
- दर्द को कम करने के लिए दवाएं दी जाती हैं।
- प्रतिबंधित दवाएं न लें क्योंकि इससे मल सख्त हो सकता है।
- सर्जरी के छह हफ्ते बाद तक मुश्किल एक्सरसाइज जैसे कि भागना या भारी सामान न उठाएं।
- सर्जरी के चार हफ्ते बाद तक सेक्स न करें।
- सर्जरी के बाद बिना कैफीन वाले तरल पदार्थ पिएं और फाइबर वाली चीजें खाएं।
- ऑपरेशन के दो हफ्ते बाद तक गाड़ी न चलाएं।
- सर्जरी वाली जगह के पूरी तरह से ठीक होने तक स्विमिंग और ज्यादा एक्सरसाइज या चलने से बचें।
- काम पर जाने से पहले मरीज को चार हफ्ते तक घर पर आराम करने की सलाह दी जाती है।
डॉक्टर को कब दिखाएं
निम्न लक्षण दिखने पर डॉक्टर से बात करें :
- ज्यादा ब्लीडिंग होना।
- दर्द बढ़ना।
- बुखार
- पेशाब करने में दिक्कत होना।
रेक्टोपेक्सी की जटिलताएं - Rectopexy Complications in Hindi
रेक्टोप्लेक्सी के बाद निम्न जटिलताएं आ सकती हैं :
- ऑपरेशन वाली जगह में इंफेक्शन।
- ब्लीडिंग
- ऑपरेशन वाली जगह का उभड़ना।
- कब्ज
- छाती में इंफेक्शन।
- खून के थक्के बनना।
- बार-बार प्रॉब्लम होना।
सर्जरी के साथ कुछ दुर्लभ जोखिम भी हो सकते हैं जैसे कि इरेक्शन (लिंग के खड़े होने) और स्खलन, मेश में इंफेक्शन, लंबे समय तक दर्द होना और मलाशय की दीवार में छेद होना।
रेक्टोपेक्सी के बाद डॉक्टर को कब दिखाएं
सर्जरी के छह से आठ हफ्ते बाद मरीज को डॉक्टर के पास चेकअप के लिए जाना होता है। डॉक्टर ऑपरेशन वाले हिस्से की जांच करते हैं।
नोट : ऊपर दी गई संपूर्ण जानकारी शैक्षिक दृष्टिकोण से दी गई है और यह डॉक्टरी सलाह का विकल्प नहीं है।
शहर के प्रॉक्टोलॉजिस्ट खोजें
सर्जरी की लागत
मलाशय-स्थिरण के डॉक्टर

Dr.P.S.Shah
प्रॉक्टोलॉजी
16 वर्षों का अनुभव

Dr. Satyam Supare
प्रॉक्टोलॉजी
10 वर्षों का अनुभव

Dr. Priyaranjan Tiwari
प्रॉक्टोलॉजी
10 वर्षों का अनुभव

Dr. Sukrant Sharma
प्रॉक्टोलॉजी
7 वर्षों का अनुभव
संदर्भ
- Cleveland Clinic [Internet]. Ohio. US; Laparoscopic Rectopexy
- Canadian Cancer Society [Internet]. Toronto. Canada; The colon and rectum
- Royal Berkshire Hospital [Internet]. NHS Foundation Trust. National Health Service. UK; Rectal repair using keyhole surgery (laparoscopic rectopexy)
- Michigan Medicine [internet]. University of Michigan. US; Rectal Prolapse
- American Society of Colon and Rectal Surgeons [Internet]. Illinois. US; Rectal Prolapse Expanded Version
- Better health channel. Department of Health and Human Services [internet]. State government of Victoria. Australia; Rectal prolapse
- University Hospitals Plymouth NHS Trust [Internet]. National Health Service. UK; Laparoscopic Ventral Rectopexy
- Norfolk and Norwich Hospitals [Internet]. NHS Foundation Trust. National Health Service. UK; Abdominal rectopexy operation for rectal prolapse
- Royal Devon and Exeter Hospital [Internet]. NHS Foundation Trust. National Health Service. UK; Laparoscopic Ventral Mesh Rectopexy
- Mercer-Jones MA, et al. Consensus on ventral rectopexy: report of a panel of experts. Colorectal Dis. 2014 Feb;16(2):82–88. PMID: 24034860.
- Hernandez A, Sherwood ER. Anesthesiology principles, pain management, and conscious sedation. In: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. Sabiston Textbook of Surgery. 20th ed. Philadelphia, PA: Elsevier; 2017:chap 14.
- Miller RD, ed. Miller's Anesthesia. 9th ed. Philadelphia, PA: Elsevier Saunders; 2019
- Guy's and St. Thomas' Hospital: NHS Foundation Trust [Internet]. National Health Service. UK; Ventral Mesh Rectopexy