हैमिस्फेयरेक्टोमी एक सर्जिकल प्रक्रिया है, जिसमें मस्तिष्क के एक हिस्से को हटा दिया जाता है। अधिकतर यह उन लोगों में किया जाता है, जिन्हें ज्यादा मिर्गी आती हो जो मस्तिष्क के एक हिस्से से पैदा होती है। हैमिस्फेयरेक्टोमी दो तरह की होती है - एनाटॉमिकल और फंक्शनल। सर्जरी से पहले पूरी जांच की जाती है ताकि यह देखा जा सके कि आप सर्जरी के लिए स्वस्थ हैं। इन टेस्टों में इइजी, वाडा टेस्ट और पेट स्कैन आते हैं। इस सर्जरी से बोलने में कठिनाई, हिलने डुलने में समस्या और शरीर के एक भाग में अलग तरह की अनुभूति या कम्पन जैसी जटिलताएं हो सकती हैं।
- सेरिब्रल हैमिस्फेयर निकालने की सर्जरी क्या है - Hemispherectomy kya hai
- हैमिस्फेयरेक्टोमी सर्जरी क्यों की जाती है - Hemispherectomy kab ki jati hai
- सेरिब्रल हैमिस्फेयर निकालने के ऑपरेशन से पहले की तैयारी - Hemispherectomy se pehle ki taiyari
- सेरिब्रल हैमिस्फेयर निकालने की सर्जरी कैसे होती है - Hemispherectomy kaise hoti hai
- हैमिस्फेयरेक्टोमी सर्जरी के बाद देखभाल और सावधानियां - Hemispherectomy hone ke baad dekhbhal aur savdhaniya
- सेरिब्रल हैमिस्फेयर निकालने के ऑपरेशन की जटिलताएं - Hemispherectomy me jatiltaye
सेरिब्रल हैमिस्फेयर निकालने की सर्जरी क्या है - Hemispherectomy kya hai
हैमिस्फेयरेक्टोमी एक सर्जिकल प्रक्रिया है, जिसमें प्रभावित सेरिब्रल हैमिस्फेयर (मस्तिष्क का आधा हिस्सा) को आंशिक या संपूर्ण रूप से निकाला या प्रभावित सेरिब्रल को सही सेरिब्रल से अलग किया जाता है।
मिर्गी के इलाज के लिए सर्जिकल प्रक्रिया को हैमिस्फेयरेक्टोमी कहते हैं जिसमें दो सेरिब्रल हैमिस्फेयर में से एक को निकाल दिया जाता है। दोनों सेरिब्रल मिलकर मस्तिष्क बनाते हैं।
हैमिस्फेयरेक्टोमी सेरेब्रल कॉर्टेक्स के एक हिस्से को निकालने के लिए की जाने वाली सर्जरी है। जब किसी बच्चे के मस्तिष्क के एक हिस्से में से कई जगहों से दौरे पड़ने की आशंका हो तो इस स्थिति में हैमिस्फेयरेक्टोमी सर्जरी की जाती है। आमतौर पर यह सर्जरी उन बच्चों की होती है, जिनमें ये विकार जन्मजात या जन्म के कुछ समय बाद ही हुआ हो।
हैमिस्फेयरेक्टोमी सर्जरी क्यों की जाती है - Hemispherectomy kab ki jati hai
जब दवाओं से मिर्गी का इलाज न हो सके तो इस स्थिति में हैमिस्फेयरेक्टोमी सर्जरी की जाती है। सेरिब्रल कोर्टेक्स मस्तिष्क का झुर्रीदार बाहरी हिस्सा है। ये दाएं और बाएं दो हिस्सों में बंटा हुआ है और ये दोनों हिस्से कई तंत्रिका तंतुओं (इन्हें कॉर्पस कैलोसम कहा जाता है और ये दोनों हिस्सों के बेस में होती हैं) के बंडल के जरिए एक-दूसरे से कनेक्ट करते हैं।
निम्न स्थितियों में हैमिस्फेयरेक्टोमी सर्जरी की जाती है :
- जब मिर्गी की स्थिति में बीमारी वाले हिस्से से शुरू हो रहे दौरों को दवाओं से कंट्रोल करना मुश्किल हो जाए।
- शरीर के एक हिस्से के कमजोर होने के अलावा दाएं-बाएं की चीजों के न दिखने के साथ या इसके बिना हाथों का काम न कर पाना।
- असाध्य दौरों की वजह से मानसिक मंदता
- एक सेरिब्रल हैमिस्फेयर के कारण असामान्य स्थिति का बढ़ना, जिससे मिर्गी का इलाज और मुश्किल हो जाए।
- कोर्टिकल विकास में विकृति, स्ट्रोक, हेमिमेगैलेनसेफली (मस्तिष्क में विकृति), स्टर्ज-वेबर-डिमिट्री रोग (त्वचा और तंत्रिका तंत्र को प्रभावित करने वाला) और रासमुसेन इन्सेफेलाइटिस (नसों से संबंधित विकार) जैसी बीमारियों में ऊपर बताए गए लक्षण दिखते हैं। इसके अधिकतर मरीजों में जीवन के शुरुआती वर्षों में ही दौरे पड़ना और कमजोरी शुरू हो जाती है।
दौरे के निम्न लक्षण होते हैं -
- मिर्गी आना या शरीर का तेजी से हिलना
- व्यक्ति का स्थिर होना या अकड़ जाना
- चेतना खोना, जिसमें व्यक्ति एक ही तरह गुम होकर देखता रहता है
- बेहोश होना
- पेट में असामान्य अनुभूतियां, पैरों और बांह में झुनझुनी, असामान्य स्वाद और बदबू आना
सेरिब्रल हैमिस्फेयर निकालने के ऑपरेशन से पहले की तैयारी - Hemispherectomy se pehle ki taiyari
मिर्गी के लिए सर्जरी करने से पहले डॉक्टर कई तरह के टेस्ट करवाते हैं, जिसमें इलेक्ट्रोइन्सेफेलोग्राम (ईईजी) शामिल है। इसमें सिर की त्वचा या मस्तिष्क के अंदर इलेक्ट्रिकल एक्टिविटी को रिकॉर्ड करने के लिए इलेक्ट्रोड्स लगाए जाते हैं। इस जांच से पता चलता है कि दौरे मस्तिष्क के किस हिस्से से पड़ रहे हैं।
मस्तिष्क की तस्वीरें लेने के लिए कई न्यूरोइमेजिंग (नसों की) प्रक्रियाएं की जाती हैं। इससे मस्तिष्क की संरचना में आई असामान्यता का पता चल सकता है। इन प्रक्रियाओं में मैग्नेटिक रेसोनेंस इमेजिंग (एमआरआई), एक्स-रे, सीटी स्कैन या पीईटी इमेजिंग शामिल हैं।
इसके अलावा न्यूरोसाइकोलॉजिकल टेस्ट किए जाते हैं, जिसके रिजल्ट की तुलना सर्जरी के बाद के रिजल्ट से की जाती है। वाडा टेस्ट भी किया जा सकता है, जिसमें मस्तिष्क के आधे हिस्से को नींद की अवस्था में जाने के लिए इंजेक्शन के जरिए दवा दी जाती है। इससे न्यूरोलॉजिस्ट को ये जानने में मदद मिलती है कि मस्तिष्क में भाषा और अन्य कार्य कहां से हो रहे हैं और इससे ये भी पता चल सकता है कि सर्जरी कितनी सफल होगी।
इसके साथ ही डॉक्टर आपके स्वास्थ्य की जांच करेंगे जिसमें निम्न शामिल होंगे -
- आपके परिवार का मेडिकल इतिहास।
- आपकी अपनी मेडिकल हिस्ट्री जिसमें आप जो भी दवाएं ले रहें हैं, आपको किसी दवा से एलर्जी है- जैसे एनेस्थीसिया या फिर आपने पहले कोई सर्जरी करवाई है तो इन सभी के बारे में डॉक्टर को बता दें। यदि आप कोई विटामिन या सप्लीमेंट या फिर दवाएं ले रहे हैं तो भी डॉक्टर को बता दें, क्योंकि वे कुछ दवाएं लेने से मना कर सकते हैं।
- सर्जरी से एक दो हफ्ते पहले आपको तंबाकू का प्रयोग न करने के लिए कहा जाएगा।
- सर्जरी से 12 घंटे पहले कुछ न खाएं-पिएं
- डॉक्टर आपको एक अनुमति फॉर्म भरने के लिए कहेंगे।
सेरिब्रल हैमिस्फेयर निकालने की सर्जरी कैसे होती है - Hemispherectomy kaise hoti hai
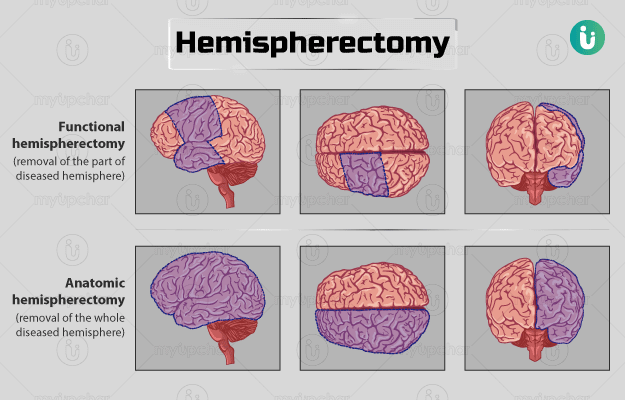
हैमिस्फेयरेक्टोमी तीन तरह की होती है - एनाटॉमिक, फंक्शनल और पेरी इन्सुलर हैमिस्फेयरेक्टोमी।
- फंक्शनल हैमिस्फेयरेक्टोमी - इस प्रक्रिया में मस्तिष्क का केवल एक छोटा हिस्सा ही निकाला जाता है। हालांकि, मस्तिष्क के रोग ग्रस्त हिस्से को सामान्य मस्तिष्क से पूरी तरह से अलग कर दिया जाता है। इस डिसकनेक्शन में कार्पस कॉलोसोटॉमी शामिल होती है और इससे बचे हुए मस्तिष्क में इलेक्ट्रिकल आइसोलेशन में मदद मिलती है।
- एनाटॉमिक हैमिस्फेयरेक्टोमी - इस प्रक्रिया को तब किया जाता है जब सर्जरी हो जाने के बाद भी व्यक्ति को मिर्गी आ रही हो। एनाटॉमिक हैमिस्फेयरेक्टोमी में रोग ग्रस्त पूरे हिस्से को निकाल दिया जाता है। मस्तिष्क के मुख्य भाग जैसे थैलेमस और बेसल गैंगलिया को छोड़ दिया जाता है, क्योंकि उनमें मिर्गी उतपन्न नहीं होती।
- पेरी इन्सुलर हैमिस्फेयरेक्टोमी - इस प्रक्रिया में उन फाइबर को अलग किया जाता है जो मस्तिष्क के दोनों हिस्सों को एक-दूसरे से जोड़ती हैं। यह मस्तिष्क के संचार वाले हिस्से के प्रभावित हिस्से को ठीक करता है, जिससे मिर्गी को ठीक होने में मदद मिलती है
हैमिस्फेयरेक्टोमी निम्न तरह से होती है -
मस्तिष्क दो बराबर हिस्सों में बंटा होता है। इन दोनों हिस्सों को एक गहरी नलिका द्वारा अलग किया गया होता है, लेकिन ये दोनों, नसों के एक मोटे बैंड (जिसे कॉर्पस कैलोसम कहते हैं) के जरिए एक-दूसरे के संपर्क में होते हैं। प्रत्येक हिस्से के 4 भाग (लोब्स) होते हैं।
डॉक्टर सिर की त्वचा पर कट लगाकर खोपड़ी में से हड्डी का एक टुकड़ा निकाल लेते हैं। अब डॉक्टर मस्तिष्क को ढकने वाली सख्त झिल्ली ड्यूरा को साइड कर के उन हिस्सों को निकालते हैं जहां से दौरे शुरू हो रहे हैं। आमतौर पर ये टेंपोरल लोब होता है।
अब डॉक्टर कॉर्पस कैलोसम में कट लगाते हैं, जिससे कि मस्तिष्क के एक हिस्से से दूसरे हिस्से को कोई संकेत न पहुंच पाए। अगर मस्तिष्क के एक हिस्से से दौरे शुरू हो रहे हैं तो ये दूसरे स्वस्थ हिस्से तक भी फैल सकता है। कॉर्पस कैलोसम में कट लगाकर स्वस्थ हिस्से को दौरे से होने वाले नुकसान का खतरा कम हो जाता है।
इसके बाद सर्जन ड्यूरा और निकाली गई हड्डी को वापिस उसकी जगह पर लगाकर चीरे को टांकों से बंद कर देते हैं।
हैमिस्फेयरेक्टोमी सर्जरी के बाद देखभाल और सावधानियां - Hemispherectomy hone ke baad dekhbhal aur savdhaniya
सर्जरी के बाद एक या दो दिन तक मरीज को आईसीयू में रखा जा सकता है और इसके बाद उसे 3 से 4 दिन तक अस्पताल के सामान्य कमरे में शिफ्ट किया जाता है। सर्जरी के 10 से 14 दिनों के बाद टांके खुलते हैं। पहले कुछ हफ्तों में मरीज को साइड इफेक्ट हो सकते हैं जो आमतौर पर धीरे-धीरे ठीक हो जाते हैं। इसके साइड इफेक्ट कुछ इस तरह हो सकते हैं -
- सिरदर्द
- ध्यान लगाने में दिक्कत
- भूल जाना
- सही शब्द न मिल पाना
- थकान महसूस होना
- सिर की त्वचा पर सुन्न महसूस होना
- जी मितली
- शरीर के एक हिस्से की मांसपेशियों में कमजोरी (उस हिस्से में जहां पर ऑपरेशन किया गया है)
- आंखों में सूजन
- डिप्रेशन महसून होना
सर्जरी के बाद मरीज की देखभाल में किन बातों का ध्यान रखना चाहिए -
- अधिकतर लोग सर्जरी के 6 से 8 हफ्तों के बाद पूरी तरह से ठीक हो जाते हैं।
- मरीज को शारीरिक रूप से मजबूत बनाने और हाथ-पैरों को ठीक तरह से काम करने में मदद करने के लिए रिहैबिलिटेशन प्रोग्राम के एक हिस्से के तौर पर फिजीकल और ऑक्यूपेशनल थेरेपी (जिसमें दैनिक कार्य करने में शारीरिक और मानसिक रूप से सक्षम बनाना) दी जाती है।
- सर्जरी के बाद कम से कम 2 साल तक दौरे पड़ने की दवा लेनी होती है। दौरे न पड़ने की स्थिति में भी दवा लेनी होती है। डॉक्टर आपको बताएंगे कि इन दवाओं को लेना कब बंद करना है और कब इनकी खुराक कम की जाएगी।
सेरिब्रल हैमिस्फेयर निकालने के ऑपरेशन की जटिलताएं - Hemispherectomy me jatiltaye
बाकी सर्जरी की तरह ही हैमिस्फेयरेक्टोमी में भी कुछ जटिलताएं सामने आ सकती हैं, जैसे कि -
इस सर्जरी से होने वाली अन्य जटिलताएं इस प्रकार हैं -
- शरीर के जिस हिस्से पर सर्जरी की गई है उसके विपरीत वाले हिस्से को हिलाने में दिक्कत आना या कुछ महसूस न कर पाना।
- मस्तिष्क में फ्लूइड बनना, जिसे हटाने के लिए वीपी शंट नामक सर्जरी करनी पड़े।
- देखने में दिक्कत होना
सर्जरी की लागत
संदर्भ
- UCLA health [Internet]. University of California. Oakland. California. US; Hemispherectomy
- National Health Service [internet]. UK; Epilepsy
- Columbia University Departmennt of Neurology [Internet]. US; Epilepsy and Seizures
- Cleveland Clinic. [Internet]. Cleveland. Ohio. US; Hemispherectomy
- Texas Children's Hospital Epilepsy Center [Internet]. US; Hemispherectomy
- UPMC Children's Hospital of Pittsburgh [Internet]. Pennsylvania. US; Positron Emission Tomography (PET) Scans
- Epilepsy Society [internet]. Buckinghamshire, UK; Neuropsychology - testing the brain
- Schachter SC. Vagus nerve stimulation therapy summary: five years after FDA approval. Neurology. 2002;59(6 Suppl 4):S15-S20. PMID: 12270963.
- Engel J Jr, Wiebe S, French J, et al. Practice parameter: temporal lobe and localized neocortical resections for epilepsy. Epilepsia. 2003;44(6):741-751. PMID: 12790886.
- Johns Hopkins Medicine [Internet]. The Johns Hopkins University, The Johns Hopkins Hospital, and Johns Hopkins Health System; Wada Testing
- Sperling MR, O'Connor MJ, Saykin AJ, Plummer C. Temporal lobectomy for refractory epilepsy. JAMA. 1996;276(6):470-475. PMID: 8691555.
- Yasuda CL, Tedeschi H, Oliveira EL, et al. Comparison of short-term outcome between surgical and clinical treatment in temporal lobe epilepsy: a prospective study. Seizure. 2006;15(1):35-40. PMID: 16337144.
- Wiebe S, Blume WT, Girvin JP, Eliasziw M; Effectiveness and Efficiency of Surgery for Temporal Lobe Epilepsy Study Group. A randomized, controlled trial of surgery for temporal-lobe epilepsy. N Engl J Med. 2001;345(5):311-318. PMID: 11484687.
- Dupont S, Tanguy ML, Clemenceau S, Adam C, Hazemann P, Baulac M. Long-term prognosis and psychosocial outcomes after surgery for MTLE. Epilepsia. 2006;47(12):2115-2124. PMID: 17201711.
- Kim JS, Park EK, Shim KW, Kim DS. Hemispherotomy and Functional Hemispherectomy: Indications and Outcomes. J Epilepsy Res. 2018;8(1):1-5. Published 2018 Jun 30. PMID: 30090755.
- Brotis AG, Georgiadis I, Fountas KN. Hemispherectomy: Indications, Surgical Techniques, Complications, and Outcome. Journal of Neurology & Neurophysiology. 2015; 6(4).