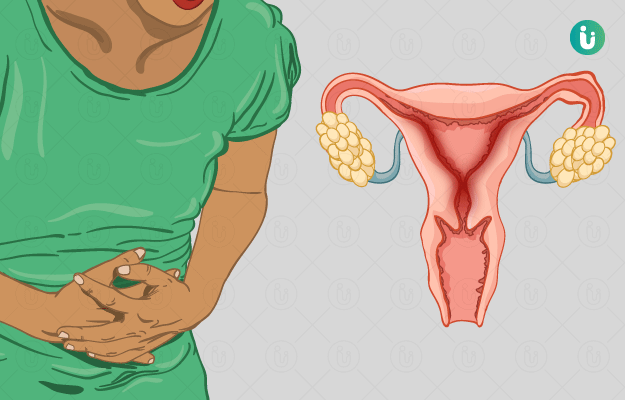
ओवरी हाइपरस्टीमुलेशन सिंड्रोम को ओएचएसएस (OHSS) भी कहा जाता है। यह उन महिलाओं को होता है, जो अंडाशय में अंडा विकसित करने वाली दवाएं लेती हैं। इनमें खासतौर पर इंजेक्शन के द्वारा दी जाने वाली गोनाडोट्रोपिन्स (Gonadotropins) दवा शामिल है। कुछ अन्य दवाएं भी हैं, जो ओएचएसएस का कारण बन सकती हैं जिसमें क्लोमिफीन साइट्रेट या गोनाडोट्रोफिन-रिलीजिंग हार्मोन आदि शामिल हैं, हालांकि इनके मामले बहुत ही कम देखे गए हैं।
ओवरी हाइपरस्टीमुलेशन सिंड्रोम से ग्रस्त महिला में एस्ट्राडियल (Estradiol) नामक हार्मोन का स्तर बढ़ जाता है और उसके अंडाशय में काफी संख्या में फोलिकल (द्रव से भरे सूक्ष्म दाने या थैली) बन जाते हैं। इस स्थिति के कारण पेट के अंदर द्रव रिसने लग जाता है, जिसके परिणामस्वरूप पेट फूलना, जी मिचलाना और पेट में सूजन आना आदि समस्याएं होने लग जाती हैं। ओएचएसएस के गंभीर मामलों में खून के थक्के जमना, सांस फूलना, पेट दर्द, शरीर में पानी की कमी होना और उल्टी आना आदि समस्याएं भी हो सकती हैं। कुछ दुर्लभ मामलों में यह मृत्यु का कारण भी बन सकता है।
(और पढ़ें - ओवेरियन कैंसर के लक्षण)

 ओवरी हाइपरस्टीमुलेशन सिंड्रोम (ओएचएसएस) के डॉक्टर
ओवरी हाइपरस्टीमुलेशन सिंड्रोम (ओएचएसएस) के डॉक्टर