अंडाशय महिला के प्रजनन अंगों में अंडे बनाने वाला अंग होता है, जो कि पेट के निचले हिस्से में मौजूद होता है। अंडाशय से अंडे निकालने की इस प्रक्रिया में हर महीने कुछ सिस्ट बन जाते हैं जो कि कुछ हफ्तों या कुछ महीनों में खुद ही ठीक हो जाते हैं। हालांकि, कुछ सिस्ट कभी-कभी खुद से ठीक नहीं होते और लंबे समय तक रह सकते हैं। ये सिस्ट आकार में बढ़ सकते हैं जिससे दर्द, कमजोरी, पेट फूलना जैसी समस्याएं हो सकती हैं। यहां तक कि ये सिस्ट कैंसरकारी भी हो सकते हैं। विश्वभर में लगभग 7 प्रतिशत महिअओं को जीवन में कभी न कभी अंडाशय में रसोली होती ही है। यह सर्जरी दो तरह से की जा सकती है - लैपरोटोमी और लैप्रोस्कोपी।
सर्जरी से पहले आपको कुछ टेस्ट करवाने को कहा जा सकता है, ताकि सर्जरी से पहले यह सुनिश्चित किया जा सके कि आप सर्जरी के लिए बिल्कुल स्वस्थ हैं। इन टेस्टों में ब्लड टेस्ट, यूरिन टेस्ट, अल्ट्रासोनोग्राफी आदि शामिल होते हैं। एक बार सिस्ट निकल जाने के बाद आपको डिस्चार्ज कर दिया जाएगा और जल्दी ठीक होने के लिए आपको दवाएं दी जाएंगी। सर्जरी के बाद बुखार, उल्टी, योनि से रक्तस्त्राव, गर्भधारण न कर पाना आदि जटिलताएं हो सकती हैं। हालांकि, इन खतरों के बारे में डॉक्टर आपको पहले ही बता देंगे।
- ओवेरियन सिस्ट का ऑपरेशन क्या होता है?
- अंडाशय से सिस्ट हटाने की सर्जरी क्यों की जाती है?
- अंडाशय से सिस्ट हटाने की सर्जरी से पहले की तैयारी
- ओवेरियन सिस्ट सर्जरी कैसे की जाती है?
- अंडाशय से सिस्ट हटाने का ऑपरेशन होने के बाद देखभाल
- अंडाशय पुटी हटाने की सर्जरी की जटिलताएं
ओवेरियन सिस्ट का ऑपरेशन क्या होता है?
अंडाशय में सिस्ट कई रोगों के कारण हो सकता है। इन सिस्ट्स को हटाने के लिए सर्जरी की आवश्यकता हो सकती है। इस प्रक्रिया को अंडाशय से सिस्ट हटाने की सर्जरी कहा जाता है। यह ओपन मेथड या लैप्रोस्कोपी द्वारा की जा सकती है।
सिस्ट एक या एक से ज़्यादा भी हो सकते हैं। क्षति के आधार पर या केवल सिस्ट हटा दिए जाते हैं या अंडाशय के कुछ भाग को भी हटा दिया जाता है। कुछ स्थितियों में सिस्ट बड़ा होता है और अंडाशय के प्रमुख भाग तक फ़ैल चुका होता है। ऐसे में, सर्जरी से पूरे अंडाशय को हटाने की आवश्यकता हो सकती है। इस सर्जरी की अवधि अंडाशय को हुए नुक्सान की मात्रा और सिस्ट पर निर्भर करती है। यह सर्जरी महिला रोगियों में ही होती है।
अंडाशय से सिस्ट हटाने की सर्जरी क्यों की जाती है?
अण्डाशयी सिस्ट अंडाशय की सतह पर फैलता है। ये आम तौर पर मुलायम, ठोस और तरल पदार्थ से भरे होते हैं। लेकिन ये कई बार सख्त भी हो सकते हैं। निम्न स्थितियों में इन्हें हटाने के लिए सर्जरी की जा सकती है -
पॉली सिस्टिक अंडाशय सिन्ड्रोम सामान्यतः पायी जाने वाली स्थिति है। हार्मोन के स्तर में असामान्यता के कारण, अंडाशय अंडा बनाने में असमर्थ हो जाते हैं, जिसकी वजह पुरुष शुक्राणुओं के साथ गर्भाधान नहीं हो पाता। ये अंडे जो कि रिलीज़ नहीं हुए (और शुक्राणुओं के साथ नहीं मिले) आसपास के तरल पदार्थों में मिलकर अंडाशय की सतह पर छोटे सिस्ट बना देते हैं।
ये सिस्ट बड़े हो सकते हैं और स्थिति को और ख़राब कर सकते हैं। अगर दवाओं से इनसे निजात पाना मुश्किल हो जाता है तो ऐसे में सिस्ट को हटाने की सर्जरी की जाती है।
एंडोमेट्रियोसिस
एंडोमेट्रियोसिस एक ऐसी स्थिति है जिसमें सामान्य कोशिकाएं जो गर्भाशय के गुहा में स्थित होती हैं गर्भाशय से बाहर निकल जाती हैं और अन्य अंगों पर जमा होती हैं। ये अंडाशय पर जमा हो सकती हैं और मासिक धर्म चक्र के साथ समन्वय में सामान्य परिवर्तन कर सकती हैं। प्रत्येक मासिक चक्र के साथ, यह कोशिकाएं भी गर्भाशय की लाइनिंग के सामान ही विकसित होती हैं, ब्रेक डाउन होती (टूटती) हैं और रक्तस्राव से गुजरती हैं। ये रक्त अंडाशय के आसपास इकट्ठा हो जाता है और चॉकलेट सिस्ट बना देता है। इसमें बहुत दर्द से गुज़रना पड़ता है और इस सिस्ट को हटाने के लिए सर्जरी करना आवश्यक है। (और पढ़ें – एंडोमेट्रिओसिस ट्रीटमेंट)
रप्चर्ड सिस्ट
सिस्ट आकार में बढ़ सकता है और अंततः फट भी सकता है। सिस्ट्स से द्रव श्रोणिक (पैल्विक) गुहा में फैल जाता है। इससे गंभीर जटिलताएं हो सकती हैं और सर्जरी की ज़रूरत पड़ सकती है।
सिम्पटोमैटिक सिस्ट
कई बार, डिम्बग्रंथि सिस्ट के कोई दिखने वाले लक्षण नहीं होते। कई बार हालांकि, पेट के निचले हिस्से में दर्द, मूत्राशय पर दबाव के कारण पेशाब की आवृत्ति बढ़ जाना, पेट में भारीपन, मतली, उल्टी, यौन संभोग के दौरान श्रोणि क्षेत्र में दर्द का अनुभव होना जैसे लक्षण पाए जा सकते हैं। हार्मोनल अशांति के आधार पर, मासिक धर्म में असामान्यताएं भी हो सकती हैं।
अंडाशयी कैंसर
अंडाशय का सिस्ट ज़्यादातर कैंसर नहीं होता। लेकिन कुछ स्थितियों में, अंडाशय का कैंसर सिस्ट के रूप में मौजूद हो सकता है। सिस्ट को निकालने के लिए सर्जरी की जा सकती है।
जिन रोगियों के अंडाशय में सिस्ट होता है उन्हें गाइनोकोलोजिस्ट (स्त्री रोग विशेषज्ञ) के पास भेजा जाता है। गाइनोकोलोजिस्ट सिस्ट के कारण का पता लगाने के लिए रोगी की अच्छे से जांच करेंगे। परीक्षणात्मक जांच के बाद और क्षति का आकलन करने के बाद सर्जरी की योजना बनाई जाती है।
अंडाशय से सिस्ट हटाने की सर्जरी से पहले की तैयारी
सर्जरी के लिए जाने से पहले डॉक्टर आपकी पूरी बॉडी का चेकअप करेंगे और पेट के निचले हिस्से की जांच होगी, जहां से लक्षण दिखाई दे रहे थे। इसके बाद आपको कुछ टेस्ट करवाने के लिए कहा जाएगा, ताकि यह देखा जा सके कि आप सर्जरी के लिए स्वस्थ हैं -
- कम्पलीट ब्लड काउंट - सीबीसी आपकी हीमोग्लोबिन, ब्लड सेल काउंट और डब्ल्यूबीसी का काउंट देखने के लिए किया जाता है
- यूरिन टेस्ट - किसी भी असामान्य स्थिति, किडनी की कार्यप्रक्रिया और गर्भावस्था के मामले में एचसीजी हार्मोन की जांच करने के लिए किया जाता है
- हार्मोन टेस्ट - ब्लड सीरम में प्रजनन हार्मोन के स्तर का पता लगाने के लिए यह टेस्ट किया जाता है। यह हार्मोन एलएच, एफएसएच, एस्ट्राडिओल और टेस्टोस्टेरोन है
- हार्ट टेस्ट - हृदय के कार्यों की जांच करने के लिए कुछ विशेष टेस्ट जैसे ईसीजी
- अल्ट्रासोनोग्राफी
- सीए - 125 टेस्ट
- अन्य टेस्ट - इन टेस्ट के अलावा कुछ अन्य टेस्ट भी किए जा सकते हैं जैसे एमआरआई और सीटी स्कैन
एक बार रिपोर्ट्स आ जाने के बाद यदि यह पाया जाता है कि आप सर्जरी करवाने के लिए स्वस्थ हैं तो डॉक्टर सर्जरी की तरीख तय कर देते हैं और साथ ही आपको सर्जरी के लिए कुछ निर्देश भी दिए जाते हैं। जो कि इस तरह से होते हैं -
- सर्जरी से पहले की रात को खाएं-पिएं नहीं
- यदि कोई दवा ली जानी है तो थोड़े से पानी से लें
- यदि आप किस भी तरह की दवा, रक्त को पतला करने की दवा आदि ले रहे हैं तो इनके बारे में डॉक्टर को बता दें
- सर्जरी के दिन आपको एक साफ सुथरी गाउन पहनने को कहा जाएगा
- इसी दिन पूरी बॉडी का परीक्षण और कुछ टेस्ट किए जाएंगे। सर्जन आपकी नब्ज, सांस की दर और हृदय की दर की जांच करेंगे। इन सभी की जांच पूरी प्रक्रिया के दौरान समय-समय पर होती रहेगी
- आपको एनेस्थीसिया के लिए भी जांचा जा सकता है, जिससे यह पता चल पाएगा कि आपके लिए कौन सा एनेस्थीसिया सही है
ओवेरियन सिस्ट सर्जरी कैसे की जाती है?
ओवेरियन सिस्ट का ट्रीटमेंट सिस्ट के आकार व प्रकार, दिखाई दे रहे लक्षण, उसकी गंभीरता और आपकी मासिक धर्म चक्र पर निर्भर करता है
इंतज़ार
अंडाशय के सिस्ट के मामलों में सबसे पहले यही तरीका अपनाया जाता है। डॉक्टर आपको कुछ समय तक इंतज़ार करने के लिए कह सकते हैं क्योंकि कई बार सिस्ट खुद ही गायब हो जाती है। इसके लिए आपको नियमित रूप से अपनी जांच करवाते रहना होगा और कुछ हफ्तों या महीनों में परीक्षण के लिए अल्ट्रासोनोग्राफी करवानी होगी। यदि आप रजोनिवृत्ति की अवस्था में हैं तो आपको हर चार से छह महीने में अल्ट्रासोनोग्राफी और ब्लड टेस्ट करवाने को कहा जाएगा। ऐसा इसलिए क्योंकि रजोनिवृत्त हो चुकी महिलाओं को कैंसरकारी ओवेरियन सिस्ट और अंडाशय के कैंसर का अधिक खतरा रहता है।
दवाएं
जब सिस्ट बनने का कोई कारण पहले से शरीरमें मौजूद हो तो दवाओं की सलाह दी जाती है जैसे - पीसीओएस
सर्जरी
यदि सिस्ट ठीक नहीं हो रहा है और आपकी स्थिति खराब होती जा रही है तो सिस्ट को हटाने की सलाह दो जाएगी। हालांकि, प्रभावित हिस्से के अनुसार तीन तरह की सर्जरी हो सकती हैं -
- ओवेरियन सिस्ट रिमूवल - अंडाशय को निकलना
- ओफोरेक्टमी - अंडाशय के प्रभावित हिस्से को निकालना। ऐसा तब किया जाता है जब अंडाशय में कई सारे सिस्ट हों
- टोटल हिस्टेरेक्टॉमी - कभी-कभी सिस्ट का आकार बढ़ जाता है जो कि गर्भाशय तक आ जाता है। ऐसे मामलों में सिस्ट को हटाने के लिए पूरे गर्भाशय को हटाना पड़ता है, क्योंकि लक्षणों को खत्म करने के लिए यही अकेला विकल्प है
प्रक्रिया के लिए निम्न में से कोई भी एक सर्जरी की जा सकती है -
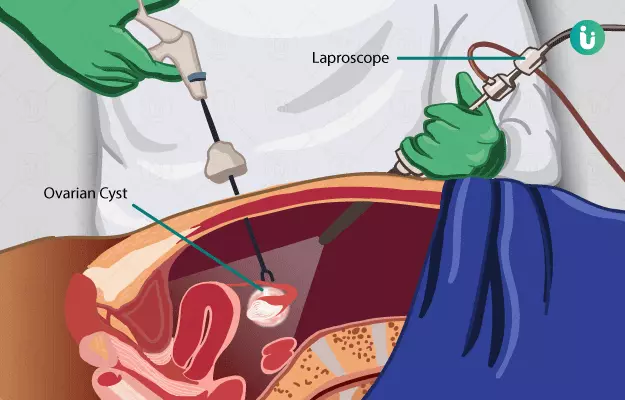
- लैप्रोस्कोपिक सर्जरी -
इस प्रक्रिया में एक बड़े चीरे के बजाय पेट की त्वचा पर कई छोटे चीरे लगाए जाते हैं। इन चीरों के माध्यम से, पेट की गुहा के अंदर सर्जिकल उपकरणों को डाला जाता है। एक वीडियो कैमरा एक चीरा के माध्यम से अंदर डाला जाता है। यह कैमरा सर्जरी करते समय आंतरिक अंगों को देखने और अधिक सटीकता से प्रक्रिया पूरी करने में मदद करता है - लैपरोटोमी - इस सर्जरी की सलाह तब दी जाती है जब कैंसरकारी सिस्ट का आकार बहुत ही बड़ा हो। इसमें निम्न कदम उठाए जाते हैं -
- पेट के निचले हिस्से में एक बड़ा कट लगाया जाता है
- सिस्ट को निकलाकर लैब में टेस्टिंग की लिए भेज दिया जाएगा
- यदि यह कैंसरकारी है तो आसपास के ऊतकों को हटाया जाएगा, ताकि यह सुनिश्चित किया जा सके कि शरीर में कैंसर का कोई अंश नहीं बचा है
- चीरों और पट्टी की मदद से कट को बंद कर दिया जाएगा
- अभी कुछ दिनों तक आपको अस्पताल में ही रहना होगा
अंडाशय से सिस्ट हटाने का ऑपरेशन होने के बाद देखभाल
कम से कम जोखिमों के साथ जल्दी रिकवरी के लिए सर्जरी के बाद आपको डॉक्टर द्वारा बताए तरीके से अपनी देखभाल करें।
अस्पताल में देखभाल
सर्जरी के बाद मरीज़ कुछ समय तक बेहोश ही रहेगा। जब एनेस्थीसिया का असर खत्म हो जाए और मरीज़ को होश आ जाए, तब मरीज़ की एक शारीरिक जांच की जाती है। घाव की जांच करके उसको रूई और पट्टियों से कवर (ढका) किया जाता है। सर्जरी के तुरंत बाद कुछ भी खाने पीने की मनाही होती है। शरीर में पोषक तत्व बनाए रखने के लिए आइवी लाइन की मदद से ग्लूकोस या सेलाइन दिया जाता है। एक बार आंतों की गतिविधि सामान्य रूप से शुरू हो जाए तो मरीज़ को खाना दिया जा सकता है।
घर में देखभाल
मरीज़ को सर्जरी के बाद 1-2 दिनों तक ऑब्ज़र्वेशन में रखा जाता है। उसके बाद रिकवरी के हिसाब से उसे घर भेज दिया जाता है। सर्जिकल घाव को साफ़ और सूखा रखें। सर्जन के कहे अनुसार ड्रेसिंग बदलें। रक्तस्त्राव, दर्द या संक्रमण के लक्षण पाए जाने पर तुरंत ही अपने डॉक्टर से संपर्क करें।
शारीरिक गतिविधि
मरीज़ को रिकवरी में कुछ हफ्ते लग सकते हैं। इस दौरान मरीज़ शारीरिक तनाव न लें और थकाने वाले काम न करें। ऐसे काम न करें, जिससे पेट की मांसपेशिओं पर दबाव या ऐंठन पड़े। इससे जटिलताएं हो सकती हैं, जिससे अन्य सर्जरी की ज़रूरत पड़ सकती है।
दवाएं
सर्जरी के बाद आपको दर्द और संक्रमण से बचने के लिए दर्द निवारक और एंटीबायोटिक दवाएं दी जाती हैं। रक्त के थक्के न बनें, इसके लिए रक्त को पतला करने वाली दवाएं भी दी जा सकती हैं।
सर्जरी के बाद जांच (फॉलो-अप)
जल्दी रिकवरी होने के लिए सर्जरी के बाद अपने डॉक्टर से नियमित रूप से जांच करवाते रहना ज़रूरी है। डॉक्टर घाव की और मरीज़ की स्थिति की जांच करेंगे। जब घाव भर जाए फिर उसके टांकें खोल दिए जाते हैं।
यहां समान श्रेणी की दवाएं देखें
अंडाशय पुटी हटाने की सर्जरी की जटिलताएं
इस सर्जरी से जुड़ी कुछ जटिलताएं और खतरे हैं जो कि सर्जरी से पहले व सर्जरी के बाद देखे जा सकते हैं -
सर्जरी के दौरान -
- किसी कारण से सर्जरी के दौरान लेप्रोस्कोपी में सिस्ट न निकल पाए। ऐसे में सर्जन सिस्ट को हटाने के लैपरोटोमी सर्जरी करते हैं। जिससे सर्जरी लंबे समय तक चल सकती है और लंबा चीरा लगाया जाएगा
- सर्जरी के दौरान कुछ मामलों में मरीज को रक्त वाहिका या नस पर चोट लग जाती है, जिससे क्षति होती है
- चूंकि पाचन तंत्र और यूरिनरी सिस्टम अंडाशय के पास ही होते हैं इसलिए इनके अंगों को चोट लगने का खतरा भी होता है जैसे छोटी आंत, यूरेथ्रा आदि
सर्जरी के बाद
सर्जरी के बाद कुछ समस्याएं हो सकती हैं जैसे -
- बुखार और घाव पर संक्रमण
- शरीर में कमजोरी
- अनियमित मासिक धर्म
- हिस्टेरेक्टॉमी के मामलों में आप भविष्य में मां नहीं बन पाएंगी
- सर्जरी के स्थान से रक्तस्त्राव
- असामान्य रूप से योनि से खून आना या बदबू आना
शहर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट खोजें
- बैंगलोर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- मुंबई के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- गाज़ियाबाद के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- चेन्नई के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- पुणे के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- दिल्ली के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- हैदराबाद के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- नई दिल्ली के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- ग्वालियर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- गुडगाँव के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
सर्जरी की लागत
ओवेरियन सिस्ट सर्जरी के डॉक्टर

Dr. Shravani A
प्रसूति एवं स्त्री रोग
3 वर्षों का अनुभव

Dr Minoo Singh
प्रसूति एवं स्त्री रोग
44 वर्षों का अनुभव

Dr. Godi Anuradha
प्रसूति एवं स्त्री रोग
31 वर्षों का अनुभव

Dr. Ayushi Gandhi
प्रसूति एवं स्त्री रोग
4 वर्षों का अनुभव
संदर्भ
- Health Direct. Ovarian cysts. Australia. 2018 Feb.
- Farghaly SA. Current diagnosis and management of ovarian cysts. 2014. Clinical and Experimental Obstetrics and Gynaecology. PMID: 25551948
- National Health Services. Ovarian cyst: Overview. NHS Health A to Z. 2016 Dec 23.
- National Health Services. Ovarian cyst: Causes. NHS Health A to Z. 2016 Dec 23.
- Knudsen UB, Tabor A, Mosgaard B, Andersen ES, Kjer JJ, Hahn-Pedersen S, Toftager-Larsen K, Mogensen O. Management of ovarian cysts. 2014 Nov. Acta Obstetricia et Gynecologica Scandinavica. PMID: 15488114
- U.S. National Library of Medicine. Ovarian cysts. 2018 Jan 14. NIH. MedlinePlus.
- Raiga J, Djafer R, Benoit B, Treisser A. Management of ovarian cysts. 2006 Sept. Journal de chirurgie. PMID: 17185953
- Mandai M, Suzuki A, Matsumura N et al. Clinical Management of Ovarian Endometriotic Cyst (Chocolate Cyst): Diagnosis, Medical Treatment, and Minimally Invasive Surgery. 2012 Mar. Current Obstetric and Gynecology Reports. Volume 1, Issue 1, pp 16–24.
- National Health Services. Ovarian Cyst: Treatment. 2016 Dec 23. NHS-UK. Health A to Z.
- Abduljabbar HS, Bukhari YA, Al Hachim EG, Alshour GS, Amer AA, Shaikhoon MM, Khojah MI. Review of 244 cases of ovarian cysts. 2015 Jul. Saudi Medical Journal;36(7):834-8. PubMed PMID: 26108588
- Lok IH, Sahota DS, Rogers MS, Yuen PM. Complications of laparoscopic surgery for benign ovarian cysts. 2000 Nov. The Journal of American Association of Gynecologic Laparoscopists. PMID: 11044507
- U.S. Department of Health & Human Services. Ovarian Cysts. 2014. Office of Women's Health.