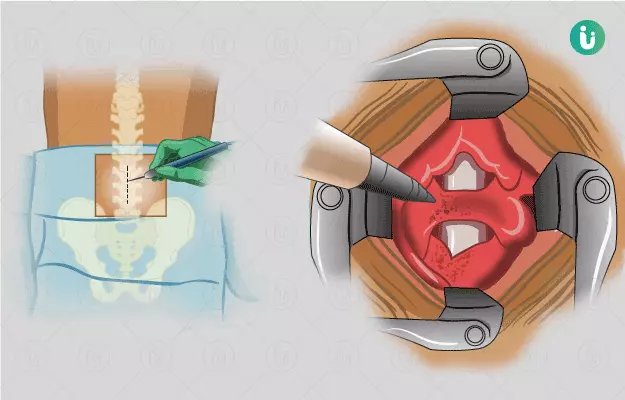
लैमिनेक्टॉमी स्पाइनल कॉर्ड में दबाव को कम करने के लिए लैमिना को हटाकर की जाने वाली सर्जरी है। लैमिना रीढ़ की हड्डी के स्तम्भ, जिसे पोस्टीरियर भाग कहते हैं के पीछे के भाग पर हड्डियों की प्लेट्स होती हैं। स्पाइनल कॉर्ड में यह दबाव किसी चोट, संक्रमण, ट्यूमर या फिर रीढ़ की हड्डी में किसी अन्य स्थिति के कारण हो सकता है। सर्जरी से पहले डॉक्टर कुछ इमेजिंग टेस्ट व ब्लड टेस्ट करेंगे। आमतौर पर सर्जरी एनेस्थीसिया देने के बाद की जाती है और सर्जरी में एक से तीन घंटे का समय लग सकता है। आपको तीन दिन तक अस्पताल में रहने को कहा जा सकता है। हालांकि, सर्जरी से ठीक होने में आपको छह महीने से एक साल तक का समय लग सकता है। सर्जरी के दो से तीन हफ़्तों बाद आपको टांके व स्टेपल्स निकलवाने अस्पताल जाना होगा।
- लैमिनेक्टॉमी क्या होता है? - Laminectomy kya hai in hindi?
- लैमिनेक्टॉमी क्यों की जाती है? - Laminectomy kab kiya jata hai?
- लैमिनेक्टॉमी होने से पहले की तैयारी - Laminectomy ki taiyari
- लैमिनेक्टॉमी कैसे किया जाता है? - Laminectomy kaise hota hai?
- लैमिनेक्टॉमी के बाद देखभाल - Laminectomy hone ke baad dekhbhal
- लैमिनेक्टॉमी की जटिलताएं - Laminectomy me jatiltaye
- लैमिनेक्टॉमी के बाद अपॉइंटमेंट - When to follow up with your doctor after a laminectomy?
लैमिनेक्टॉमी क्या होता है? - Laminectomy kya hai in hindi?
लैमिनेक्टॉमी रीढ़ की हड्डी से केशरुका का एक भाग (लैमिना) को निकालने के लिए की जाती है। रीढ़ में 24 हड्डियां होती हैं, जिन्हें केशरुका कहा जाता है। प्रत्येक केशरुका एक इंटर वर्टिब्रल हड्डी से अलग होती है .ये डिस्क हड्डियों को आपस में रगड़ने से बचाती है और शॉक अब्सर्बर की तरह कार्य करती हैं। ये हड्डियां एक-दूसरे के ऊपर इस तरह से व्यवस्थित होती हैं कि इन के बीच में एक वर्टिकल ट्यूब बन जाती है, जिसे स्पाइनल कैनाल कहा जाता है। स्पाइनल कैनाल रीढ़ की हड्डी को घेरती है। स्पाइनल कॉर्ड नर्वस ऊतकों और नसों से बनी होती है जो कि पूरे शरीर से मस्तिष्क तक सिग्नल पहुंचाती है। स्पाइनल कैनाल का बाहरी हिस्सा (posterior part) हड्डियों की प्लेट का बना होता है, जिसे लैमिया कहते हैं। यह रीढ़ की हड्डी को पीछे से सहारा देता है।
लैमिनेक्टॉमी स्पाइनल कॉर्ड या नसों से दबाव को कम करने के लिए की जाती है या फिर इसे टूटे हुए इंटर्वटिब्रल डिस्क को निकालने के लिए किया जा सकता है साथ ही यह सर्जरी ट्यूमर को निकालने के लिए भी की जा सकती है। कुछ स्थितियां, जिनके कारण स्पाइनल कॉर्ड पर दबाव पड़ सकता है, वे निम्न हैं -
- रीढ़ की हड्डी का टूटना या क्षतिग्रस्त होना
- रीढ़ में चोट
- हड्डियों से जुड़े रोग जैसे स्पाइनल स्टेनोसिस (जिस के कारण स्पाइनल कॉलम में स्पेस कम हो जाता है)
- स्पाइनल ट्यूमर
- रीढ़ का असामान्य रूप से बना होना
लैमिनेक्टॉमी अन्य प्रक्रियाओं के साथ भी की जा सकती है, जैसे -
- डिसेक्टमी (इंटर वर्टिब्रल डिस्क को निकालने के लिए की जाने वाली सर्जरी)
- फोरमिनोटोमी (फॉर्मिनाल स्टनोसिस को निकालने के लिए की जाने वाली सर्जरी) फॉर्मिनाल स्टनोसिस एक ऐसी स्थिति है जो रीढ़ की हड्डी की नसों पर दबाव डालती है, जिससे वे खुल जाती हैं और स्पाइनल नर्व रीढ़ की हड्डी से बाहर निकल जाती है)
- स्पाइनल फ्यूजन (दो से तीन केशरूका को फ्यूज करने के लिए की जाने वाली सर्जरी है, ताकि रीढ़ को वापस ठीक किया जा सके)
लैमिनेक्टॉमी क्यों की जाती है? - Laminectomy kab kiya jata hai?
जिन लोगों के शरीर में निम्न लक्षण दिखाई देते हैं डॉक्टर उन्हें यह सर्जरी करवाने की सलाह देते हैं -
- एक या दोनों पैरों में दर्द और पैरों का सुन्न होना
- कंधों के आसपास दर्द
- कूल्हों और टांगों में भारीपन के साथ-साथ दर्द होना
- पेट और ब्लैडर को खाली करने या इन पर नियंत्रण करने में समस्या होना
- खड़े होने या चलने पर लक्षणों का और अधिक ख़राब होना
जिन लोगों को निम्न स्थितियां होती हैं वे यह सर्जरी करवा सकते हैं -
- स्पाइनल कैनाल स्टेनोसिस (एक स्थिति जिसके कारण स्पाइनल कैनाल संकरी हो जाती है)
- प्राइमरी और सेकेंडरी स्पाइनल कॉर्ड ट्यूमर (वे ट्यूमर जो स्पाइनल कॉर्ड में बनते हैं) और सेकेंडरी (जो कि स्पाइनल कॉर्ड से अन्य हिस्सों में फैल गए हैं)
- रीढ़ में संक्रमण
- ट्रॉमा, जिसके कारण स्पाइनल कैनाल में फ्रैक्चर हो गया हो
लैमिनेक्टॉमी कौन नहीं करवा सकता है?
निम्न स्थितियों से ग्रस्त लोगों को सर्जरी करवाने की सलाह नहीं दी जाती है -
- रीढ़ का अस्थिर होना (केशरुका की गतिशीलता का असामान्य होना)
- गंभीर स्कोलियोसिस (रीढ़ का हड्डी का असामान्य रूप से मुड़ा हुआ होना)
- डिजेनेग्रेटिव स्पोंडीलोलिस्थेसिस (एक स्थिति जिसमें एक कशेरुका अपने स्थान से फिसल जाती है, आमतौर पर जैसे-जैसे व्यक्ति की उम्र बढ़ती है तो यह स्थिति इंटर वर्टिब्रल डिस्क के टूटने या खराब होने से होती है)
- इस्थमिक स्पोंडीलोलिस्थेसिस (एक स्थिति जिसमें कशेरुका अपने स्थान से खिसक जाती है, ऐसा हड्डी के थोड़ा सा टूटने के कारण हो सकता है)
- गंभीर कीफोसिस (एक स्थिति जिसके कारण कमर के ऊपरी हिस्से में असामान्य और अत्यधिक झुकाव आ जाता है)
लैमिनेक्टॉमी होने से पहले की तैयारी - Laminectomy ki taiyari
सर्जरी से पहले डॉक्टर आपके शरीर की जांच करेंगे। डॉक्टर ब्लड टेस्ट करवाने के लिए कह सकते हैं और साथ ही सर्जरी से पहले आपसे निम्न इमेजिंग टेस्ट करवाने को भी कहा जा सकता है -
- स्पाइनल एक्स रे
- सिटी स्कैन
- मायलोग्राम
- मैग्नेटिक रेजोनेंस इमेजिन (एमआरआई) स्कैन
डॉक्टर सर्जरी से एक हफ्ते पहले आपको रक्त को पतला करने वाली दवाएं लेने से मना करेंगे, जैसे नेप्रोक्सिन, एस्पिरिन और आइबूप्रोफेन। दवाएं जैसे वार्फरिन, एपिक्साबिन, क्लोपिडोग्रेल, डबिगाट्रन और रिवारोक्सबन को छोड़ने या इनकी खुराक में बदलाव करने से पहले डॉक्टर से सलाह ले लें।
यदि आपके साथ निम्न में से कोई भी स्थिति है तो इसके बारे में डॉक्टर को बता दें -
- यदि आप किसी भी तरह की दवा, हर्बल सप्लीमेंट आदि ले रहे हैं तो इसके बारे में भी डॉक्टर को बता दें
- यदि आपको टेप, लेटेक्स, कुछ विशेष दवाओं जैसे एनेस्थीसिया के प्रति एलर्जी है तो इसके बारे में भी डॉक्टर को बता दें
- गर्भवती हैं या नहीं यह भी बताएं
- यदि आपको रक्त के विकार (एक स्थिति जिसमें रक्त के थक्के जमने की प्रक्रिया प्रभावित होती है जैसे हिमोफिलिया ऐ और हीमोफीलिया बी) जैसी समस्याएं हो चुकी हैं
- यदि आप अत्यधिक मात्रा में शराब पीते हैं या धूम्रपान करते हैं
- यदि आप धूम्रपान करते हैं तो इससे सर्जरी के बाद ठीक होने में अधिक समय लग सकता है
- यदि आपको जुखाम, सर्दी, बुखार या अन्य कोई बीमारी है
यदि आपको हृदय रोग, डायबिटीज़ और अन्य कोई मेडिकल स्थिति है तो इसके बारे में डॉक्टर को बताएं। सर्जन आपको सर्जरी से पहले अपने नियमित डॉक्टर से बातचीत करने को कहेंगे।
सर्जरी से पहले आपसे किसी फिजियोथेरपिस्ट के पास जाने को कहा जाएगा, ताकि आप कुछ एक्सरसाइज सीख पाएं और क्रच्चेस का प्रयोग करके ये व्यायाम कर सकें। सर्जरी के दिन किसी परिवार जन या मित्र को अपने साथ ले जाएं।
सर्जरी के छह से बारह घंटे पहले आपसे भूखे रहने को कहा जाएगा। डॉक्टर द्वारा बताई गई दवाओं को कम पानी के साथ लें।
डायबिटीज से बचने के लिए myUpchar Ayurveda Madhurodh डायबिटीज टैबलेट का उपयोग करे।और अपने जीवन को स्वस्थ बनाये।
लैमिनेक्टॉमी कैसे किया जाता है? - Laminectomy kaise hota hai?
आपको अस्पताल की गाउन पहनने को कहा जाएगा। इस सर्जरी के लिए आपको लोकल एनेस्थीसिया (जिसके कारण आपको नींद आ जाएगी) या फिर स्पाइनल एनेस्थीसिया (आप जगे होंगे लेकिन कमर के नीचे का हिस्सा सुन्न होगा) दिया जाएगा।
इस सर्जरी के लिए आमतौर पर निम्न चरणों का पालन किया जाता है -
- डॉक्टर आपसे ऑपरेशन टेबल पर पेट के बल लेटने को कहेंगे। ऑपरेशन टेबल वह मेज होती है, जिस पर ऑपरेशन के दौरान मरीज को लिटाया जाता है
- जनरल एनेस्थीसिया के इंजेक्शन में आपको सुलाने के लिए दवा दी जाएगी
- मेडिकल स्टाफ आपके पेट में यूरिनरी कैथिटर लगाएंगे। आमतौर पर इसे यूरेथ्रा (वह नली जिसमें से मूत्र शरीर से बाहर आता है) द्वारा लगाया जाता है। जब तक आप स्वयं मूत्र नहीं कर पाते हैं तब तक कैथिटर को आपके शरीर में लगाया जाएगा
- इसके बाद सर्जन एक एंटीसेप्टिक सोल्यूशन की मदद से सर्जरी के स्थान को साफ़ करेंगे और आपकी कमर व गर्दन के बीच में एक चीरा लगाया जाएगा। कट लगाने से पहले व त्वचा को साफ़ करने से पहले सर्जरी के स्थान पर मौजूद अतिरिक्त बालों को हटा दिया जाएगा।
- इसके बाद डॉक्टर ऊतकों व मांसपेशियों को हटाकर त्वचा के अंदर जाएंगे और प्रभावित हड्डी के एक भाग या पूरे लैमिना को निकाल दिया जाएगा। यदि हड्डी में किसी तरह की ग्रोथ है या टूटी हुई डिस्क है तो इसे भी निकाल दिया जाएगा।
- इस स्टेज में अन्य प्रक्रियाएं जैसे फोरमीनोटॉमी और स्पाइनल फ्यूज़न भी इस सर्जरी के साथ किये जा सकते हैं
- सर्जरी खत्म होने के बाद डॉक्टर ऊतकों व मांसपेशियों को उनके स्थान पर वापस लगा देंगे और त्वचा को टांकों या सर्जिकल स्टेपल की मदद से बंद कर दिया जाएगा
- अंत में सर्जरी के स्थान को बैंडेज की मदद से ढक दिया जाएगा और पट्टी कर दी जाएगी
इस पूरी प्रक्रिया में एक से तीन घंटे का समय लग सकता है। आपको एक से तीन दिन तक अस्पताल में रहने को कहा जा सकता है।
सर्जरी के बाद
सर्जरी के बाद आपको रिकवरी रूम में भेज दिया जाएगा और इसके बाद आपको सामान्य वार्ड में शिफ्ट कर दिया जाएगा। इसके बाद डॉक्टर आपके शरीर की जांच करेंगे, जिसमें वे नब्ज, ब्लड प्रेशर और सांस की दर देखेंगे। डॉक्टर आपको पेन किलर भी दे सकते हैं।
यदि सर्जरी के साथ स्पाइनल फ्यूजन नहीं हुआ है तो आप एनेस्थीसिया का असर खत्म होने के बाद चल-फिर सकते हैं।
लैमिनेक्टॉमी के बाद देखभाल - Laminectomy hone ke baad dekhbhal
सर्जरी का रिकवरी पीरियड बहुत लंबा है। हड्डियों को पूरी तरह से ठीक होने में तीन से चार महीनों का समय लग सकता है और पूरी तरह से ठीक होने में इसे एक साल का समय भी लग सकता है। पट्टियों को आमतौर पर सात से दस दिन में निकाल दिया जाता है, यदि वे नहीं निकलती हैं तो सर्जरी के स्थान की हर रोज जांच की जानी चाहिए। यदि आपको सर्जरी के स्थान पर कोई भी तकलीफ, दर्द या लालिमा है तो इसके बारे में डॉक्टर को बता दें। सर्जन आपको कुछ दवाएं व पेन किलर दे सकते हैं।
डॉक्टर आपको एक फिजिकल थेरेपिस्ट के बारे में बता सकते हैं, जिनसे बातचीत करके आप निम्न प्रक्रिया कर सकते हैं और आपकी कमर बिल्कुल सुरक्षित रहेगी -
- कुर्सी या बेड से उठने में
- सामान को उठाने और ढोने में
- अपनी कमर को सुरक्षित रखने और कमर की मांसपेशियों को मजबूत करने के लिए
आपको अस्पताल से घर आने के बाद रिकवरी पीरियड के दौरान डॉक्टर आपको निम्न बातों का ध्यान रखना होगा -
- बैक कोर्सेट - हो सकता है कि चलते-फिरते व उठते-बैठते समय आपको अपनी कमर को सहारा देने के लिए कोर्सेट (कमर को सहारा देने के लिए एक उपकरण) पहनना पड़े
- धूम्रपान - तम्बाकू उत्पाद का प्रयोग न करें और धूम्रपान करने से बचें, क्योंकि इनके कारण आपको ठीक होने में अधिक समय लग सकता है
- नहाना - सर्जरी के बाद आप कब नहा सकते हैं, इसके बारे में डॉक्टर से पूछ लें। सर्जन आपसे सर्जरी के बाद एक हफ्ते तक घाव को सूखा रखने के लिए कहेंगे और साथ ही नहाते समय घाव को प्लास्टिक से ढकने को कहा जाएगा
- सोना - आप किसी भी ऐसी पोजीशन में सो सकते हैं, जिसमें आपको दर्द न हो
- बैठना - एक ही जगह पर बीस मिनट या आधे घंटे तक न बैठें
- चलना - सर्जरी के बाद दो हफ्तों तक थोड़ा-थोड़ा और धीरे-धीरे चलने का प्रयास करें
- सीढ़ियां चढ़ना - यदि आपको दर्द और तकलीफ नहीं होती है तो सर्जरी के बाद दो हफ्तों तक दिन में दो बार सीढ़ियां जरूर चढ़ें और उतरें
- सेक्स - डॉक्टर की सलाह के बाद आप अपनी सेक्स लाइफ पर वापस आ सकते हैं
- बेन्डिंग - यदि आपको स्वयं को जमीन से उठाना है तो कमर को मोड़ने के बजाय अपने घुटनों को मोड़ें
- वजन उठाने - पांच किलो से अधिक भारी सामन को न उठाएं और जहां तक हो कुछ भी उठाने से बचें
- अन्य क्रियाएं - ऐसी स्पोर्ट क्रियाएं न करें, जिनमें आपको अत्यधिक भागने या दौड़ने की जरूरत पड़े। जैसे तैराकी या दौड़ना और घर का अत्यधिक काम जैसे वैक्यूम क्लीनिंग
सर्जरी निम्न स्थितियों में फायदेमंद हो सकती है -
- स्पाइनल नसों में दबाव को कम करके दर्द में राहत
- पैरों या कूल्हों जैसे प्रभावित हिस्सों में कमजोरी और सुन्न पड़ना आदि लक्षणों के अधिक खराब होने से रोकने में
- कमर के हिलने-डुलने में बदलाव और सुधार
लैमिनेक्टॉमी की जटिलताएं - Laminectomy me jatiltaye
सर्जरी के बाद निम्न जटिलताएं हो सकती हैं जैसे -
- संक्रमण
- रक्त स्त्राव
- नसों का क्षतिग्रस्त होना
- रक्त के थक्के जमना
- स्पाइनल द्रव का निकलना
- कमर में अत्यधिक दर्द होना
- पेट और ब्लैडर को नियंत्रित न कर पाना
लैमिनेक्टॉमी के बाद अपॉइंटमेंट - When to follow up with your doctor after a laminectomy?
टांकें और स्टेपल निकलवाने के लिए आपको सर्जरी के दो से तीन हफ्ते बाद डॉक्टर के पास जाना होगा और अगली अपॉइंटमेंट छह हफ़्तों बाद की दी जाएगी ताकि आपके लक्षणों की जांच हो सके, साथ ही डॉक्टर यह भी देखेंगे कि आप किस तरह से ठीक हो रहे हैं। यदि आपको बाद में फॉलोअप की जरूरत है तो डॉक्टर आपको बता देंगे।
सर्जरी की लागत
संदर्भ
- Derman PB, Rihn J, Albert TJ. Surgical management of lumbar spinal stenosis. In: Garfin SR, Eismont FJ, Bell GR, Fischgrund JS, Bono CM, eds. Rothman-Simeone and Herkowitz's: The Spine. 7th ed. Philadelphia, PA: Elsevier; 2018:chap 63.
- Steinmetz MP, Benzel EC, eds. Benzel's Spine Surgery. 4th ed. Philadelphia, PA: Elsevier; 2017:chap 78, 93, 195.
- National Cancer Institute [Internet]. Bethesda (MD): U.S. Department of Health and Human Services; NCI Dictionary of Cancer Terms
- Waxenbaum JA, Futterman B. Anatomy, Back, Intervertebral Discs. [Updated 2018 Dec 13]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan
- Cedars Sinai [Internet]: Cedars Sinai Medical Center. Los Angeles. US; Vertebrae of the Spine
- North American Spine Society [Internet]. Illinois. US; Anatomy of the Spine
- MedlinePlus Medical Encyclopedia [Internet]. US National Library of Medicine. Bethesda. Maryland. USA; Spinal Cord Injuries
- Better health channel. Department of Health and Human Services [internet]. State government of Victoria; Laminectomy
- American Academy of Orthopaedic Surgeons [Internet]. Illinois. US; Herniated disk
- University of Rochester Medical Center [Internet]. Rochester (NY): University of Rochester Medical Center; Spinal Cord Compression
- Mount Sinai [Internet]. Icahn School of Medicine. New York City (NY). U.S.A.; Laminectomy
- Azar FM, Beaty JH, Canale ST, eds. Campbell's Operative Orthopaedics. 13th ed. Philadelphia, PA: Elsevier; 2017:chap 37, 39.
- UFHealth [internet]: University of Florida; Foraminotomy. Gainesville. Florida. US; Foraminotomy
- Estefan M, Camino Willhuber GO. Laminectomy. [Updated 2020 Jan 25]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan
- Sim JE, Noh SJ, Song YJ, Kim HD. Removal of intradural-extramedullary spinal cord tumors with unilateral limited laminectomy. J Korean Neurosurg Soc. 2008;43(5):232–236.
- UW Health: American Family Children's Hospital [Internet]. Madison (WI): University of Wisconsin Hospitals and Clinics Authority; Primary and Secondary Tumors
- Johns Hopkins Medicine [Internet]. The Johns Hopkins University, The Johns Hopkins Hospital, and Johns Hopkins Health System; Laminectomy
- Hall JE. Hemostasis and blood coagulation. In: Hall JE, ed. Guyton and Hall Textbook of Medical Physiology. 13th ed. Philadelphia, PA: Elsevier; 2016:chap 37.
- Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25th ed. Philadelphia, PA: Elsevier Saunders; 2016:chap 173, 174.
- Gailani D, Wheeler AP, Neff AT. Rare coagulation factor deficiencies. In: Hoffman R, Benz EJ, Silberstein LE, et al, eds. Hematology: Basic Principles and Practice. 7th ed. Philadelphia, PA: Elsevier; 2018:chap 137.
- Tailly T, Denstedt JD. Fundamentals of urinary tract drainage. In: Wein AJ, Kavoussi LR, Partin AW, Peters CA, eds. Campbell-Walsh Urology. 11th ed. Philadelphia, PA: Elsevier; 2016:chap 6.
- Sabharwal S. Spinal cord injury (lumbosacral). In: Frontera WR, Silver JK, Rizzo TD, eds. Essentials of Physical Medicine and Rehabilitation. 4th ed. Philadelphia, PA: Elsevier; 2019:chap 158.