वैरीकोसेलेक्टोमी सर्जरी वैरीकोसेल यानी अंडकोष की थैली की नसों के बढ़ने पर की जाती है। वैरीकोसेल की समस्या प्रत्येक 6 में से एक पुरुष को होती है एवं ये बीमारी 15 से 25 साल की उम्र के युवा पुरुषों में ज्यादा देखी जाती है। इसमें शुक्राणुओं की संख्या और क्वालिटी में कमी आ जाती है जिसकी वजह से नपुंसकता से संबंधित समस्याएं हो सकती हैं। इनफर्टिलिटी (नपुंसकता) के लिए इलाज करवाने आए लगभग 15 फीसदी पुरुषों में वैरीकोसेल की स्थिति का पता चलता है। लगभग 40 फीसदी पुरुषों को एक अंडकोष में वैरीकोसेल की समस्या होती है। वैरीकोसेल की स्थिति में सर्जरी से पुरुषों की फर्टिलिटी एवं प्रजनन क्षमता को ठीक किया जाता है।
- वैरीकोसेल निकालने की सर्जरी क्या है - Varicocelectomy kya hai
- वैरीकोसेल निकालने की सर्जरी क्यों की जाती है - Varicocelectomy kab ki jati hai
- वैरीकोसेल निकालने की सर्जरी से पहले की तैयारी - Varicocelectomy se pehle ki taiyari
- वैरीकोसेल निकालने की सर्जरी कैसे होती है - Varicocelectomy kaise hoti hai
- वैरीकोसेल निकालने की सर्जरी के बाद देखभाल और सावधानियां - Varicocelectomy hone ke baad dekhbhal aur savdhaniya
- वैरीकोसेल निकालने की सर्जरी की जटिलताएं - Varicocelectomy me jatiltaye
वैरीकोसेल निकालने की सर्जरी क्या है - Varicocelectomy kya hai
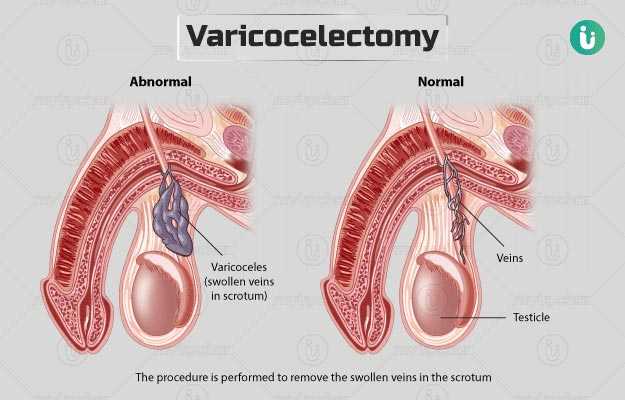
अंडकोष की थैली में अंडकोष यानी वृषण सुरक्षित होते हैं। इससे कई नसें जुड़ी होती हैं, जो पुरुषों की प्रजनन ग्रंथियों को रक्त प्रवाह करती हैं। अंडकोष की नसों में सूजन आने की स्थिति को वैरीकोसेल कहते हैं। इसमें वृषण (अंडकोष) की भीतरी नसें बढ़ने लगती हैं।
जब अंडकोष की थैली में वैरीकोसेल होता है तो इससे पूरी प्रजनन प्रणाली में रक्त का प्रवाह अवरुद्ध हो सकता है। अंडकोष की थैली में वृषण होते हैं। जब इन नसों से खून वापिस हृदय तक नहीं पहुंच पाता है तो खून अंडकोष की थैली में ही जमने लगता है और नसें असामान्य रूप से बढ़ने लगती हैं। इससे शुक्राणुओं की संख्या बढ़ सकती है।
इन बढ़ी हुई नसों को निकालने की सर्जरी को वैरीकोसेलेक्टोमी कहते हैं। वैरीकोसेलेक्टोमी में पुरुषों के प्रजनन अंगों में रक्त प्रवाह को ठीक किया जाता है।
वैरीकोसेलेक्टोमी एक सर्जिकल प्रक्रिया है जिसका इस्तेमाल पुरुषों में वैरीकोसेल नामक स्थिति के इलाज के लिए किया जाता है।
वैरीकोसेल निकालने की सर्जरी क्यों की जाती है - Varicocelectomy kab ki jati hai
वैरीकोसल की समस्या 15 से 25 वर्ष की उम्र के बीच के पुरुषों को प्रभावित करती हैं। आपको बता दें कि वैरीकोसेल के सभी मामले शुक्राणुओं के उत्पादन को प्रभावित नहीं करते हैं। आमतौर पर इसमें कोई लक्षण सामने नहीं आते हैं। अगर वैरीकोसेल के कारण दर्द या असहजता महसूस नहीं हो रही है तो वैरीकोसेलेक्टोमी के जोखिम से बचने के लिए डॉक्टर इस स्थिति को ऐसे ही छोड़ने के लिए कह सकते हैं।
अक्सर वैरीकोसेल अंडकोष की थैली के बाएं ओर होता है। अगर वैरीकोसेल दाईं ओर हो तो इसके किसी असामान्य ग्रोथ या ट्यूमर होने की आशंका ज्यादा रहती है। अगर दाईं ओर वैरीकोसेल हुआ है तो इस ट्यूमर या ग्रोथ को हटाने के लिए डॉक्टर वैरीकोसेलेक्टोमी सर्जरी कर सकते हैं।
वैरीकोसेल में नपुंसकता होना एक सामान्य समस्या है। अगर कोई पुरुष वैरीकोसेल की स्थिति में भविष्य में पिता बनना चाहता है और उसे अपनी पार्टनर को गर्भधारण करवाने में दिक्कत आ रही है तो, इन दोनों ही स्थितियों में डॉक्टर वैरीकोसेलेक्टोमी की सलाह दे सकते हैं। यदि टेस्टोस्टेरोन कम बनने की वजह से कोई दुष्प्रभाव जैसे कि वजन बढ़ना और कामेच्छा की कमी महसूस हो रही है तो भी डॉक्टर वैरीकोसेलेक्टोमी सर्जरी कर सकते हैं।
वैरीकोसेल निकालने की सर्जरी से पहले की तैयारी - Varicocelectomy se pehle ki taiyari
- सर्जरी वाले दिन ज्यादा गरिष्ठ और मसालेदार भोजन न करें।
- सर्जरी से एक रात पहले आधी रात को कुछ भी खाएं या पीएं नहीं।
- जिस दिन सर्जरी होनी है, उसकी सुबह को कॉफी, जूस या दूध न पिएं।
- सर्जरी की सुबह को कुछ खाने से भी बचें।
- अगर आपको सर्जरी के दिन सुबह के समय कोई दवा लेनी ही है तो उसे सिर्फ एक घूंट पानी के साथ लें।
- ढीले और आरामदायक कपड़े पहनें।
- अगर आप कोई भी दवा ले रहे हैं तो सर्जरी से पहले डॉक्टर को उसके बारे में जरूर बताएं।
- लोकल या जनरल एनेस्थीसिया या किसी और चीज से एलर्जी की जानकारी डॉक्टर को दें।
- सर्जरी से पहले डॉक्टर एस्पिरिन, दर्द निवारक दवाएं या खून को पतला करने वाली दवा को खाने से मना कर सकते हैं।
- सर्जरी से चार से छह घंटे पहले कुछ भी न खाने और पीने के लिए कहा जा सकता है।
वैरीकोसेल निकालने की सर्जरी कैसे होती है - Varicocelectomy kaise hoti hai
- सर्जरी शुरू करने से पहले मरीज को बेहोश करने के लिए जनरल एनेस्थीसिया दिया जाता है।
- इसके बाद सर्जन कैथेटर लगाकर मूत्राशय को खाली करते हैं।
- इस सर्जरी की सबसे आम प्रक्रिया लैप्रोस्कोपिक वैरीकोसेलेक्टोमी है। इसके लिए सर्जन कई छोटे चीरे लगाकर लाइट और कैमरा लगे लेप्रोस्कोप से शरीर के अंदर देखते हैं। ओपन सर्जरी भी हो सकती है, जिसमें शरीर के अंदर देखने के लिए एक बड़ा चीरा लगाया जाता है और इसमें कैमरे का भी इस्तेमाल नहीं किया जाता है।
- लेप्रोस्कोप सर्जरी के लिए पेट के निचले हिस्से में कई छोटे चीरे लगाए जाते हैं। अब किसी एक कट के जरिए लेप्रोस्कोप को शरीर के अंदर डाला जाता है। इससे कैमरे शरीर के अंदरूनी हिस्सों को कैप्चर कर बाहर स्क्रीन पर दिखाता है।
- पेट के निचले हिस्से में गैस भरी जाती है जिससे सर्जरी के लिए ज्यादा जगह बन सके।
- अन्य छोटे कट से सर्जिकल उपकरण डाले जाते हैं।
- जिस बढ़ी हुई नस से रक्त प्रवाह अवरुद्ध हो रहा है, उसे सर्जिकल उपकरण की मदद से काट दिया जाता है।
- छोटे क्लैंप (एक उपकरण) की मदद से या फिर हीट से नस को गर्म कर बंद कर दिया जाता है।
- नस को बंद करने के बाद उपकरणों और लेप्रोस्कोप को हटा लिया जाता है और चीरे वाली जगह को बंद कर दिया जाता है।
वैरीकोसेल निकालने की सर्जरी के बाद देखभाल और सावधानियां - Varicocelectomy hone ke baad dekhbhal aur savdhaniya
- इस सर्जरी में एक से दो घंटे का समय लगता है।
- सर्जरी के बाद होश में आने तक मरीज को रिकवरी रूम में रखा जाता है। इस कमरे में मरीज को एक से दो घंटे के लिए रखा जाता है।
- घर जाने के बाद डॉक्टर द्वारा बताई गई दवाएं या एंटीबायोटिक दवाएं जरूर लें।
- सर्जरी के बाद होने वाले दर्द को कम करने के लिए आइबुप्रोफेन जैसी दर्द निवारक दवाएं ले सकते हैं।
- चीरे वाली जगह को साफ करने के लिए डॉक्टर की बताई गई बातों पर ध्यान दें।
- रोज 10 मिनट के लिए अंडकोष की थैली पर बर्फ की सिकाई करें, जिससे सूजन कम हो।
- कम से कम दो हफ्ते तक सेक्स न करें।
- कोई भारी सामान न उठाएं और न ही कठिन व्यायाम करें।
- नहाने और स्वीमिंग से बचें।
- कोई मशीन या गाड़ी न चलाएं।
- मल त्याग करते समय ज्यादा जोर न लगाएं। मल को मुलायम या पतला करने के लिए आप कोई चूर्ण खा सकते हैं, जिससे कि मल त्याग आसानी से हो जाए।
वैरीकोसेल निकालने की सर्जरी की जटिलताएं - Varicocelectomy me jatiltaye
इस सर्जरी की संभावित जटिलताओं में हीमेटोमा (ऊतकों में ब्लीडिंग होना), हाइड्रोसील (प्रभावित अंडकोष के आसपास फ्लूइड जमना), संक्रमण या अंडकोष की थैली के ऊतकों को चोट लगना या इनकी संरचना का बिगड़ना शामिल है। इसके अलावा अंडकोष को रक्त की पूर्ति करने वाली धमनी भी क्षतिग्रस्त हो सकती है।
वैरीकोसेलेक्टोमी में कोई जटिलता दुर्लभ ही आती है। नॉन-माइक्रोस्कोपिक वैरीकोसेलेक्टोमी के बाद हाइड्रोसील की समस्या होना सामान्य बात है और ये लगभग 7 फीसदी मामलों में होती है। हालांकि, वैरीकोसेलेक्टोमी के दौरान मैग्नीफाइंग माइक्रोस्कोप के इस्तेमाल से लिंफेटिक वाहिकाओं (ऊतकों से अतिरिक्त फ्लूइड को निकालने वाली) की पहचान कर उन्हें नुकसान या चोट पहुंचने से बचाया जा सकता है। जिससे हाइड्रोसील की समस्या को होने से रोका जा सकता है।
अगर निम्न संकेत मिल रहे हैं तो डॉक्टर को तुरंत दिखाएं -
- पेशाब करने या मूत्राशय को खाली करने में दिक्कत हो रही है।
- चीरे वाली जगह पर लालपन, सूजन या कोई रिसाव हो रहा है।
- ठंडी सिकाई के बाद भी सूजन कम न होना।
- 101 डिग्री फारनेहाइट या इससे ज्यादा बुखार होना।
- जी मितली
- पैरों में दर्द या सूजन होना।
सर्जरी की लागत
संदर्भ
- Weill Cornell Medicine: Center for Male Reproductive Medicine and Microsurgery [Internet]. New York, US; Microsurgical Varicocelectomy
- Binsaleh Saleh, Lo Kirk C. Varicocelectomy: microsurgical inguinal varicocelectomy is the treatment of choice. Can Urol Assoc J. 2007 Sep; 1(3): 277–278. PMID: 18542804.
- Urology Care Foundation. American Urological Association [internet]. Maryland. U.S.; What are Varicoceles?
- John Hopkins All Children's Hospital [Internet]. Johns Hopkins Medicine. The Johns Hopkins University, The Johns Hopkins Hospital, and Johns Hopkins Health System; Varicocele
- Cleveland Clinic. [Internet]. Cleveland. Ohio. US; Varicocele
- U Health [Internet]. University of Utah. Utah. US; VARICOCELE
- Kimber C.P. (2007) Varicocelectomy (II). In: Godbole P.P. (eds) Pediatric Endourology Techniques. Springer, London
- Saint Luke's Health System [Internet]. Kansas city. US; Laparoscopic Varicocelectomy