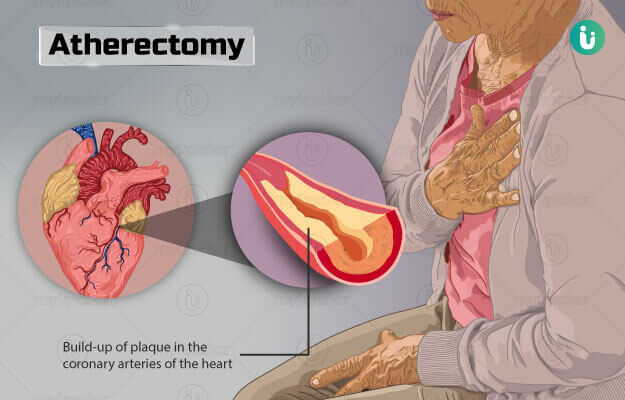
एथेरेक्टॉमी एक मिनिमली इनवेसिव (यानी बिना चीरे वाली) सर्जरी होती है जो धमनियों में से एथेरोमा यानि प्लाक निकालने के लिए की जाती है। यह उन मरीज़ों में की जाती है जिनकी धमनियां प्लाक जमने की वजह से संकरी होने के कारण परेशान करने वाले लक्षण पैदा करने लगती हैं।
इस सर्जरी से पहले कुछ ब्लड टेस्ट और कुछ विशेष रेडियोलॉजिकल टेस्ट किए जाते हैं। हालांकि, इस प्रक्रिया में कम समय लगता है लेकिन लंबे समय तक मरीज को ऑब्जर्वेशन में रखा जाता है। इस वजह से मरीज को अस्पताल में कई दिनों तक रुकना पड़ सकता है।
इस प्रक्रिया के जोखिम कम और रिजल्ट बहुत अच्छे होते हैं।
- एथेरेक्टॉमी क्या है
- एथेरेक्टॉमी की जरूरत कब पड़ती है
- एथेरेक्टॉमी कब नहीं करवाना चाहिए
- एथेरेक्टोमी से पहले की तैयारी
- एथेरेक्टोमी कैसे की जाती है
- एथेरेक्टॉमी से जुड़े जोखिम और जटिलताएं
- एथेरेक्टॉमी के बाद देखभाल कैसे की जाती है
- सारांश
एथेरेक्टॉमी क्या है
धमनियों की दीवारों के अंदर फैट के असामान्य रूप से जमने को प्लाक कहते हैं। इसकी वजह से धमनी के लुमन संकरे हो जाते हैं। इससे धमनी में रक्त का प्रवाह कम हो जाता है। इसके कारण हाइपोक्सिया हो जाता है जिसमें शरीर के विभिन्न हिस्सों में ऑक्सीजन की सप्लाई बाधित होती है और परेशान करने वाले लक्षण दिख सकते हैं। इसका सबसे आम लक्षण दर्द है।
इन लक्षणों को खत्म करने के लिए प्लाक को हटाना जरूरी होता है। एथेरेक्टॉमी कम चीरफाड़ वाली सर्जरी है जो कि प्लाक को निकालने के लिए की जाती है। इसमें कैथेटर पर विशेष उपकरण लगातर धमनी में से प्लाक को हटाया जाता है।
एथेरेक्टॉमी की जरूरत कब पड़ती है
निम्न स्थितियों में एथेरेक्टॉमी की जरूरत पड़ सकती है :
- कोरोनरी आर्टरी डिजीज - जिन मरीजों की कोरोनरी धमनी संकरी या प्लाक की वजह से बंद हो जाती है, खासतौर पर जब प्लाक घुलने में मुश्किल होता है, तब यह प्रक्रिया की जाती है। धमनी में ब्लॉकेज होने पर हार्ट अटैक के निम्न लक्षण दिख सकते हैं -
- छाती में दर्द
- दर्द जो बाएं हाथ, पीठ और जबड़े तक फैल जाता है
- बहुत ज्यादा पसीना आना
- कुछ बहुत बुरा होने की भावना महसूस करना
- पेरिफेरल हार्ट डिजीज - जिन मरीजों की पेरिफेरल धमनियां संकरी होती हैं (अर्थात अंगों की धमनियां, विशेषकर पैर)। इस धमनी में ब्लॉकेज होने पर निम्न लक्षण दिखेंगे -
- टांगों में ऐंठन वाला दर्द, खासतौर पर चलने या भागने पर। टांगों को ऊपर उठाकर रखने पर भी दर्द में आराम न मिल पाना। दर्द बढ़ना और आराम करने पर भी दर्द कम न होना।
- टांगों में सुन्नता या कमजोरी।
- टांगों का नीला पड़ना, पहले नीलापन नीचे से शुरू होकर ऊपर की ओर बढ़ना।
- दर्द का कम न होना।
- बालों की ग्रोथ कम होना और पैर के अंगूठे के नाखून की ग्रोथ कम होना।
- टांगों की स्किन का चमकदार होना।
- जिन रोगियों में एंजियोप्लास्टी होने के बावजूद, प्लाक दोबारा बन गया हो।
एथेरेक्टॉमी कब नहीं करवाना चाहिए
निम्न लक्षण दिखने पर इस प्रक्रिया को करने के जोखिम बढ़ जाते हैं :
- बीपी कंट्रोल न होना
- ब्लड शुगर कंट्रोल न होना
- कोएगुलोपैथी (बहुत ज्यादा ब्लीडिंग या खून के थक्के जमना)
- प्रेग्नेंसी
- किडनी डिस्फंक्शन
- गंभीर एनीमिया
- पहले से कोई हार्ट की बीमारी हो जैसे कि दिल की धड़कन अनियमित होना या दिल कमजोर होना, अगर एथेरेक्टॉमी कार्डियक धमनियों के लिए किया जा रहा हो
- सक्रिय संक्रमण जो काफी फैल चुका हो (एक्टिव सिस्टेमिक इंफेक्शन)
एथेरेक्टोमी से पहले की तैयारी
आमतौर पर यह सर्जरी वस्कुलर सर्जन द्वारा की जाती है। सर्जन आपको इस प्रक्रिया से जुड़े रिजल्ट और संबंधित जोखिमों के बारे में बताएंगे।
मरीज की मेडिकल हिस्ट्री पूछी जाएगी जिसमें उससे लक्षणों, फैमिली हिस्ट्री, मेडिकल हिस्ट्री (पहले से कोई बीमारी है), कोई दवा लेते हैं, शराब या सिगरेट की लत है, किसी चीज से एलर्जी आदि के बारे में पूछा जाएगा। इसके साथ ही मरीज की शारीरिक जांच भी की जाती है।
कुछ अन्य टेस्ट भी किए जाते हैं, जैसे कि :
- रूटीन ब्लड टेस्ट
- ब्लीडिंग टाइम टेस्ट (कोएगुलेशन टेस्ट)
- किडनी फंक्शन टेस्ट
- ईसीजी, कार्डियक ईको
- छाती का एक्स-रे
- उस वाहिका की एंजियोग्राफी जिसका रेडियोएक्टिव डाई के इस्तेमाल से इलाज किया जाना हो।
पहले से किसी बीमारी की दवा ले रहे हैं, तो उसे बंद या उसमें कुछ बदलाव किया जा सकता है।
हालांकि, इस सर्जरी में कम समय लगता है, इसमें दो से तीन दिन तक अस्पताल में रुकना पड़ता है। मरीज को प्रक्रिया से एक दिन पहले अस्पताल बुलाया जाता है और उन्हें अपनी सभी जरूरी रिपोर्र्टे और कागज लाने होते हैं। भर्ती होने के बाद हॉस्पीटल गाउन पहनाई जाती है।
सर्जरी से पहले निम्न निर्देश दिए जाते हैं -
- सर्जरी वाले हिस्से से बाल साफ किए जाते हैं
- मरीज को बेहोश करने के लिए दवा दी जाती है। इससे सर्जरी के दौरान मरीज को एंग्जायटी नहीं होगी
- एक रात पहले कुछ भी खाने-पीने से मना किया जाता है
- डॉक्टर जो दवा जारी रखने को कहें, वही लें
सर्जरी वाले दिन सर्जन मरीज का अंतिम बार रिव्यू करते हैं और फिर नर्स मरीज को ऑपरेशन रूम में ले जाते हैं।
एथेरेक्टोमी कैसे की जाती है
मरीज को प्रक्रिया के लिए कैथ लैब नाम के रूम में ले जाया जाता है। उसे एक्स-रे टेबल पर पीठ के बल लिटाया जाता है। हार्ट रेट, बीपी और ऑक्सीजन लेवल चैक करने के लिए बॉडी से मॉनिटर को अटैच किया जाता है। अब सर्जरी के लिए जरूरी दवाएं देने के लिए आईवी ड्रिप लगाई जाती है।
सर्जरी के दौरान मरीज होश में रहेगा। दर्द से बचने के लिए हल्का एनेस्थीसिया दिया जाएगा जिससे मरीज हल्की बेहोशी में रहेगा। पहले कट लगाकर ग्रोइन को साफ ड्रेप से ढक दिया जाएगा और कैथेटर लगाया जाएगा। कट से होने वाले दर्द को कम करने के लिए लोकल एनेस्थीसिया दिया जा सकता है।
कैथेटर लगाने के बाद यह ब्लॉकेज वाली रक्त वाहिका के लुमन तक धीरे-धीरे पहुंचाया जाएगा। मरीज को कैथेटर की मूवमेंट महसूस नहीं होगी क्योंकि इसमें कुछ ही नर्व फाइबर होते हैं। सीरियल डाइनेमिक एक्स-रे से कैथेटर के आगे बढ़ने की गति को मॉनिटर किया जाएगा।
कैथेटर के सही पोजीशन में पहुंचने के बाद प्लाक को कैथेटर के कोने पर लगे विशेष उपकरण से हटा दिया जाता है। नोक पर लगे उपकरण के हिसाब से निम्न तकनीके अपनाई जा सकती हैं -
- डायरेक्शनल एथेरेक्टॉमी - कैथेटर की नोक नुकीले ब्लेड की तरह होती है जो कि प्लाक को आराम से हटा देती है और उसे कैथेटर के एक पाउच में डाल देती है। हाथ या बांह की धमनियों में ही यह तरीका अपनाया जाता है और प्रमुख अंगों की आपूर्ति करने वाली धमनियों मतैसे कि किडनी या हार्ट में नहीं किया जाता है। सर्जन प्लाक को निकालने के लिए सर्जन कई बार कैथेटर को डाल सकते हैं।
- रोटेशनल एथेरेक्टॉमी - कैथेटर की नोक को तेजी से प्लाक हटाने के लिए इस्तेमाल किया जाता है। इससे रक्त वाहिकाओं से प्लाक के पाउडर को आसानी से साफ कर दिया जाता है।
- लेजर एथेरेक्टॉमी - कैथेटर की नोक में प्लाक को भाप बनाकर उड़ाने वाली हाई एनर्जी लेजर बीम बनाने वाला डिवाइस लगाया जाता है।
- ऑर्बिटल एथेरेक्टॉमी - यह ज्यादा मॉडर्न और प्रभावशाली तरीका है और यह रोटेशनल एथेरेक्टॉमी की तरह होता है लेकिन कैथेटर की नोक में कुछ ज्यादा बदलाव किए जाते हैं।
सर्जन की विशेषज्ञता के आधार पर, ऊपर बताई गई कोई एक तकनीक से प्लाक हटाया जाता है। प्लाक हटने के बाद इलाज की गई वाहिका में रक्त के प्रवाह को देखने के लिए विशेष रेडियो-प्लाक डाई डाली जाती है। जरूरत पड़ी तो और प्रक्रिया की जा सकती हैं।
प्लाक निकालने के बाद कट से कैथेटर को धीरे से बाहर निकाल लिया जाता है। अब कट पर प्रेशर बैंडेज लगा दी जाती है। इस पूरी प्रक्रिया में दो घंटे का समय लगता है।
एथेरेक्टॉमी से जुड़े जोखिम और जटिलताएं
इस प्रक्रिया के जोखिम कम हैं लेकिन कुछ जटिलताएं हो सकती हैं, जैसे कि -
- प्लाक का एम्बोलिसेशन यानी प्लाक के ऐसे बड़े टुकड़े का टूट कर अलग हो जाना जिससे अन्य वाहिकाएं ब्लॉक हो सकती हों
- रक्त वाहिकाओं में छेद होना
- डाई से एलर्जी होने पर निम्न लक्षण दिख सकते हैं -
- उल्टी और मतली
- बीपी गिरना
- हार्ट रेट का धीमा या तेज होना
- पूरे शरीर में रैशेज के साथ खुजली होना
- इंफेक्शन
- एयर एम्बोलिज्म (रक्त वाहिका में हवा का घुसना)
- बार-बार ब्लॉकेज होना, खासतौर पर जिन मरीजों ने सिगरेट पीना बंद न करा हो
एथेरेक्टॉमी के बाद देखभाल कैसे की जाती है
सर्जरी पूरी होने के बाद मरीज को ऑब्जर्वेशन रूम में ले जाया जाता है। दोबारा ब्लीडिंग से बचने के लिए मरीज को कुछ घंटों तक लिटाया जाता है और अचानक से उठकर बैठने या सिर को उठाने से मना किया जाता है। दर्द के लिए पेन किलर दवाएं दी जाती हैं। आईवी फ्लूइड दिए जा सकते हैं। हालांकि, मरीज को जितना जल्दी हो सके तरल पदार्थ पिलाने की सलाह दी जाती है।
डिस्चार्ज से पहले एक या दो दिन तक मरीज को ऑब्जर्वेशन में रखा जाता है। इस दौरान निम्न लक्षण दिखने पर तुरंत डॉक्टर को बताएं -
- कट वाली जगह पर बहुत तेज दर्द होना
- कट वाली जगह पर ब्लीडिंग होना
- टांगों या पंजों में झनझनाहट या सुन्नता महसूस होना
- छाती में दर्द, सांस लेने में दिक्कत, चक्कर आना और उल्टी
कट वाली जगह पर लालिमा या हल्की सूजन हो सकती है जो कि कुछ दिनों में ठीक हो जाएगी। सूजन बढ़ रही है तो तुरंत डॉक्टर को बताएं।
सर्जन डिस्चार्ज के पेपर बनाएंगे जिसमें जरूरी दवाएं और घाव की देखभाल करने के तरीके के बारे में बताया जाएगा। इसमें निम्न चीजें शामिल हैं -
- पहले से कोई बीमारी है तो उसकी दवा जारी रखनी है या नहीं
- इंफेक्शन और दर्द से बचने के लिए एंटीबायोटिक और दर्द निवारक दवाएं
- सर्जरी के बाद 12 से 24 घंटे तक सूजन और दर्द रहेगा और इसके बाद यह धीरे-धीरे कम होती जाएगी
- ज्यादा मुश्किल काम जैसे कि भारी वजन उठाना, भागना आदि कम से कम एक हफ्ते तक ना करें
- डाइट और एक्सरसाइज में कुछ बदलाव करने के लिए कहा जाएगा जिससे जल्दी रिकवरी हो प्लाक बार-बार न जमे
- दोबारा इस प्रॉब्लम से बचने के लिए सिगरेट और शराब कम या न पीने की सलाह दी जा सकती है।
पहला फॉलो-अप एक हफ्ते के अंदर हो जाता है और इसके बार मरीज की जरूरत के हिसाब से आना होता है।
सारांश
एथेरेक्टॉमी कम चीरफाड़ वाली प्रक्रिया है जो कि मरीज को लक्षणों से जल्दी राहत दिलवाने के लिए की जाती है। इस प्रक्रिया में कम समय लगता है जिसके जोखिम कम होते हैं और रिजल्ट अच्छे होते हैं। इसे सहायक पारंपरिक प्रक्रियाओं के साथ जोड़ा जा सकता है और एंजियोप्लास्टी के विकल्प के रूप में इस्तेमाल किया जा सकता है। इसमें मरीज को कुछ दिनों तक अस्पताल में रूकना होता है। जीवनशैली में कुछ बदलाव कर के प्लाक को दोबारा बनने से रोका जा सकता है।
सर्जरी की लागत
एथेरेक्टॉमी के डॉक्टर

Dr. Manju
कार्डियोलॉजी
10 वर्षों का अनुभव

Dr. Farhan Shikoh
कार्डियोलॉजी
11 वर्षों का अनुभव

Dr. Amit Singh
कार्डियोलॉजी
10 वर्षों का अनुभव