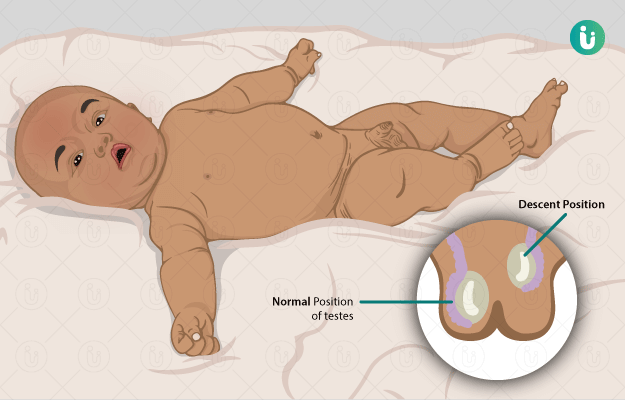
गुप्तवृषणता होना क्या है?
अन्डीसेंडेड टेस्टिकल या गुप्तवृषणता एक ऐसी स्थिति है जिसमें बच्चे के जन्म से पहले उसका अंडकोष, लिंग के नीचे स्थित अंडकोष की थैली में नहीं जा पाता और बाहर ही रह जाता है। आमतौर पर ये समस्या केवल एक ही अंडकोष के साथ होती है, लेकिन कभी-कभी दोनों ही वृषण अंडकोष की थैली से बाहर रह जाते हैं। अन्डीसेंडेड टेस्टिकल की समस्या उन लड़कों में अधिक होती है जिनका जन्म समय से पहले हो जाता है।
इस स्थिति का पता बच्चे को देखकर या गर्भवती महिला के टेस्ट होने पर चल जाता है, इसके अलावा इसके कोई अन्य विशेष लक्षण नहीं होते।
गुप्तवृषणता क्यों होता है?
अन्डीसेंडेड टेस्टिकल या गुप्तवृषणता के सटीक कारण का अभी तक पता नहीं चल पाया है। हालांकि, ऐसा माना जाता है कि अनुवांशिकता, गर्भवती महिला का स्वास्थ और पर्यावरणीय कारणों की वजह से बच्चे में हॉर्मोन और शारीरिक बदलाव आते हैं, जिसके कारण अंडकोष के विकास पर असर पड़ सकता है।
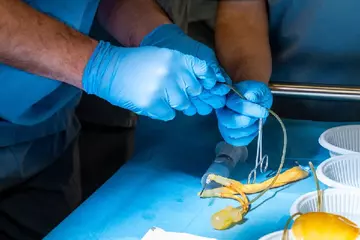
अन्डीसेंडेड टेस्टिकल का इलाज कैसे होता है?
गुप्तवृषणता या अन्डीसेंडेड टेस्टिकल के इलाज के लिए आमतौर पर सर्जरी का उपयोग किया जाता है। इस सर्जरी में सर्जन बहुत ही सावधानी से टेस्टिकल को वापिस अंडकोष की थैली में डालते हैं और सही जगह से जोड़ देते हैं। इसके अलावा बच्चे को एक खास हॉर्मोन का टीका भी दिया जा सकता है, जिससे अंडकोष को सही जगह पर लाने में मदद मिलती है। हालांकि, ये हॉर्मोन ट्रीटमेंट करवाने की सलाह नहीं दी जाती है क्योंकि ये सर्जरी के मुकाबले बहुत कम असरदार होता है।
(और पढ़ें - हार्मोन चिकित्सा के लाभ)

 गुप्तवृषणता के डॉक्टर
गुप्तवृषणता के डॉक्टर