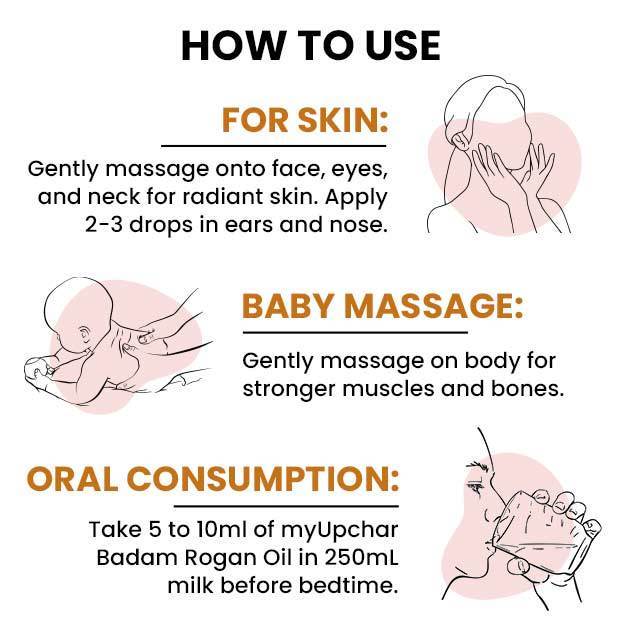
भारत में मलेरिया को एक आम रोग माना जाता है। मलेरिया हर वर्ष लाखों को लोगों को अपनी चपेट में लेता है, जिसमें बच्चों को भी शामिल किया जाता है। इस रोग में बच्चे को ठंड लगना, पसीना आना और बुखार आदि कुछ मुख्य लक्षण दिखाई देते हैं। भारत में उड़ीसा, छ्त्तीसगढ़, मध्य प्रदेश, महाराष्ट्र व झारखंड कुछ ऐसे प्रदेश हैं जहां से मलेरिया के अधिक मामले सामने आते हैं। हालांकि मलेरिया का इलाज संभव है, लेकिन बच्चों में मलेरिया की गंभीर स्थिति घातक हो सकती है।
इस रोग की गंभीरता के कारण आपको इस लेख में बच्चों में मलेरिया के बारे में विस्तार से बताया गया है। साथ ही आपको बच्चों में मलेरिया के लक्षण, बच्चों में मलेरिया के कारण, बच्चों का मलेरिया से बचाव और बच्चों के मलेरिया का इलाज आदि विषयों को भी विस्तार से बताने का प्रयास किया गया है।
(और पढ़ें - बच्चों की देखभाल कैसे करें)