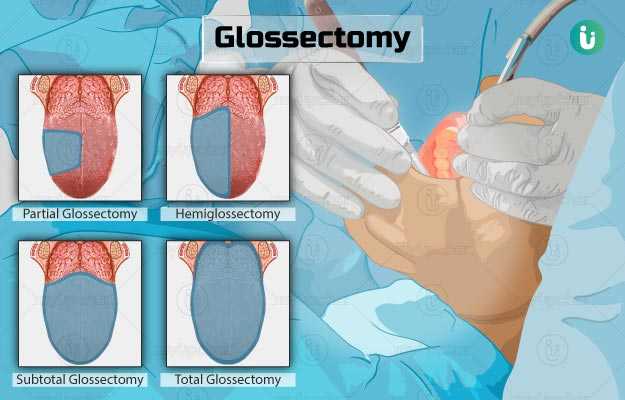
ग्लोसेक्टोमी एक सर्जिकल प्रक्रिया है, जिसमें जीभ को आंशिक, पूर्ण या अन्य प्रकार से हटा दिया जाता है। जिन लोगों को जीभ का कैंसर होता है, उन्हें ग्लोसेक्टोमी कराने की सलाह दी जाती है। यह सर्जरी अलग-अलग प्रकार से की जाती है। इसलिए इस ऑपरेशन के अलग-अलग नाम बताए जाते हैं: पार्शियल ग्लोसेक्टोमी, हेमी ग्लोसेक्टोमी, सबटोटल ग्लोस्केटोमी और टोटल ग्लोसेक्टोमी। ऑपरेशन के बाद उन मरीजों के बोलने और निगलने से जुड़ी समस्याओं में सुधार हो सकता है, जिनके लिए स्पीच थेरेपी और स्वैलो थेरेपी कराने का सुझाव दिया जाता है।
- ग्लोसेक्टोमी क्या है - What is Glossectomy in Hindi?
- ग्लोसेक्टोमी क्यों की जाती है - Why Glossectomy is done in Hindi?
- ग्लोसेक्टोमी से पहले की तैयारी - Preparations before Glossectomy in Hindi
- ग्लोसेक्टोमी कैसे की जाती है - How Glossectomy is done in Hindi?
- ग्लोसेक्टोमी के बाद देखभाल - Glossectomy after care in Hindi
- ग्लोसेक्टोमी की जटिलताएं - Glossectomy complications in Hindi
ग्लोसेक्टोमी क्या है - What is Glossectomy in Hindi?
ग्लोसेक्टोमी एक सर्जिकल प्रोसीजर है, जिसमें जीभ के आंशिक हिस्से या पूरी जीभ को हटा दिया जाता है। प्रमुख रूप से जीभ, मुंह और गले के कैंसर के इलाज के लिए यह ऑपरेशन किया जाता है।
हमारी जीभ दो हिस्सों से मिल कर बनी होती है। इसके सामने के हिस्से को ओरल टंग या मौखिक जिह्वा कहते हैं। नाम से ही पता चलता है कि इस हिस्से का इस्तेमाल हम बोलने व अन्य कार्यों के लिए करते हैं। जीभ का दूसरा हिस्सा इसका बेस होता है, जो गले से जुड़ा होता है।
ग्लोसेक्टोमी में जीभ का कितना हिस्सा निकाला जाए, यह इस बात पर निर्भर करता है कि ट्यूमर का साइज कितना है और वह किस जगह पर स्थित है। अगर ट्यूमर छोटा हो तो उसे हटाने के बाद छेद को सिल दिया जाता है या प्राकृतिक रूप से अपने आप ठीक होने के लिए उसे खुला भी छोड़ा जा सकता है। लेकिन अगर ट्यूमर बड़ा हो तो उसमें त्वचा का कोई हिस्सा या मांसपेशी (जिसे फ्लैप कहते हैं) को भर दिया जाता है। ट्यूमर को हटाए जाने के बाद उसकी माइक्रोस्कोपिक जांच की जाती है। परिणाम के आधार पर मरीज को और ट्रीटमेंट की जरूरत पड़ सकती है। ग्लोसेक्टोमी में ट्यूमर के आसपास स्थित कुछ सामान्य व स्वस्थ ऊतकों को भी हटा दिया जाता है, यह सुनिश्चित करने के लिए कि कोई भी कैंसरकारी कोशिका बाकी न रह जाए।
मुंह के कैंसर के लिए जीभ एक कॉमन साइट है। अगर जल्दी इसका पता चल जाए तो बीमारी के ठीक होने की संभावना काफी ज्यादा होती है। लेकिन अगर जीभ के दो-तिहाई हिस्से में कैंसर फैल जाए तो यह समस्या ओरल कैविटी कैंसर की श्रेणी में आ जाती है। इसे ओरल टंग कैंसर कहा जाता है। वहीं, अगर कैंसर जीभ के बाकी बचे हिस्से में भी फैल जाए तो इसे गले के कैंसर के रूप में देखा जाता है और टंग बेस कैंसर कहा जाता है। आमतौर पर जीभ के कैंसर के लिए सर्जरी की प्रक्रिया अपनाई जाती है। यह प्रोसीजर अन्य थेरेपी जैसे रेडिएशन थेरेपी या कीमोथेरेपी के साथ या उनके बिना भी अपनाया जा सकता है।
ग्लोसेक्टोमी क्यों की जाती है - Why Glossectomy is done in Hindi?
सामान्यतः जीभ का कैंसर होने पर ग्लोसेक्टोमी कराने की सलाह दी जाती है। यह सिर और गर्दन के कैंसर का एक प्रकार भी है, जिसके निम्नलिखित लक्षण हो सकते हैं-
- जीभ पर लाल या सफेद धब्बा या दाग पड़ जाना
- जीभ पर अल्सर या गांठ पड़ना
- मुंह में सुन्नता महसूस होना और इसका बने रहना
- गले में दर्द की समस्या जो ठीक न हो
- निगलने के दौरान दर्द होना
- जीभ से रक्तस्राव होना
- कान में दर्द (जो कि दुर्लभ है)
इसके अलावा, असामान्य तरीके से लंबी हुई जीभ (मैक्रोग्लोसिया) को सही करने के लिए भी ग्लोसेक्टोमी की जा सकती है। इस कंडीशन में बोलने, चबाने, निगलने और सांस लेने में दिक्कत हो सकती है। बेकविद-वीडमान सिंड्रोम जैसी कंडीशंस में मैक्रोग्लोसिया की समस्या देखने को मिलती है। निम्नलिखित कारणों व स्थितियों वाले लोग जीभ के कैंसर के अधिक खतरे में हो सकते हैं और उन्हें ग्लोसेक्टोमी कराने की जरूरत पड़ सकती है-
- तंबाकू का इस्तेमाल
- सूरज की रोशनी में ज्यादा समय बिताना, होंठों को सनलाइट से विशेष रूप से खतरा होता है
- अत्यधिक शराब का सेवन
- ह्यूमन पेपिलोमा वायरस की चपेट में आना
- अन्य हेल्थ कंडीशंस के कारण इम्यून सिस्टम कमजोर होना
- धूम्रपान की लत (सिगरेट पीने वालों में टंग कैंसर होने का खतरा नॉन-स्मोकर्स की अपेक्षा पांच गुना ज्यादा होता है)
- अफ्रीकी-अमेरिकी लोगों में श्वेतों की अपेक्षा जीभ के कैंसर का खतरा अधिक होने की बात कही जाती है
कब नहीं की जाती ग्लोसेक्टोमी?
- मेडिकली अनफिट, कुपोषण का शिकार, सर्जरी के लिए सहमति नहीं देने वाले, बोलने और निगलने से जुड़ी समस्याओं से उबरने में अयोग्य, सहायक थेरेपी पूरा नहीं कर पाने और कमजोर सामाजिक समर्थन वाले लोगों के लिए ग्लोसेक्टोमी की सलाह नहीं दी जाती।
- ऐसे लोगों के लिए भी यह सर्जरी उचित नहीं मानी जाती, जिनके ट्यूमर के मार्जिन को स्पष्ट रूप से नहीं बताया गया हो या जो डिस्टेंट मेटास्टेसिस (ऐसे कैंसर सेल्स जो ऑरिजिनल साइट से दूर ब्रेक होते हैं और दूसरे अंगों में फैल जाते हैं) से ग्रस्त हों।
- पार्शियल ग्लोसेक्टोमी के कुछ अंतर्विरोध भी बताए जाते हैं। मसलन, जब कैंसर नजदीकी अंगों में घुस जाता है या आधी जीभ को पार कर जाता है, तब पार्शियल ग्लोसेक्टोमी नहीं की जाती क्योंकि इसमें एक लिंगुअल आर्टेरी और हाइपोग्लोसल नर्व (वो आर्टेरी और नर्व जो जीभ तक सप्लाई पहुंचाती हैं) को प्रिजर्व करने की जरूरत होती है।
ग्लोसेक्टोमी से पहले की तैयारी - Preparations before Glossectomy in Hindi
ग्लोसेक्टोमी सर्जरी से पहली की तैयारी इस बात पर निर्भर करती है कि कैंसर किस स्टेज पर पहुंच चुका है। यह जीभ पर कहां है और पीड़ित की ओवरऑल हेल्थ कैसी है। इलाज से पहले यह पता लगाना जरूरी होता है कि मरीज को किस प्रकार की ग्लोसेक्टोमी की जरूरत है। इसके लिए कैंसर स्टेज के बारे में जांच की जाती है। मरीज का इलाज कर रहा अस्पताल या सर्जन उसकी मेडिकल हिस्ट्री चेक करेगा और कुछ रिस्क फैक्टर्स की मौजूदगी का पता लगाएगा, जैसे तंबाकू या अल्कोल का सेवन। डॉक्टर मरीज से कुछ सवाल कर सकता है। मसलन, उसमें कैंसर के लक्षण कब विकसित हुए और क्या उनमें किसी तरह का बदलाव आया है। साथ ही, मरीज की बायोप्सी और इमेजिंग टेस्ट हो सकते हैं, यह पता लगाने के लिए कैंसर कितना फैल चुका है।
सर्जरी से पहले की तैयारी के तहत होने वाले टेस्ट:
- बायोप्सी: इसमें ऊतकों के छोटे से सैंपल को प्रभावित अंग से हटा दिया जाता है। बायोप्सी तीन तरीके से की जाती है-
- फाइन नीडल एस्पिरेशन बायोप्सी: इसमें ट्यूमर वाली जगह पर सुई घुसाई जाती है और सिरिंज के जरिये सैंपल निकाल लिया जाता है।
- इनसिजिनल बायोप्सी: इसमें सर्जिकल नाइफ (चाकू) की मदद से सैंपल निकाला जाता है।
- पंच बायोप्सी: इसमें एक छोटे सर्कुलर ब्लेड के जरिये प्रभावित टिशू का एक हिस्सा हटा लिया जाता है।
- मुंह और गले का एक्स-रे
- कंप्यूटेड टोमोग्राफी यानी सीटी स्कैन
- पोजिट्रोन एमिशन टोमोग्राफी (पीईटी स्कैन)
यहां कैंसर की पांच स्टेजों के बारे में भी जान लेते हैं-
- स्टेज 0: इस स्टेज को कार्सिनोमा इन साइटू (मूल स्थान) के रूप में जाना जाता है, क्योंकि यह कैंसर की शुरुआत ही है।
- स्टेज I: इसे शुरुआती स्टेज बताया जाता है, जिसमें ट्यूमर दो सेंटिमीटर से ज्यादा बड़ा नहीं होता है और कैंसर लिम्फ नोड से आगे नहीं फैलता।
- स्टेज II: इस स्टेज में ट्यूमर का आकार दो सेंटिमीटर से अधिक हो जाता है, लेकिन चार सेंटिमीटर से कम रहता है। लिम्फ नोड्स तक यह अब भी नहीं पहुंचता।
- स्टेज III: इसमें या तो ट्यूमर का साइज चार सेंटिमीटर से अधिक हो जाता है या गर्दन में लिम्फ नोड्स तक फैल जाता है।
- स्टेज IV: यह कैंसर की सबसे एडवांस स्टेज है। इसमें बीमारी किसी भी आकार के साथ नजदीकी ऊतकों, लिम्फ नोड्स और शरीर के दूसरे अंगों में पहुंच जाती है।
इन सभी स्टेजों में से तीसरे और चौथे स्टेज के कैंसर के फिर से विकसित होने का खतरा अधिक होता है। सर्जरी, कीमोथेरेपी और रेडिएशन थेरेपी को जीभ के कैंसर का सबसे कॉमन ट्रीटमेंट माना जाता है।
ग्लोसेक्टोमी से पहले निम्नलिखित तैयारियां करनी होती हैं-
- सर्जरी के लिए मरीज का पहले ईसीजी (इलेक्ट्रोकार्डियोग्राम) होगा।
- उसे कुछ ब्लड टेस्ट देने होंगे, जिनमें कंप्लीट ब्लड काउंट, ब्लड क्लॉटिंग टाइम टेस्ट और लिवर फंक्शन टेस्ट जैसे परीक्षण शामिल होते हैं।
- हृदय और फेफड़ों की स्थिति जानने के लिए हार्ट और लंग फंक्शन टेस्ट भी करने की जरूरत पड़ सकती है। इससे सुनिश्चित हो सकेगा कि मरीज सर्जरी के लिए फिट है।
- वजन और खाने की चेकिंग के लिए मरीज का न्यूट्रीशनल असेसमेंट किया जाएगा।
- ट्रीटमेंट प्लान के तहत मरीज को अपना डेंटल चेकअप जरूर कराना चाहिए और अगर कोई समस्या हो तो इलाज कराना चाहिए।
- अगर मरीज स्मोकिंग करता है तो उसे इसे बंद कर देना चाहिए। ऐसा नहीं करने पर बीमारी में सुधार की रफ्तार कम हो सकती है, सर्जरी से जुड़े साइड इफेक्ट का खतरा बढ़ता है और कैंसर के फिर से आने का जोखिम ज्यादा हो जाता है।
- सर्जरी से एक रात पहले मरीज को जरूरी दवाओं के अलावा कुछ भी खाना या पीना नहीं चाहिए।
- अगर ऑपरेशन से पहले मरीज को बुखार, खांसी या संक्रमण के अन्य लक्षण महसूस हों तो डॉक्टर को बताना चाहिए।
ग्लोसेक्टोमी कैसे की जाती है - How Glossectomy is done in Hindi?
सर्जरी के दिन अस्पताल में निम्नलिखित प्रोसीजर फॉलो किया जाएगा-
- सर्जरी से पहले सुबह दांत और जीभ को जरूर साफ करें। ब्रशिंग के बाद माउथवॉश से गरारे भी करें।
- सर्जरी से पहले मरीज को कनसेंट फॉर्म भरना होगा। इसके बाद ही डॉक्टर सर्जरी परफॉर्म करेगा।
- अगर दवा लेना जरूरी है तो उसे कम से कम पानी के साथ लें।
- मरीज को एक खास ब्रश से गर्दन और सीने को रगड़ कर साफ करना होगा ताकि वैसे रोगाणु जो संक्रमण का कारण बन सकते हैं उन्हें हटाया जा सके।
- अगर ऑपरेशन के लिए जरूरी जगहों को शेव करना हो तो इसके लिए डॉक्टर मरीज से संपर्क करेगा।
- मरीज के हाथ में नस के जरिये एक इंट्रावीनस लाइन (नली) डाली जाएगी ताकि उसे जरूरत के हिसाब से दवाएं और तरल पदार्थ दिए जा सकें।
- जनरल एनेस्थीसिया देकर मरीज को सुला दिया जाएगा।
इसके बाद मरीज की ग्लोसेक्टोमी की जाती है, जिसे निम्नलिखित तरीके से अंजाम दिया जा सकता है-
- पार्शियल ग्लोसेक्टोमी: इस प्रोसीजर में कैंसर के कारण जीभ के प्रभावित एरिया को हटा दिया जाता है। इस पार्ट को हटाने के बाद घाव (चीरा) को सिल कर बंद कर दिया जाता है या इसे खुद ही ठीक होने के लिए खुला भी छोड़ा जा सकता है। अगर सर्जरी के लिए लंबा कट लगाया गया है तो उसे बंद करने के लिए शरीर के किसी और हिस्से की त्वचा लेनी पड़ सकती है। इस प्रक्रिया के बाद बोलने और निगलने से जुड़ी समस्याएं नहीं होती हैं।
- हेमीग्लोसेक्टोमी: इस प्रोसीजर में जीभ का एक हिस्सा हटा दिया जाता है।
- सबटोटल ग्लोसेक्टोमी: जीभ पर उभरने वाले बड़े ट्यूमरों के इलाज के लिए सबटोटल ग्लोसेक्टोमी की जाती है। इस प्रोसीजर में डॉक्टर जीभ का एक बड़ा हिस्सा निकाल देता है और एक अन्य सर्जरी के तहत उसे फिर से बनाता है (रीकन्स्ट्रक्शन सर्जरी) ताकि घाव ठीक हो सके और मरीज बोल और निगल सके।
- टोटल ग्लोसेक्टोमी: इस सर्जरी में पूरी जीभ हटा दी जाती है। अगर कैंसर कंठ तक पहुंच जाए तो ग्लोसेक्टोमी के साथ लैरिनगेक्टोमी (इसमें लैरिंग्स (वॉइस बॉक्स) को निकाल दिया जाता है) भी की जा सकती है। इस सर्जरी के बाद मरीज का खाना और बोलना मुश्किल हो सकता है। लैरिनगेक्टोमी के लिए सर्जन गर्दन को एक जगह से खोलेगा और उससे विंडपाइप को अटैच कर देगा। इसे ट्रैकियोस्टोमी कहते हैं, जो स्थायी भी हो सकती है। इसके चलते हो सकता है मरीज का सामान्य तरीके से बोल पाना संभव न रहे।
सर्जरी पूरे होने के बाद अस्पताल में निम्नलिखित स्टेप फॉलो किए जाते हैं:
- मरीज को रिकवरी रूम में शिफ्ट कर दिया जाता है। वहां अस्पताल का स्टाफ उस पर करीबी नजर बनाए रखता है।
- सांस लेने के लिए मरीज की गर्दन में ट्यूब लगा दी जाती है।
- शरीर से तरल पदार्थ निकालने और खाने के लिए और नलियां डाली जाती हैं।
- नसों में लगाई गई इंट्रावीनस लाइन से तरल पदार्थ के रूप में खाना दिया जाएगा, तब तक जब तक मरीज की हालत निगलने योग्य नहीं हो जाएगी, उसकी दवाइयां भी इसी लाइन के जरिए दी जाएंगी।
- एक नर्स हर चार घंटों में एक बड़ी सिरिंज और घोल की मदद से मरीज का मुंह साफ करेगी।
- अगर मरीज को सर्जरी वाले दिन ही घर भेजा जाता है तो उसे मुंह साफ करने से जुड़ा प्रोसीजर सीखना होगा, क्योंकि ऐसा हर बार खाने के बाद करना जरूरी होगा।
- सर्जरी किस स्तर पर की गई है और उसके बाद जीभ में कितनी मूवमेंट और सेंसेशन बची है, इसे ध्यान में रखते हुए मरीज को एक स्पीच थेरेपिस्ट की जरूरत पड़ सकती है ताकि वह सर्जरी के बाद भी बोल और निकल सके।
- आमतौर पर ग्लोसेक्टोमी के बाद मरीज को औसतन एक-दो दिन ही अस्पताल में रहना होता है। लेकिन रीकन्स्ट्रक्टिव सर्जरी होने पर उसे दो हफ्तों तक अस्पताल में रुकना पड़ सकता है।
ग्लोसेक्टोमी के बाद देखभाल - Glossectomy after care in Hindi
ग्लोसेक्टोमी के बाद निम्नलिखित बातों का ध्यान रखना होता है-
- घाव की देखभाल: ऑपरेशन के बाद डॉक्टर मरीज को मुंह साफ करने और घाव के कारण होने वाले संक्रमण को रोकने के लिए एक माउथवॉश प्रेस्क्राइब करेगा। मरीज को यह सुनिश्चित करना होगा कि खाना और उससे जुड़े अवशेष उसके मुंह में न फंसें। कुछ भी खाने या पीने के बाद मुंह को साफ करना नहीं भूलना है। आसानी से निगलने के लिए मरीज को लिक्विड फॉर्म में पेन मेडिसिन दी जाएगी।
- खान-पान का ध्यान: सर्जरी के बाद मरीज तरल पदार्थ लेना शुरू कर सकता है। इनमें जूस, दूध, मिल्कशेक, पु़डिंग, आइसक्रीम और सूप शामिल है। डॉक्टर मरीज को बताएगा कि वह कब सॉफ्ट फूड यानी आसानी से पचने वाला खाना खा सकता है। ग्लोसेक्टोमी के बाद खाना और पीना कभी-कभी समस्या पैदा कर सकता है। ऐसे में, मरीज की नाक में खाने की एक छोटी नली डाली जा सकती है। जब मरीज खाने योग्य हो जाएगा, तब इस नली को निकाल लिया जाएगा। इस ट्रांजिशन के बारे में एक स्वैलो थेरेपिस्ट मरीज को गाइड करेगा।
- गतिविधियां: सर्जरी के बाद सांस लेने और सर्कुलेशन से जुड़ी समस्याओं के मद्देनजर मरीज को अपने कमरे में ही इधर-उधर घूमने की सलाह दी जाएगी। इससे उसे ताकत विकसित करने में मदद मिलेगी और रिकवरी भी जल्दी होगी। सर्जरी के बाद दो से छह घंटे के अंदर मरीज बेड के सहारे बैठने लायक हो जाना चाहिए। इस दौरान डॉक्टर मरीज को गहरी सांस लेने और एक्सरसाइज करने की सलाह देगा ताकि सर्कुलेशन में सुधार हो। कुछ हफ्तों बाद सामान्य गतिविधियां कर सकते हैं। लेकिन पहले हफ्ते कड़ा व्यायाम करने से परहेज करना है। वहीं, शुरुआती दो हफ्तों के दौरान 11 किलोग्राम से ज्यादा वजन नहीं उठाना है। जब तक मरीज की स्ट्रेन्थ और मूवमेंट सामान्य नहीं हो जाते, तब तक ड्राइविंग नहीं करनी चाहिए।
- स्पीच केयर: ग्लोसेक्टोमी के बाद अधिकतर लोग साफ-साफ बोल पाते हैं। हालांकि, अगर सर्जरी से यह क्षमता प्रभावित होती है तो एक स्पीच-लैंग्वेज पैथोलॉजिस्ट की जरूरत पड़ सकती है। वह मरीज के बोलने की क्षमता का आंकलन करेगा और उसे बताएगा कि वह अपने कम्युनिकेशन को कैसे बेहतर कर सकता है। यहां बता दें कि ऑपरेशन के बाद बोलने में अंतर आ सकता है। मरीज की आवाज इस पर निर्भर करेगी की सर्जरी में कितनी जीभ निकाल दी गई है। अगर पूरी जीभ हटा दी जाए तो संभवतः मरीज फिर न बोल पाए।
डॉक्टर को कब दिखाना है?
सर्जरी के बाद निम्नलिखित परिस्थितियों में मरीज को तुरंत डॉक्टर को दिखाना चाहिए-
- जीभ में दर्द बढ़ने पर
- 102 डिग्री फारेनहाइट से ज्यादा बुखार होने पर
- अगर मुंह के स्वाद या सांस से जुड़ी गंध में बदलाव महसूस हो
- जीभ से मवाद जैसा स्राव होने लगे
- अगर जीभ के ऊतकों के रंग में परिवर्तन (सफेद, काला या स्लेटी) हो जाए
- जबड़ा खोलने में दिक्कत हो
- देखने, सुनने और स्वाद में बदलाव होने लगे
- चबाने, बोलने या निगलने में परेशानी हो
- गर्दन या मुंह में नया उभार (गांठ) या सूजन होना
ग्लोसेक्टोमी की जटिलताएं - Glossectomy complications in Hindi
अब बात करते हैं ग्लोसेक्टोमी से जुड़ी जटिलताओं व समस्याओं की-
- हीमोटोमा (खून जमा हो जाना)
- संक्रमण
- सलाइवरी फिस्ट्युला फॉर्मेशन (मुंह में एक छेद का बनना जिससे लार बनती है और मुंह से लीक होते हुए गर्दन में जाती है)
- श्वसन मार्ग का ब्लॉक हो जाना (इससे सांस लेने में दिक्कत होने लगती है)
- एस्पिरेशन (इसमें खाना या तरल पदार्थ ठीक से निगला नहीं जाता और पेट में जाने के बजाय फेफड़ों में घुस जाता है)
- निमोनिया
- बोलने में दिक्कत (लॉस ऑफ स्पीच)
- निगलने में परेशानी
- फ्लैप फेलियर (जीभ की रीकंस्ट्रक्शन सर्जरी के दौरान बनाए गए फ्लैप तक खून की सप्लाई न होने की वजह से)
- जीभ से ब्लीडिंग होना
- वजन कम होना
सर्जरी के बाद पहले साल में हर एक से तीन महीने में अस्पताल जाना होता है। दूसरे साल में यह विजिट दो से छह महीनों में करनी होती है। तीसरे से पांचवें साल में चार से आठ महीने में डॉक्टर के पास जाना होता है। छह साल बाद हर 12 महीनों में अस्पताल जाना होगा।
डिस्क्लेमर: इस आर्टिकल में दी गई जानकारी केवल पाठकों को शिक्षित करने के उद्देश्य से प्रकाशित की गई है। यह किसी भी प्रकार से एक क्वालिफाइड डॉक्टर द्वारा दी जाने वाली मेडिकल एडवाइस का विकल्प नहीं है।
सर्जरी की लागत
संदर्भ
- Oncolink [Internet]. Philadelphia: Trustees of the University of Pennsylvania; c2018. Surgical Procedures: Glossectomy
- Imperial College Healthcare NHS Trust [internet]. National Health Service. UK; Imperial College Healthcare
- UAB Medicine [Internet]. UAB Health System. Alabama. US; Partial/ Total Glossectomy
- Cancer Research UK [Internet]. London. UK; What is tongue cancer?
- Victor. S, et al. Partial glossectomy in a patient carrier of Beckwith–Wiedemann syndrome: Presentation of a case. Revista Española de Cirugía Oral y Maxilofacial (English Edition). October–December 2015; 37(4): Pages 202-206
- MOFFITT Cancer Center [Internet]. Florida. US; What Are the First Signs of Tongue Cancer?
- Cedars Sinai [Internet]: Cedars Sinai Medical Center. Los Angeles. US; Tongue Cancer
- Eugene N.M, Carl H.S. Operative Otolaryngology:Head and neck surgery. 3rd ed. Elseiver.
- Canadian Cancer Society [internet]. Toronto. Canada; Surgery for oral cancer
- St. Joseph's Healthcare Hamilton [Internet]. Ontario. Canada; Partial Glossectomy Surgery
- Thancguide [Internet]. Thyroid, Head and Neck Cancer Foundation. New York. US; Glossectomy
- UW Health: American Family Children's Hospital [Internet]. Madison (WI): University of Wisconsin Hospitals and Clinics Authority; Glossectomy