ऑर्किओपेक्सी एक सर्जिकल प्रोसीजर है, जिसे अन्डीसेंडेड टेस्टिकल की स्थिति में किया जाता है। अन्डीसेंडेड टेस्टिकल को हिन्दी भाषा में गुप्तवृषणता कहा जाता है। सामान्य रूप से जब बच्चा पेट में होता है, तो गर्भावस्था के अंतिम दिनों में शिशु के वृषण अंडकोष की थैली में उतर जाते हैं। हालांकि, यदि बच्चे के जन्म लेने के छह दिन बाद भी वृषण अंडकोष की थैली में न उतर पाएं तो ऑर्किओपेक्सी सर्जरी की जाती है। ऑर्किओपेक्सी सर्जरी की मदद से भविष्य में प्रजनन क्षमता में कमी, वृषण कैंसर या हर्निया आदि होने के खतरे को कम किया जा सकता है।
सर्जरी से पहले डॉक्टर बच्चे की शारीरिक जांच व कुछ अन्य नैदानिक परीक्षण करते हैं जैसे अल्ट्रासाउंड, ब्लड टेस्ट और यूरिन टेस्ट आदि। सर्जरी से पहले आपके बच्चे को खाली पेट रहना पड़ता है, जिसके लिए डॉक्टर सर्जरी से पहले वाली आधी रात के बाद बच्चे को स्तनपान न करवाने की सलाह देते हैं। सर्जरी शुरू करने से पहले ही आपको एक सहमति पत्र दिया जाएगा, जिसको अच्छे से पढ़कर हस्ताक्षर करना होता है। ऑर्किओपेक्सी सर्जरी को एनेस्थीसिया का इंजेक्शन लगाकर किया जाता है और इसे पूरा होने में लगभग एक घंटे का समय लगता है। यदि आपके बच्चे को स्वास्थ्य संबंधी कोई अन्य समस्या नहीं है, तो उसे सर्जरी वाले दिन ही घर भेजा जा सकता है। सर्जरी के बाद डॉक्टर बच्चे को ढीले-ढाले व आरामदायक कपड़े पहनाने की सलाह दे सकते हैं।
(और पढ़ें - अंडकोष निकालने की सर्जरी कैसे होती है)
- ऑर्किओपेक्सी सर्जरी क्या है - What is Orchiopexy in Hindi
- ऑर्किओपेक्सी का ऑपरेशन किसलिए की जाती है - Why is Orchiopexy done in Hindi
- ऑर्किओपेक्सी से पहले - Before Orchiopexy in Hindi
- ऑर्किओपेक्सी के दौरान - During Orchiopexy in Hindi
- ऑर्किओपेक्सी के बाद - After Orchiopexy in Hindi
- ऑर्किओपेक्सी की जटिलताएं - Complications of Orchiopexy in Hindi
ऑर्किओपेक्सी सर्जरी क्या है - What is Orchiopexy in Hindi
ऑर्किओपेक्सी सर्जरी किसे कहते हैं?
ऑर्किओपेक्सी एक सर्जरी प्रक्रिया है, जिसे गुप्तवृषणता का इलाज करने के लिए किया जाता है। गुप्तवृषणता को अन्डीसेंडेड टेस्टिकल भी कहा जाता है, जो वृषणों से संबंधित समस्या है।
वृषण शुक्राणु और टेस्टोस्टेरोन (पुरुष सेक्स हार्मोन) बनाने वाले अंगों का जोड़ा होता है। दोनों वृषण अंडकोष की थैली में मौजूद होते हैं, जो लिंग के नीचे स्थित है। अंडकोष की थैली का तापमान बाकी शरीर की तुलना में ठंडा रहता है, जो शुक्राणुओं के बनने के लिए जरूरी होता है।
(और पढ़ें - शुक्राणु की कमी के कारण)
जब बच्चा गर्भ में होता है, तो वृषण बच्चे के पेट के निचले हिस्से में बनते हैं। जन्म के बाद या गर्भावस्था के अंतिम दिनों में ये वृषण नीचे थैली में उतर आते हैं। कुछ मामलों में वृषणों को नीचे उतरने में छह महीने का समय भी लग जाता है। हालांकि, यदि आपके बच्चे का वृषण छह महीने तक भी अंडकोष की थैली में न आ पाए तो सर्जन ऑर्किओपेक्सी सर्जरी करवाने की सलाह दे सकते हैं। यह सर्जरी बच्चे के एक साल का होने से पहले ही की जाती है, ताकि भविष्य में जटिलताएं न हों।
(और पढ़ें - टेस्टोस्टेरोन बढ़ाने के घरेलू उपाय)
ऑर्किओपेक्सी का ऑपरेशन किसलिए की जाती है - Why is Orchiopexy done in Hindi
ऑर्किओपेक्सी क्यों की जाती है?
ऑर्किओपेक्सी को भविष्य में होने वाले निम्न जोखिमों को कम करने के लिए किया जाता है -
- वृषण कैंसर
- पुरुषों में प्रजनन क्षमता कम होना
- ग्रोइन में हर्निया (किसी छिद्र में कोई अंग या मांसपेशी फंस जाना)
- वृषण में मरोड़ (अंडकोष में रक्त पहुंचाने वाली नली में मरोड़ आ जाना)
- आत्मसम्मान और आत्मविश्वास की कमी
- शरीर में टेस्टोस्टेरोन की कमी
ऑर्किओपेक्सी किसे नहीं करवानी चाहिए?
निम्न स्थितियों में डॉक्टर ऑर्किओपेक्सी सर्जरी न करवाने की सलाह दे सकते हैं -
- सेगमेंटल वास एट्रेसिया
- डिटैच्ड एपिडीडिमिस
- पहले पेट संबंधी कोई सर्जरी हुई होना, जिसमें पेट की अंदरूनी परत को किसी कारण से चिपकाया गया हो
(और पढ़ें - टेस्टोस्टेरोन टेस्ट क्या है)
ऑर्किओपेक्सी से पहले - Before Orchiopexy in Hindi
ऑर्किओपेक्सी सर्जरी से पहले की तैयारी?
सर्जरी से पहले आपको निम्न तैयारियां करने की आवश्यकता पड़ सकती है -
- डॉक्टर शिशु के स्वास्थ्य की जांच करने के लिए उसका शारीरिक परीक्षण और कुछ अन्य टेस्ट करते हैं जैसे -
- ब्लड टेस्ट
- यूरिन टेस्ट
- अल्ट्रासाउंड टेस्ट
- सीटी स्कैन
- यदि आपके शिशु को कोई दवा या अन्य हर्बल उत्पाद दिया जा रहा है, तो डॉक्टर को उसके बारे में बता दें। ऐसा इसलिए क्योंकि हो सकता है, डॉक्टर उनमें से किसी दवा का सेवन बंद करने के लिए कह दें। (और पढ़ें - सर्जरी से पहले की तैयारी)
- यदि शिशु को पेसमेकर या मकैनिकल हार्ट वाल्व आदि लगा हुआ है, तो इस बारे में डॉक्टर को पहले ही बता दें।
- यदि बच्चे को वर्तमान में या पहले कभी किसी भी प्रकार का संक्रमण हुआ है, तो डॉक्टर को इस बारे में अवश्य बता दें।
- बच्चे को सर्जरी से पहले आधी रात के बाद कुछ भी न खाने या पिलाने की सलाह दी जाती है। हालांकि, सर्जरी से दो घंटे पहले बच्चे को स्तनपान या जूस आदि दिया जा सकता है।
- अंत में आपको सहमति पत्र दिया जाएगा, जिसपर हस्ताक्षर करके आप सर्जन को सर्जरी करने की सलाह दे सकते हैं।
(और पढ़ें - स्तनपान से जुड़ी समस्याएं)
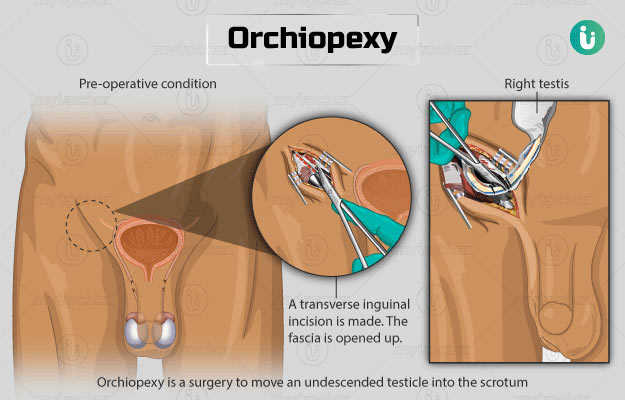
ऑर्किओपेक्सी के दौरान - During Orchiopexy in Hindi
ऑर्किओपेक्सी कैसे की जाती है?
ऑर्किओपेक्सी सर्जरी को शुरू करने से पहले डॉक्टर बच्चे को एनेस्थीसिया का इंजेक्शन देते हैं, जिससे बच्चा ऑपरेशन के दौरान गहरी नींद में सोता रहता है और उसे कुछ महसूस नहीं होता है। ऑर्किओपेक्सी सर्जरी को निम्न तरीकों के अनुसार किया जाता है -
- सर्जन शिशु के ग्रोइन (पेडू) में कहीं पर एक कट या कई छोटे-छोटे कट (लेप्रोस्कोपिक ऑर्किओपेक्सी में) लगाते हैं। (और पढ़ें - लेप्रोस्कोपी क्या है)
- छिद्र की मदद से उपर रुके हुए वृषण और उससे जुड़ी नली को खोजा जाता है। नली के आस-पास चिपके हुए ऊतकों को हटा दिया जाता है, ताकि वृषण नीचे अंडकोष की थैली तक जा सके। (और पढ़ें - अंडकोष में दर्द का इलाज)
- इसके बाद बच्चे के अंडकोष में एक छोटा सा चीरा लगाया जाता है, जिसकी मदद से वृषण के लिए थैली बनाई जाती है।
- अंडकोष में बनाई गई थैली में उस वृषण को रख दिया जाएगा।
- इस प्रक्रिया के बाद घुलनशील टांके की मदद से सर्जरी के लिए लगाए गए चीरों को बंद कर दिया जाता है। (और पढ़ें - टांके कैसे लगाते हैं)
इस सर्जरी में एक वृषण को नीचे उतारने के लिए लगभग एक घंटे का समय लगता है। सर्जरी के बाद आपके बच्चे के शारीरिक संकेतों को ध्यानपूर्वक निरीक्षण में रखा जाएगा। हालांकि, यदि शिशु को स्वास्थ्य संबंधी कोई अन्य समस्या है, तो हो सकता है उसे थोड़े अधिक समय के लिए अस्पताल में रखा जाए।
(और पढ़ें - वृषण में दर्द के लक्षण)
ऑर्किओपेक्सी के बाद - After Orchiopexy in Hindi
ऑर्किओपेक्सी के बाद की देखभाल
सर्जरी के बाद जब बच्चा घर आ जाता है, तो उसकी निम्न तरीके से देखभाल करनी चाहिए -
घाव की देखभाल
- जब तक सर्जरी के घाव ठीक न हो जाएं उन्हें सूखे व साफ रखें (और पढ़ें - घाव सुखाने के घरेलू उपाय)
- यदि बच्चा लंगोट (नैपी) पहनता है, तो उसे समय-समय पर बदलते रहें ताकि सर्जरी वाले घाव गीले न हो पाएं
- शिशु को ढीले-ढाले व आरामदायक कपड़े पहना कर रखें, ताकि उसके सर्जरी वाले घावों पर दबाव न पड़े
नहलाना
- सर्जरी के बाद लगभग एक हफ्ते तक बच्चे को नहलाने की अनुमति नहीं दी जाती है। हालांकि, इसकी बजाए गीले कपड़े की मदद से सर्जरी के घावों से बचाते हुए शिशु के शरीर को साफ किया जा सकता है।
- एक हफ्ते तक किसी भी साबुन या अन्य क्लींजर का इस्तेमाल करने की सलाह नहीं दी जाती है। (और पढ़ें - नवजात शिशु को नहलाने का तरीका)
दवाएं
- सर्जरी के बाद कुछ दिनों तक बच्चे को दर्द हो सकता है, जिसके लिए डॉक्टर पैरासिटामोल व अन्य पेन किलर दवाएं देते हैं। इन दवाओं को डॉक्टर के निर्देशों के अनुसार ही देना चाहिए।
- सर्जरी के घावों में संक्रमण से बचाव के लिए डॉक्टर एंटीबायोटिक दवाएं देते हैं, जिनका इस्तेमाल भी डॉक्टर के निर्देशों के अनुसार ही किया जाना चाहिए।
- शिशु को कुछ समय के लिए उल्टी की समस्या भी हो सकती है, जिसकी रोकथाम के लिए एंटीमेटिक दवाएं दी जाती हैं (और पढ़ें - उल्टी रोकने के उपाय)
डॉक्टर को कब दिखाएं
यदि ऑर्किओपेक्सी सर्जरी के बाद बच्चे को निम्न लक्षण महसूस हो रहे हैं, तो जल्द से जल्द डॉक्टर से इस बारे में बात कर लें -
- बुखार
- ठंड लगना
- भूख न लगना या कम भूख लगना
- थकान महसूस होना
- दर्द अधिक तीव्र हो जाना
- पेशाब करने में दर्द व तकलीफ होना
- लगातार मतली व उल्टी की समस्या रहना (और पढ़ें - नवजात शिशु को उल्टी करने का कारण)
इसके अलावा यदि सर्जरी वाले स्थान पर निम्न लक्षण महसूस हो रहे हैं, तो जितना जल्दी हो सके डॉक्टर को दिखा लें -
- सूजन
- लालिमा
- नील पड़ना
- रक्तस्राव होना
- मवाद आना
- छूने पर तीव्र दर्द होना (ऐसे में बच्चा जोर से रोने लगता है) (और पढ़ें - पेशाब में पस आने का कारण)
यदि बच्चे के पेशाब करने से संबंधी निम्न लक्षण हो रहे हैं, तो भी तुरंत डॉक्टर से संपर्क करें -
- पेशाब से बदबू आना
- बार-बार पेशाब आना
- सामान्य से कम पेशाब आना
- पेशाब के रंग में बदलाव
- पेशाब के साथ रक्त आना
(और पढ़ें - बैक्टीरियल इन्फेक्शन का इलाज)
ऑर्किओपेक्सी की जटिलताएं - Complications of Orchiopexy in Hindi
ऑर्किओपेक्सी से क्या जोखिम हो सकते हैं?
ऑर्किओपेक्सी सर्जरी से निम्न जोखिम व जटिलताएं हो सकती हैं -
- संक्रमण
- रक्तस्राव होना
- सांस लेने में कठिनाई या सांस फूलना
- अंडकोष सिकुड़ना
- सर्जरी की मदद से भी वृषण को अंडकोष में न ला पाना
इसके अलावा एनेस्थीसिया या सर्जरी में इस्तेमाल की जाने वाली दवाओं व अन्य पदार्थों से एलर्जी होना भी सर्जरी से जुड़ी एक जटिलता हो सकती है।
(और पढ़ें - अंडकोष में सूजन का इलाज)
सर्जरी की लागत
संदर्भ
- Beth Israel Lahey Health: Winchester Hospital [Internet]. Winchester. Maryland. US; Orchiopexy—Open Surgery
- Urology Care Foundation [Internet]. American Urological Association. Maryland. US; What are Undescended Testicles (Cryptorchidism)?
- National Health Service [Internet]. UK; Undescended testicles
- Better health channel. Department of Health and Human Services [internet]. State government of Victoria. Australia; Undescended testicles
- Burgu Berk. et al. Pediatric Urology. [Published on Dec 1, 2010] Chp 43. Cryptorchidism. Pg no 563-576
- Jameson JL, et al, eds. Endocrinology: Adult and Pediatric. 6th ed. Philadelphia, PA: Elsevier Saunders; 2013
- Chung DH. Pediatric surgery. In: Townsend CM, Beauchamp RD, Evers BM, Mattox KL, eds. Sabiston Textbook of Surgery. 20th ed. Philadelphia, PA: Elsevier; 2017:chap 66.
- Elder JS. Disorders and anomalies of the scrotal contents. In: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Nelson Textbook of Pediatrics. 21st ed. Philadelphia, PA: Elsevier; 2020:chap 560.
- Barthold JS, Hagerty JA. Etiology, diagnosis, and management of the undescended testis. In: Wein AJ, Kavoussi LR, Partin AW, Peters CA, eds. Campbell-Walsh Urology. 11th ed. Philadelphia, PA: Elsevier; 2016:chap 148.
- West Suffolk: NHS Foundation Trust [Internet]. National Health Service. UK; Orchidopexy in children
- Queensland Health [Internet]. Queensland Government. Australia; Orchidopexy
- Srinivasan A, Ghanaat M. Laparoscopic orchiopexy. In: Bishoff JT, Kavoussi LR, eds. Atlas of Laparoscopic and Robotic Urologic Surgery. 3rd ed. Philadelphia, PA: Elsevier; 2017:chap 42.
- Children's Hospital of Los Angeles [Internet]. California. US; Care of your child after orchiopexy surgery
- Royal Berkshire Hospital [Internet]. NHS Foundation Trust. National Health Service. UK; Orchidopexy