प्ल्यूरेक्टोमी में फेफड़ों को कवर करने वाली बाहरी और अंदरूनी लेयर को आंशिक या पूरी तरह से हटा दिया जाता है। इन पतली लेयर्स को प्ल्यूरल लाइनिंग कहते हैं, जो फेफड़ों और सीने के बीच स्थित होती है। यह सर्जरी न्यूमोथोरैक्स (फेफड़ों का संकुचित होना) या प्ल्यूरल लाइनिंग के कैंसर जैसी समस्याओं में की जाती है। सर्जरी से एक रात पहले से मरीज को खाना-पीना छोड़ना होता है। यह ऑपरेशन जनरल एनेस्थीसिया के तहत किया जाता है। प्रोसीजर पूरा होने के बाद मरीज को उस जगह का विशेष ध्यान रखने को कहा जाता है, जहां सर्जरी के लिए चीरा लगाया गया था। घाव के पूरी तरह ठीक होने तक इसे हमेशा साफ और सूखा रखना होता है। ऑपरेशन की प्रक्रिया पूरी होने के छह हफ्ते बाद मरीज को अस्पताल आकर अपने स्वास्थ्य की जांच कराने की सलाह दी जाती है।
- प्ल्यूरेक्टोमी क्या है - What is Pleurectomy in Hindi
- प्ल्यूरेक्टोमी क्यों की जाती है - Why Pleurectomy is done in Hindi
- प्ल्यूरेक्टोमी से पहले की तैयारी - Preparations before Pleurectomy in Hindi
- प्ल्यूरेक्टोमी कैसे की जाती है - How is Pleurectomy done in Hindi
- प्ल्यूरेक्टोमी के बाद देखभाल - Pleurectomy after care in Hindi
- प्ल्यूरेक्टोमी की जटिलताएं - Pleurectomy Complications in Hindi
प्ल्यूरेक्टोमी क्या है - What is Pleurectomy in Hindi
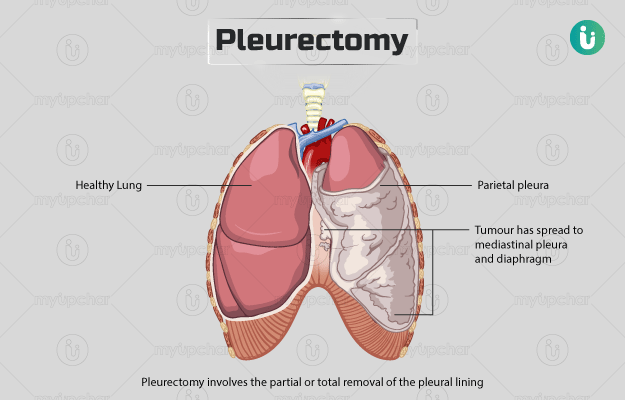
प्ल्यूरेक्टोमी एक सर्जिकल प्रोसीजर है, जिसमें फेफड़ों के एक महत्वपूर्ण भाग प्ल्यूरा को आंशिक या पूर्ण रूप से हटा दिया जाता है। यह एक पतली, नम और डबल लेयर वाली झिल्ली होती है, जो सीने (चेस्ट वॉल) और फेफड़ों के बीच पाई जाती है। प्ल्यूरा की बाहरी लेयर पसलियों से और आंतरिक लेयर फेफड़ों से जुड़ी होती है। अगर किसी व्यक्ति के इस हिस्से में हवा फंस या अटक जाए, तो फेफड़ों के लिए समस्या पैदा हो सकती है। इस कंडीशन को न्यूमोथोरैक्स कहते हैं, जिसमें पीड़ित को सांस लेने में तकलीफ हो सकती है और उसके फेफड़े सिकुड़ जाते हैं। प्ल्यूरेक्टोमी फेफड़ों को सीने के साथ जोड़ कर रखते हुए इस सिकुड़न को रोकने का काम करती है।
(और पढ़ें- सीओपीडी क्या है)
इसके अलावा, यह सर्जरी प्ल्यूरल मेसोथेलियोमा (प्ल्यूरल लाइनिंग से जुड़ा कैंसर) से पीड़ित लोगों का जीवनकाल बढ़ाने के लिए भी की जाती है। इस कंडीशन में प्ल्यूरा के अंदर तरल पदार्थ इकट्ठा हो जाता है। मरीज को इससे बचाने के लिए सर्जन दो तरह की प्रक्रियाओं को एकसाथ अप्लाई कर सकते हैं। वे डिकोर्टिकेशन (लेयर या झिल्ली को हटाना) और प्ल्यूरेक्टोमी के जरिये कैंसर कोशिकाओं को प्ल्यूरल लाइनिंग से हटा सकते हैं।
(और पढ़ें - फेफड़ों की बीमारी)
प्ल्यूरेक्टोमी क्यों की जाती है - Why Pleurectomy is done in Hindi
प्ल्यूरेक्टोमी को निम्नलिखित कंडीशन्स में किया जाता है:
न्यूमोथोरैक्स: इस कंडीशन के होने पर प्ल्यूरेक्टोमी प्रोसीजर अपनाने की स्थिति पैदा हो सकती है। न्यूमोथोरैक्स के लक्षण इस प्रकार हैं:
- खांसी
- सीने में खिंचाव या कसाव महसूस होना
- तनाव, चिंता और टेंशन महसूस होना
- हृदय गति का बढ़ना
- सांस फूलना (कम समय के लिए)
- त्वचा का रंग नीला होना
- सीने में अचानक तेज दर्द होना, जो गहरी सांस लेने या खांसने पर बढ़ जाए
हानिकारक प्ल्यूरल मेसोथेलियोमा: यह कंडीशन ऐस्बेस्टोस खनिज के संपर्क में आने के कारण होती है। (शरीर में पाए जाने वाले छह सिलिकेट धातु) इस समस्या से जुड़े लक्षण इस प्रकार हैं:
- लगातार खांसी आना
- चेस्ट पेन
- थकान
- तेज बुखार और पसीना आना, खासकर रात में
- सांस लेने में तकलीफ
- उंगलियों के आगे के भाग (फिंगरटिप्स) में सूजन
प्ल्यूरेक्टोमी किसे नहीं करवानी चाहिए?
अगर कैंसर प्ल्यूलर लाइनिंग से आगे फैलकर पेट या सीने के बाकी आधे हिस्से (कॉन्ट्रेलेटरल हेमिथोरैक्स) में फैल जाए तो शायद डॉक्टर इस सर्जरी को परफॉर्म न करें।
प्ल्यूरेक्टोमी से पहले की तैयारी - Preparations before Pleurectomy in Hindi
प्ल्यूरेक्टोमी को अंजाम देने से पहले मरीज और डॉक्टरों को कई तैयारियां करनी होती हैं। मरीज का इलाज कर रहे डॉक्टर उसकी शारीरिक जांच करते हैं। इसके तहत मरीज को निम्नलिखित टेस्ट करवाने को कहा जाता है:
- सीने का एक्स-रे: चेस्ट एक्स-रे की स्कैनिंग से मरीज के फेफड़ों और हृदय की जांच करने में मदद मिलती है।
- ब्लड टेस्ट: इस प्रकार के परीक्षणों से सर्जरी को लेकर मरीज के संपूर्ण स्वास्थ्य का मूल्यांकन करने में मदद मिलती है।
- इकोकार्डियोग्राम: यानी की ईसीजी, जो मरीज के हृदय की विद्युतीय गतिविधि को मांपने में मदद करता है।
- अल्ट्रासाउंड: मरीज की अल्ट्रासाउंड स्कैनिंग कर उसके शरीर के अंदरूनी अंगों की तस्वीरें ली जा सकती हैं, जिससे फेफड़ों में जमे तरल पदार्थ का पता लगाया जा सकता है।
- स्पाइरोमेट्री: इस टेस्ट में स्पाइरोमीटर नाम की मशीन का इस्तेमाल कर यह पता लगाया जाता है कि मरीज श्वसन प्रक्रिया के दौरान कितनी सांस ले और छोड़ पा रहा है।
- लंग फंक्शन टेस्ट: इन परीक्षणों से फेफड़ों की क्षमता का आंकलन करने में मदद मिलती है यानी यह पता चलता है कि फेफड़ें कितनी हवा को होल्ड कर सकते हैं।
- मैग्नेटिक रेजोनेंस इमेजिंग यानी एमआरआई
- कंप्यूटेड टोमोग्राफी (सीटी) स्कैन: एमआरआई और सीटी स्कैन से आंतरिक अंगों की थ्री-डाइमेंशनल तस्वीरें ली जाती हैं।
इसके अलावा अन्य बातों का भी ध्यान रखना होता है, जैसे:
- मरीज को एक रात पहले से फास्टिंग पर जाना पड़ता है।
- सर्जरी से पहले डॉक्टर मरीज को एक न्यूट्रीशनल ड्रिंक दे सकते हैं, जिसे दिन में तीन बार लेना होता है, 3 दिनों तक।
- मरीज जितनी भी दवाइयां लेता हैं, उन सबकी जानकारी डॉक्टर को देनी होती है। इनमें प्रेस्क्राइब और नॉन-प्रेस्क्राइब दवाओं के अलावा, जड़ी-बूटियां, विटामिन और अन्य सप्लीमेंट की जानकारी शामिल होती है। अगर मरीज रक्त को पतला करने वाली दवाएं (जैसे एस्पिरिन, विटामिन ई, इबूप्रोफिन और वॉरफैरिन) ले रहा हो तो उसे सर्जरी के लिए कुछ समय तक इनके सेवन को बंद करने को कहा जा सकता है।
- सिगरेट पीने वालों को सर्जरी से कुछ हफ्ते पहले धूम्रपान बंद करने की सलाह दी जा सकती है, क्योंकि इससे सर्जरी के बाद घाव भरने में अधिक समय लग सकता है और कॉम्प्लिकेशंस पैदा होने का खतरा रहता है।
- अगर मरीज एक दिन में अल्कोहल के एक या दो से ज्यादा ड्रिंक लेता है तो उसे इस बारे में डॉक्टर को सूचित करना चाहिए।
- सर्जरी के बाद संभवतः मरीज को ड्राइव न करने की सलाह दी जा सकती है। ऐसे में उसे अपने साथ किसी मित्र या परिवार के सदस्य को साथ रखना चाहिए, जो मरीज को सर्जरी के बाद घर ले जाए।
- सर्जरी से पहले मरीज को अस्पताल या डॉक्टर द्वारा दिए गए कन्सेंट (सहमति) फॉर्म पर हस्ताक्षर करना होगा।
(और पढ़ें - सर्जरी से पहले की तैयारी)
प्ल्यूरेक्टोमी कैसे की जाती है - How is Pleurectomy done in Hindi
प्ल्यूरेक्टोमी में निम्नलिखित स्टेप फॉलो किए जाते हैं:
- सर्जरी की शुरुआत में मरीज को ऑपरेशन थिएटर में टेबल पर एक साइड होकर हाथ सिर से ऊपर रखते हुए लेटने को कहा जाता है।
- एनेस्थीसिया विशेषज्ञ मरीज को सामान्य एनेस्थीसिया देता है ताकि वह सर्जरी के दौरान सोया या सुन्न रहे।
- मरीज के सुन्न होने के बाद सर्जन उसके सीने के (बीमारी से प्रभावित) साइड पर कट लगाएगा ताकि फेफड़ों तक पहुंचा जा सके।
- इसके बाद सर्जन पसलियों को अलग करने के लिए रिट्रैक्टर नामक एक विशेष यंत्र का इस्तेमाल करेगा।
- पहले पराइटल प्ल्यूरा (प्ल्यूरा की बाहरी झिल्ली) और मीडियास्टाइनल प्ल्यूरा (दोनों फेफड़ों के बीच की जगह पर स्थित प्ल्यूरा) पर कट लगाया जाएगा।
- इसके बाद डॉक्टर बाहरी और आंतरिक दोनों प्ल्यूरा को सावधानी के साथ हटाएंगे।
- मेसोथेलियोमा में सर्जन ट्यूमर सेल्स को भी निकाल सकते हैं।
- अगर ट्यूमर डायाफ्राम तक फैल गया है (C आकार की एक मांसपेशी, जो फेफड़ों और हृदय के नीचे स्थित होती है) तो सर्जन डायाफ्राम को भी हटा देते हैं और इसका कृत्रिम रूप तैयार करते हैं।
- इसके बाद चेस्ट ट्यूब लगायी जाती है ताकि फेफड़ों से हो रहे एयर लीकेज के मैनेज किया जा सके।
- अंतिम स्टेप के तहत सर्जन टांके लगाकर चीरे को बंद कर देते हैं।
इस पूरी सर्जिकल प्रक्रिया को पूरा होने में लगभग एक घंटे का समय लगता है। ऑपरेशन के बाद मरीज को पांच से सात दिन अस्पताल में रहना पड़ सकता है।
सर्जरी के बाद मेडिकल टीम मरीज को रिकवरी रूम में शिफ्ट कर देती है। यहां उसे डॉक्टरों की निगरानी में रखा जाता है। एक बार शरीर के अंगों की गतिविधियां सामान्य हो जाएं, उसके बाद मरीज को मेडिकल वार्ड भेज दिया जाता है। यहां उसे खाने में तरल चीजें दी जाती हैं। यह काम नली के जरिये किया जाता है, जो उसके हाथ में लगाई जाती है। साथ ही, आसानी से सांस लेने के लिए ऑक्सीजन मास्क भी मुहैया कराया जाता है।
वहीं, मेडिकल स्टाफ (नर्स) दर्द से राहत देने के लिए दवाइयां देंगे। बाद की प्रक्रिया के तहत मरीज को (संभवतः शाम को) मेडिकल स्टाफ बैठने और चलने के लिए प्रोत्साहित करते हैं। ऐसा करने का मकसद यह जानना होता है कि मरीज अच्छे से रिकवर हो रहा है और उसके फेफड़ों की क्षमता बढ़ रही है। सर्जरी के बाद सीने में एयर लीकेज और ड्रेनेज के रुकने के बाद ट्यूब को हटा लिया जाएगा। इसके बाद मरीज को घर भेज दिया जाएगा।
प्ल्यूरेक्टोमी के बाद देखभाल - Pleurectomy after care in Hindi
घर लौटने के बाद निम्नलिखित बातों का ध्यान रखना होगा
- घाव का उपचार और सफाई:
- सर्जरी वाली जगह पर नील पड़ना, घाव के आसपास सुन्नता या पीड़ा महसूस करना सामान्य बात है।
- आराम के दौरान यह सुनिश्चित करें कि घाव वाला हिस्सा ठीक होने तक साफ और सूखा रहे।
- सर्जरी के बाद मरीज को सामान्य रूप से नहाने दिया जा सकता है। हालांकि ऐसा करते समय साबुन को घाव पर रगड़ने या उसे पूरी तरह भिगोने से बचना चाहिए।
- जब तक डॉक्टर कहे तब तक घाव वाली जगह पर लगी पट्टी को हर दिन के साथ बदलना चाहिए।
- दवाएं
- सर्जिकल पेन से राहत देने के लिए डॉक्टर मरीज को दर्द निवारक दवाएं प्रिस्क्राइब करेंगे।
- गतिविधि
- सर्जरी के दो हफ्ते बाद डॉक्टर मरीज को हल्के काम करने को कह सकता है और भारी चीजों को उठाने से मना कर सकता है।
- जल्दी रिकवरी के लिए रोजाना वॉक करने की सलाह दी जा सकती है। शुरू में कम दूरी तय करें और बाद में धीरे-धीरे बढ़ाएं।
- सब सामान्य रहे तो ऑपरेशन के चार से आठ हफ्तों के बाद मरीज फिर से काम करना शुरू कर सकता है।
- कार्य और यात्रा
- मरीज को डॉक्टर से पूछने के बाद ही काम और ड्राइविंग शुरू करनी चाहिए।
- सर्जरी के बाद मरीज को छह हफ्तों तक के लिए हवाई यात्रा न करने को कहा जा सकता है।
- डॉक्टर के पास कब जाना है? प्ल्यूरेक्टोमी के बाद निम्नलिखित लक्षण अनुभव होने पर डॉक्टर से तुरंत संपर्क करना चाहिए:
- खाने पीने में समस्या
- बलगम में खून आना
- सांस लेने में परेशानी
- 101 डिग्री फारेनहाइट या उससे ज्यादा बुखार होना
- घाव वाली जगह से मवाद निकलना
- गर्दन, चेहरे, पांव या छाती में सूजन
- दवा लेने के बाद भी दर्द जारी रहना
- हरे या पीले रंग के बलगम के साथ लगातार खांसी आना
प्ल्यूरेक्टोमी की जटिलताएं - Pleurectomy Complications in Hindi
मेडिकल विशेषज्ञ प्ल्यूरेक्टोमी के जोखिमों का भी जिक्र करते हैं। इस सर्जरी से जुड़े जोखिम निम्नलिखित हैं:
- सबक्यूटेनियस एम्फसीमा (फेफड़ों के आसपास त्वचा के नीचे से एयर लीकेज होना)
- रक्तस्राव
- चेस्ट कैविटी में बार-बार तरल पदार्थ जमा होना
- डायाफ्राम, खाने की नली या सांस की नली का क्षतिग्रस्त होना
- निमोनिया
- हृदय गति प्रभावित होना
- रक्त वाहिकाओं या फेफड़ों में चोट लगना
- फेफड़ों का ठीक प्रकार से न फूलना
- दर्द
- संक्रमण
सर्जरी की लागत
संदर्भ
- Beth Israel Lahey Health: Winchester Hospital [Internet]. Winchester. Maryland. US; Pleural Effusion
- University Hospitals Bristol and Weston [Internet]. NHS Foundation Trust. National Health Service. UK; Pleurectomy
- Vlahu T, Vigneswaran WT. Pleurectomy and decortication. Ann Transl Med. 2017 Jun;5(11):246. PMID: 28706914.
- Murphy DJ, Gill RR. Overview of treatment related complications in malignant pleural mesothelioma. Ann Transl Med. 2017;5(11):235. PMID: 28706903.
- National Health Service [Internet]. UK; Mesothelioma
- Putnam JB. Lung, chest wall, pleura, and mediastinum. In: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. Sabiston Textbook of Surgery. 20th ed. Philadelphia, PA: Elsevier Saunders; 2017:chap 57.
- Alfille PH, Wiener-Kronish JP, Bagchi A. Preoperative evaluation. In: Broaddus VC, Mason RJ, Ernst JD, et al, eds. Murray and Nadel's Textbook of Respiratory Medicine. 6th ed. Philadelphia, PA: Elsevier Saunders; 2016:chap 27.
- Feller-Kopman DJ, Decamp MM. Interventional and surgical approaches to lung disease. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25th ed. Philadelphia, PA: Elsevier Saunders; 2016:chap 101.
- Oxford University Hospitals [internet]: NHS Foundation Trust. National Health Service. U.K.; Surgery for Pneumothorax
- Liverpool Heart and Chest Hospital: NHS Foundation Trust [Internet]. National Health Service. US; Pleurectomy
- Guy's and St. Thomas' Hospital: NHS Foundation Trust [Internet]. National Health Service. UK; Recovery after lung surgery
- Dexter EU. Perioperative care of the thoracic surgical patient. In: Selke FW, del Nido PJ, Swanson SJ, eds. Sabiston and Spencer Surgery of the Chest. 9th ed. Philadelphia, PA: Elsevier; 2016:chap 4.