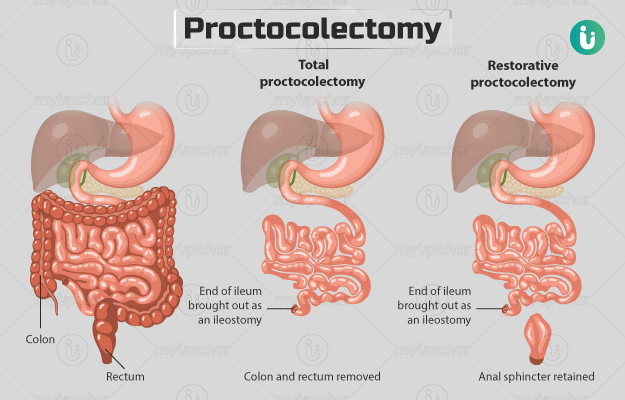
प्रोक्टोकोलेक्टॉमी एक विशेष सर्जरी प्रोसीजर है, जिसकी मदद से कोलन और रेक्टम दोनों को निकाल दिया जाता है। कोलन (बृहदांत्र), रेक्टम (मलाशय) और एनस (गुदा) ये बड़ी आंत के तीन भाग हैं, जो मलत्याग की प्रक्रिया चलाते हैं। कैंसर या आईबीडी जैसे रोगों के कारण ये अंग पूरी तरह से क्षतिग्रस्त हो जाते हैं और इन्हें सर्जरी की मदद से निकालना पड़ता है।
इस प्रोसीजर को को टोटल (जिसमें कोलन, रेक्टम और एनस को निकाल दिया जाता है) या रेस्टोरेक्टिव (कोलन व एनस को निकाल दिया जाता है और एनस को छोड़ दिया जाता है) प्रोक्टोकोलेक्टॉमी के रूप में किया जा सकता है। अंगों को निकालने के बाद पेट में एक छिद्र बनाया जाता है, जिसको अंदर से बड़ी आंत के बचे हुए अंतिम सिरे से जोड़ दिया जाता है। इस छिद्र को इलियोस्टॉमी कहा जाता है, जिसकी मदद से मल को शरीर से बाहर निकाला जाता है।
(और पढ़ें - कोलोस्टोमी क्या है)
- प्रोक्टोकोलेक्टॉमी क्या है - What is Proctocolectomy in Hindi
- प्रोक्टोकोलेक्टॉमी क्यों की जाती है - Why is Proctocolectomy done in Hindi
- प्रोक्टोकोलेक्टॉमी से पहले - Before Proctocolectomy in Hindi
- प्रोक्टोकोलेक्टॉमी के दौरान - During Proctocolectomy in Hindi
- प्रोक्टोकोलेक्टॉमी के बाद - After Proctocolectomy in Hindi
- प्रोक्टोकोलेक्टॉमी की जटिलताएं - Complications of Proctocolectomy in Hindi
प्रोक्टोकोलेक्टॉमी क्या है - What is Proctocolectomy in Hindi
प्रोक्टोकोलेक्टॉमी एक सर्जरी प्रोसीजर है, जिसका उपयोग बृहदांत्र और मलाशय को निकालने के लिए किया जाता है। बृहदांत्र, मलाशय और गुदा नलिय ये तीनों बड़ी आंत का प्रमुख हिस्सा होते हैं। बड़ी आंत, 1.5 मीटर लंबी एक ट्यूब होती है, जो छोटी आंत के अंतिम हिस्से (इलियम) से शुरू होकर मलाशय तक खत्म होती है।
बड़ी आंत भोजन पचाने से संबंधित कोई काम नहीं होता है। बड़ी आंत का मुख्य कार्य पाचन प्रणाली के बाद निकले अपशिष्ट पदार्थों (मल) को जमा करना और पानी व इलेक्ट्रोलाइट्स को अवशोषित करना होता है।
प्रोक्टोकोलेक्टॉमी के बाद इलियोस्टॉमी सर्जरी करनी पड़ती है, जिसे पाउच सर्जरी भी कहा जाता है। इलियोस्टॉमी सर्जरी की मदद से मलत्याग करने के लिए पेट में अलग से छिद्र बनाया जाता है और उससे एक विशेष थैली को जोड़ दिया जाता है। इलियोस्टॉमी सर्जरी के बाद मल गुदा की बजाय पेट में बनाए गए छिद्र से आता है और इसके बाहर लगी एक विशेष थैली में जमा होता है। इस थैली को समय-समय पर बदला जाता है।
प्रोक्टोकोलेक्टॉमी सर्जरी आमतौर पर दो प्रकार की होती है -
- टोटल प्रोक्टोकोलेक्टॉमी -
इस प्रोसीजर में कोलन, रेक्टम और एनस को निकाल दिया जाता है।
- रेस्टोरेटिव प्रोक्टोकोलेक्टॉमी -
प्रोक्टोकोलेक्टॉमी सर्जरी की इस प्रोसीजर में कोलन और रेक्टम को निकला दिया जाता है गुदा को छोड़ दिया जाता है।
प्रोक्टोकोलेक्टॉमी सर्जरी को एक ओपन प्रोसीजर के रूप में भी किया जा सकता है, जिसमें पेट में एक बड़ा चीरा लगाया जाता है। वहीं यदि इसे लेप्रोस्कोपी प्रोसीजर की मदद से किया जाता है, तो सिर्फ पेट में कई छोटे-छोटे चीरे लगाए जाते हैं।
(और पढ़ें - बच्चेदानी निकालने का ऑपरेशन)
प्रोक्टोकोलेक्टॉमी क्यों की जाती है - Why is Proctocolectomy done in Hindi
यदि आपको स्वास्थ्य संबंधी निम्न समस्याएं हो रही हैं, तो डॉक्टर प्रोक्टोकोलेक्टॉमी करवाने की सलाह दे सकते हैं -
- आंत में सूजन से संबंधित रोग जैसे अल्सरेटिव कोलाइटिस और क्रोन रोग (पेट में अल्सर होना) से ग्रस्त होना, जिन्हें दवाओं से नियंत्रित नहीं किया जा सके।
- किसी रोग की जटिलता के रूप में बड़ी आंत सिकुड़ना
- आंत में फिस्टुला (आंत व किसी अन्य अंग के बीच में एक असामान्य रास्ता बन जाना)
- सामान्य कोशिकाएं, कैंसरग्रस्त कोशिकाओं में बदल जाना (विशेष रूप से गुदा में)
- आंत के बाहर वाले अंगों में आईबीडी के लक्षण दिखाई देना
- अल्सरेटिव कोलाइटिस, जो पैंकोलाइटिस के रूप में विकसित होता है।
- आंत में एक साथ कई जगह पर कैंसर विकसित होना
वैस तो अधिकतर मामलों में रेस्टोरेक्टिव प्रोक्टोकोलेक्टॉमी सर्जरी की जाती है, हालांकि, कुछ स्थितियां हैं जिनमें टोटल प्रोक्टोकोलेक्टॉमी सर्जरी करनी पड़ सकती है। इन स्थितियों में आमतौर पर निम्न शामिल हैं -
- क्रोन रोग में गुदा वाला हिस्सा भी प्रभावित होना
- रेक्टल कैंसर (विशेष रप से मलाश्य के अंत में विकसित हुआ होना)
- मल नियंत्रण प्रक्रिया काम न करना
प्रोक्टोकोलेक्टॉमी सर्जरी किसे नहीं करवानी चाहिए?
कुछ स्थितियां हैं, जिनके कारण प्रोक्टोकोलेक्टॉमी सर्जरी नहीं की जा सकती है -
- गुदा के आस-पास के क्षेत्र में संक्रमण होना
- वे लोग जो प्रोक्टोकोलेक्टॉमी के कारण यौन क्रियाओं पर पड़ने वाले नकारात्मक प्रभाव के खतरे को स्वीकार नहीं करते हैं
- वे महिलाएं जो इस सर्जरी के कारण होने वाली बांझपन की समस्या को स्वीकार नहीं करती हैं
- जिन लोगों को टॉक्सिक मेगाकोलन या फल्मिनैंट कोलाइटिस की समस्या है, उनके लिए रेस्टोरेक्टिव प्रोक्टोकोलेक्टॉमी सर्जरी नहीं की जा सकती है।
- वे वृद्ध व्यक्ति को जो ठीक से मल नियंत्रण नहीं कर पाते हैं और जिन्हें विशेष देखभाल की जरूरी है, उनके लिए भी रेस्टोरेक्टिव प्रोक्टोकोलेक्टॉमी सर्जरी उचित नहीं है।
- वे लोग जो चाहते हैं कि सर्जरी के बाद भी उनका एनल स्फिंक्टर ठीक से काम करे अर्थात् उनकी मल नियंत्रण की क्षमता बनी रहे उन्हें टोटल प्रोक्टोकोलेक्टॉमी सर्जरी न करवाने का सुझाव दिया जाता है।
(और पढ़ें - कोलोरेक्टल कैंसर का ऑपरेशन)
प्रोक्टोकोलेक्टॉमी से पहले - Before Proctocolectomy in Hindi
प्रोक्टोकोलेक्टॉमी सर्जरी से कुछ दिन पहले आपको अस्पताल बुलाया जाता है और इस दौरान आपका शारीरिक परीक्षण किया जाता है। साथ ही आपके आपके स्वास्थ्य संबंधी सभी पिछली जानकारियां भी ली जाती हैं। इस दौरान निम्न टेस्ट किए जाते हैं -
- ब्लड टेस्ट, जिसमें सीबीसी, इलेक्ट्रोलाइट टेस्ट, एल्बुमिन टेस्ट और प्रीएल्बुमिन आदि शामिल हैं
- कोलोनोस्कोपी (बायोप्सी के साथ) और सीटी स्कैन
- इमेजिंग टेस्ट जैसे चेस्ट एक्स रे, ईसीजी और सीटी स्कैन
- प्रेगनेंसी टेस्ट
- इन सभी टेस्टों का रिजल्ट आने के बाद यदि डॉक्टर को लगता है कि आप सर्जरी के लिए फिट हैं, तो फिर आपको एक सहमति पत्र दिया जाता है। इस सहमति पत्र पर हस्ताक्षर करके आप सर्जन को सर्जरी करने की अनुमति दे देते हैं। हालांकि, पत्र पर हस्ताक्षर करने से पहले उसे अच्छे से पढ़ व समझ लेना चाहिए।
सर्जरी से पहले आपकी भी कुछ जिम्मेदारियां बनती हैं, जिनमें निम्न शामिल हैं -
- यदि आपको उच्च रक्तचाप, डायबिटीज, हृदय या फेफड़ों से संबंधित कोई समस्या है, तो आपको सर्जरी से पहले ही डॉक्टर को बता देना चाहिए।
- आपको सर्जरी से कुछ दिन पहले तरल व नरम खाद्य पदार्थों का सेवन शुरू करने की सलाह दी जाती है। डॉक्टर आपको कुछ लैक्सेटिव दवाएं भी दे सकते हैं, ताकि सर्जरी से पहले आपकी आंत ठीक से खाली हो जाएं। डॉक्टर द्वारा दिए गए सभी निर्देशों का पालन करें।
- एंटरोस्टोमल थेरेपिस्ट आपको इलियोस्टॉमी प्रक्रिया के बारे में सही जानकारी देंगे, जिन्हें ध्यानपूर्वक समझें।
- सर्जरी के दौरान रक्त का थक्का बनने से रोकने के लिए आपको रोजाना हेपारिन दवाएं लेनी पड़ सकती हैं। हालांकि, इसकी आवश्यकता है या नहीं यह डॉक्टर आपको खुद ही बता देंगे।
- आपको ऑपरेशन से पहले कम से कम 8 घंटे तक कुछ भी खाने या पीने स मना किया जाता है। हालांकि, यदि आपको कोई दवा दी जानी है, तो उसे कम से कम पानी के साथ लें।
- यदि आप किसी भी प्रकार की दवा, हर्बल उत्पाद, विटामिन, मिनरल या अन्य कोई सप्लीमेंट ले रहे हैं, तो डॉक्टर को इस बारे में बता दें। क्योंकि कुछ दवाएं जो रक्त पतला करती है या प्रतिरक्षा प्रणाली की कार्यक्षमता को कम करती हैं उनका सेवन सर्जरी से एक निश्चित समय पहले ही बंद कर दिया जाता है।
- यदि आप धूम्रपान या शराब का सेवन करते हैं, तो उन्हें भी सर्जरी से कम से कम 10 दिन पहले ही छोड़ दें। ऐसा इसलिए क्योंकि शराब व सिगरेट आदि पीने से सर्जरी के दौरान कई जटिलताएं होने का खतरा बढ़ जाता है और इनके प्रभाव से सर्जरी के घावों को ठीक होने में भी सामान्य से अधिक समय लगता है।
(और पढ़ें - शराब पीने के नुकसान)
प्रोक्टोकोलेक्टॉमी के दौरान - During Proctocolectomy in Hindi
जब आप ऑपरेशन के लिए अस्पताल पहुंच जाते हैं, तो निम्न कार्य करते हुए सर्जरी की शुरूआत कर दी जाती है -
- सर्जरी से एक घंटा पहले ही आपको इंट्रावेनस लाइन की मदद से एंटीबायोटिक दवाएं देना शुरू कर दिया जाता है।
- एक विशेष ट्यूब को आपके मुंह से होते हुए पेट तक डाला जाता है, इसे ओरोगैस्ट्रिक ट्यूब कहा जाता है।
- एक विशेष यूरिनरी कैथीटर भी लगा दिया जाता है, ताकि सर्जरी के दौरान निकलने वाले पेशाब को जमा किया जा सके।
- साथ ही आपको जनरल एनेस्थीसिया का इंजेक्शन लगा दिया जाता है, जिससे आप गहरी नींद में सो जाते हैं।
एनेस्थीसिया का असर शुरू होते ही ऑपरेशन प्रोसेस शुरू कर दी जाती है। प्रोक्टोकोलेक्टॉमी को ओपन व लेप्रोस्कोपी दो अलग-अलग सर्जिकल प्रोसीजर की मदद से किया जाता है, जो कुछ इस प्रकार है -
ओपन प्रोक्टोकोलेक्टॉमी -
इस सर्जरी प्रोसीजर को आमतौर पर एक साथ दो सर्जन मिलकर करते हैं, जिसमें एक सर्जन पेट और गुदा के आस-पास के हिस्से पर काम करता है। ओपन प्रोक्टोकोलेक्टॉमी सर्जरी प्रोसीजर कुछ इस प्रकार है -
- पेट के बीच में चीरा देकर उसे खोला जाता है और अंदर के अंग जैसे लिवर, पित्ताश्य व अन्य अंगों की जांच की जाती है कि कहीं कैंसर इन अंगों तक तो नहीं फैल गया है। साथ ही छोटी आंत में क्रोन रोग और कोलन में फिस्टुला आदि की जांच की जाती है।
- इसके बाद कोलन को अन्य संरचनाओं से अलग कर दिया जाता है जैसे जैसे दाएं हिस्से का कोलन सीकम से व उससे आगे का हिस्सा ड्यूडेनम से और कोलन से जुड़ी हुई अन्य सभी संरचनाओं को अलग कर दिया जाता है। सिगमॉइड कोलन व उससे नीचे के हिस्से को आसपास के ऊतकों से अलग कर दिया जाता है। कोलन के अंतिम हिस्से को इलियम से अलग कर दिया जाता है और फिर इस प्रकार कोलन को सिरे से ही निकाल दिया जाता है।
- इसके बाद सर्जन गुदा को उसके आसपास के लिगामेंट से अलग कर लिया जाता है। गुदा को अलग करते समय मूत्राशय, गर्भाशय और योनि जैसे अंगों को ध्यानपूर्वक एक तरफ कर दिया जाता है। इसके बाद गुदा के चारों ओर गोल चीरा देकर उसे निकाल दिया जाता है।
- यदि कैंसर फैल गया है, तो गुदा को बंद करने व खोलने वाली मांसपेशियों (स्फिंक्टर) को निकालने के लिए गुदा के आसपास वाले हिस्से (पेरिनियम) को भी निकालना पड़ सकता है।
- जब कोलन के रोगग्रस्त हिस्से को काटकर निकाल दिया जाता है और दोनों तरफ के बच्चे हुए टुकड़ों को आपस में मिला दिया जाता है। लगाए गए चीरे को बंद कर दिया जाता है और साथ ही इस दौरान एक विशेष ट्यूब लगा दी जाती है, ताकि अंदर बनने वाला द्रव साथ ही साथ बाहर निकल जाएं और सर्जरी का घाव जल्दी ठीक हो जाए। वहीं गुदा के आसपास लगाए गए चीरे में अलग-अलग सतहों के अनुसार टांके लगाए जाते हैं।
लेप्रोस्कोपिक प्रोक्टोकोलेक्टॉमी -
इस सर्जरी प्रोसीजर में बड़ा चीरा लगाने की बजाय पेट में कई छोटे-छोटे चीरे लगाए जाते हैं। इस सर्जरी प्रोसीजर को निम्न प्रकार से किया जाता है -
- इसमें सर्जन सबसे पहले पेट में एक छोटा सा चीरा लगाते हैं और इसके अंदर से एक विशेष पाइप डालकर कार्बन डाइऑक्साइड गैस भरी जाती है।
- इसके बाद अन्य चार से पांच छोटे-छोटे चीरे लगाए जाते हैं। इनमें से एक चीरे के अंदर लेप्रोस्कोप मशीन डाली जाती है, जिसकी मदद अंदरूनी संरचना को देखा जाता है। अन्य छिद्रों में दूसरे सर्जिकल उपकरण डाले जाते हैं, जिनकी मदद से सर्जरी की जाती है।
- लेप्रोस्कोपिक प्रोक्टोकोलेक्टॉमी सर्जरी में पहले कोलन को आसपास की संरचना से अलग किया जाता है, इसके बाद क्रमश: बाएं, दाएं और फिर गुदा को हटाया जाता है। कोलन को निकालने के बाद त्वचा में टांके लगाकर उसे बंद कर दिया जाता है।
ऑपरेशन होने के बाद की प्रक्रियाएं
- सर्जरी होने के बाद ओरोगैस्ट्रिक ट्यूब को निकाल दिया जाता है
- दर्द को कम करने के लिए दवाएं दी जाती हैं
- सर्जरी के बाद पहले दिन आपको थोड़ा बहुत पानी पीने की अनुमति दी जा सकती है
- डॉक्टर आपके लिए एक विशेष डाइट प्लान भी बनाते हैं, जिसको डॉक्टर द्वारा बताए गए समय तक फॉलो करना होता है
- कुछ समय बाद दर्द की दवाएं भी बंद कर दी जाती हैं और कैथीटर को हटा दिया जाता है
- यदि सर्जरी के दौरान स्टोमा बनाया गया है, तो उसकी मदद से मलत्याग करने की तकनीक सिखाई जाती है।
- ओपन प्रोक्टोकोलेक्टॉमी सर्जरी के मामलों में अस्पताल से छुट्टी मिलते समय स्टेपल्स को निकाल दिया जाता है और उसकी जगह पर स्टेरी-सट्रिप्स लगा दी जाती हैं।
प्रोक्टोकोलेक्टॉमी के बाद - After Proctocolectomy in Hindi
ऑपरेशन के बाद जब आपको अस्पताल से छुट्टी मिल जाती है, तो आपको घर पर यह महसूस हो सकता है -
- यदि मलाशय या गुदा को नहीं निकाला गया है, तो मल निकालते समय आपको थोड़ा अलग महसूस हो सकता है। पहले कुछ हफ्ते छिद्र से मल या बलगम का रिसाव हो सकता है।
- यदि गुदा को निकाला गया है, तो उसके आसपास के हिस्से में कुछ समय तक दर्द रह सकता है। हालांकि, घाव के पकने के बाद ठीक हो जाता है।
इसके अलावा आपको घर पर निम्न देखबाल करने की सलाह दी जाती है -
दवाएं -
- डॉक्टर आपको कुछ दवाएं देते हैं, जिन्हें निर्देशानुसार लिया जाना चाहिए। इन दवाओं में आमतौर पर दर्दनिवारक और निर्जलीकरण रोकने वाली दवाएं शामिल हैं।
शारीरिक गतिविधियां -
- खांसते, छींकते या शरीर में कोई भी झटका लगते समय टांकों में दर्द होता है, जो कि सामान्य स्थिति है। इन स्थितियों के दौरान टांकों पर तकिया रख लें।
- सामान्य गतिविधियां फिर शुरू करने में कुछ महीनों का समय लग जाता है। डॉक्टर आपकी स्थिति को देखते हुए थोड़ा-बहुत चलने-फिरने की सलाह दे सकते हैं।
- जब तक आपके सर्जरी वाले घाव पूरी तरह से भर नहीं जाते तब तक भारी वस्तु न उठाएं और न ही कोई अधिक मेहनत वाला कम करें।
घाव की देखभाल -
- घाव को साबुन व पानी के साथ धोएं और तुरंत साफ कपड़े से हल्के-हल्के पौंछ लें।
- घाव को कपड़े या रुई के टुकड़े से ढक कर रखें (यदि वह धूल-मिट्टी के संपर्क में आ रहा है)
- ढीले-ढाले कपड़े पहनें ताकि घाव पर खरोंच न लगे
- घाव के ऊपर क्रम या लोशन न लगाएं
आहार -
- रोजाना प्रोटीन से भरपूर आहार लें
- एक बार के भोजन को दो या तीन बार खाएं (थोड़ा-थोड़ा करके कई बार खाना)
- डॉक्टर की सलाह के अनुसार पेय पदार्थ पिएं, ताकि शरीर में पानी की कमी न रहे
- आहार में किसी भी नए खाद्य पदार्थ को एकदम से शामिल न करें, उसे रोज थोड़ा-थोड़ा खाएं
- ऐसे खाद्य पदार्थ न खाएं जिनसे गैस, कब्ज या दस्त की समस्याएं हों
डॉक्टर को कब दिखाएं?
यदि आपको निम्न में से कोई भी लक्षण होता है, तो जल्द से जल्द डॉक्टर के पास संपर्क करें -
- मल के साथ खून आना (काले रंग का मल)
- गुदा में भारीपन सा महसूस होना
- तेज बुखार
- उल्टी या जी मिचलाना
- पेट में दर्द व सूजन
- अस्पताल से छुट्टी मिलने के चार दिन बाद तक भी मल न आना
- सामान्य मल्याग प्रक्रिया अचानक से रुक जाना
- मलाशय से रिसाव
- घाव के आसपास लालिमा, दर्द व सूजन रहना
- सीने में दर्द
- सांस फूलना
(और पढ़ें - छाती में दर्द होने पर क्या करें)
प्रोक्टोकोलेक्टॉमी की जटिलताएं - Complications of Proctocolectomy in Hindi
प्रोक्टोकोलेक्टॉमी सर्जरी से निम्न जटिलताएं हो सकती हैं -
- बांझपन या नपुंसकता की संभावना बढ़ जाना
- सर्जरी के दौरान रक्तस्राव होना
- घाव में संक्रमण होना
- मूत्रवाहिनी में क्षति होना
- इन्सिजल हर्निया
- पेट के अंदर सूजनग्रस्त ऊतकों में पस व संक्रमित द्रव से भरा हुआ फोड़ा बनना
- इलियम में ब्लॉकेज होना
(और पढ़ें - आंत में रुकावट के कारण)
शहर के गैस्ट्रोएन्टेरोलॉजिस्ट खोजें
- गुडगाँव के गैस्ट्रोएन्टेरोलॉजिस्ट
- बैंगलोर के गैस्ट्रोएन्टेरोलॉजिस्ट
- चेन्नई के गैस्ट्रोएन्टेरोलॉजिस्ट
- जयपुर के गैस्ट्रोएन्टेरोलॉजिस्ट
- अहमदाबाद के गैस्ट्रोएन्टेरोलॉजिस्ट
- नोएडा के गैस्ट्रोएन्टेरोलॉजिस्ट
- मैसूर के गैस्ट्रोएन्टेरोलॉजिस्ट
- विशाखापत्तनम के गैस्ट्रोएन्टेरोलॉजिस्ट
- हैदराबाद के गैस्ट्रोएन्टेरोलॉजिस्ट
- पुणे के गैस्ट्रोएन्टेरोलॉजिस्ट
सर्जरी की लागत
प्रोक्टोकोलेक्टॉमी के डॉक्टर

Dr. Rishabh Gupta
गैस्ट्रोएंटरोलॉजी
6 वर्षों का अनुभव

Dr. Paramjeet Singh.
गैस्ट्रोएंटरोलॉजी
10 वर्षों का अनुभव

Dr. Nikhil Bhangale
गैस्ट्रोएंटरोलॉजी
10 वर्षों का अनुभव

Dr Jagdish Singh
गैस्ट्रोएंटरोलॉजी
12 वर्षों का अनुभव
संदर्भ
- Crohn's and Colitis Foundation [Internet]. New York. US; Proctocolectomy and Colectomy
- Seer Training: National Cancer Institute [Internet]. Bethesda (MD): U.S. Department of Health and Human Services; Small & large intestine
- Canterbury District Health Board [Internet]. New Zealand, Pan Proctocolectomy
- Buie WD, Maclean AR. Proctocolectomy for inflammatory bowel disease–open. In: O’Connell PR, Madoff RD, Solomon MJ, eds. Operative surgery of the colon, rectum and anus. 6th ed. CRC Press; 2015. p. 523-532.
- NYU Langone Health [Internet]. NYU Langone Medical Center. US; Surgery for Inflammatory Bowel Disease in Adults
- Bauer VP. Ileoanal anastomosis (straight and J pouch). In: Townsend CM, Evers BM, eds. Atlas Of general surgical techniques. 1st edition. Philadelphia: Elsevier Saunders; 2010. p. 714.
- Society of American Gastrointestinal and Endoscopic Surgeons [Internet]. California. US; About Conventional Colon Surgery
- UCSF Department of Surgery [internet]. University of California San Francisco. California. U.S.A.; Proctocolectomy
- Cleveland Clinic. [Internet]. Cleveland. Ohio. US; Ileal Pouches
- Dozois EJ. Proctocolectomy and brooke ileostomy for chronic ulcerative colitis. Clin Colon Rectal Surg. 2004;17(1):65‐70. PMID: 20011286.
- Mahmoud NN, Bleier JIS, Aarons CB, Paulson EC, Shanmugen S, Fry RD. Colon and rectum. In: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. [link]. 20th ed. Philadelphia, PA: Elsevier; 2017:chap 51.
- Smith SF, Duell DJ, Martin BC, Gonzalez L, Aebersold M. Perioperative care. In: Smith SF, Duell DJ, Martin BC, Gonzalez L, Aebersold M, eds. Clinical Nursing Skills: Basic to Advanced Skills. 9th ed. New York, NY: Pearson; 2016:chap 26.